不同手术方式治疗青壮年股骨颈骨折患者早期临床疗效
段春情,侯开宇
(1) 德宏州人民医院骨科,云南德宏 678400;2) 云南省第二人民医院骨科,云南昆明 650021)
股骨颈骨折是常见的创伤,大部分是间接暴力引起的,年轻人约为2%~3%[1-2]。随着目前交通运输及建筑行业的迅猛发展,高能量创伤越来越常见[3]。重要的是,常发生严重并发症(如骨不连、股骨头坏死等),特别是移位型(Garden III 或IV型) 患者[4]。对于该病,骨不连和股骨头坏死是该病最具挑战的难题[5]。由于髋部解剖学的特点,患者骨折后,这些并发症发病率居高不下,据报道,可达到12%~86%之间[6]。对于年轻的病人,目标是保护股骨头,以免骨坏死并实现愈合[7]。
股骨颈骨折一直是困扰骨科医生的一大难题,被称为“未被解决的骨折”[8],如何从手术方面上改善患者术后骨不连及头坏死发病率是目前研究的主要方向。本文旨在通过研究Garden III 型和IV型患者闭合复位与切开复位对患者术后并发症的发生是否有联系,以及切开复位一期植骨是否能降低并发症的发生率,为年轻股骨颈骨折患者的治疗提供更佳的方案。
1 资料与方法
1.1 研究对象
选取2013 年03 月至2018 年03 月在昆明医科大学第四附属医院接受手术治疗股骨颈骨折患者300 例,纳入标准(1) 所有患者均是新鲜骨折(Garden III、IV 型);(2) 临床资料及随访资料完整;(3) 年龄在18~65 岁,患者同意配合;(4)内固定方式均为3 枚螺钉呈“倒三角”固定。排除标准(1) 长期吸烟、酗酒、服用激素;(2) 病理性骨折;(3) 开放性骨折;(4) 既往有髋部外伤病史及先天性髋部疾病史(如DDH);(5) 合并高血压、糖尿病;(6) 老年痴呆患者。根据纳入标准和排除标准筛选后剩余64 例,根据不同的手术方式,将24 例接受闭合复位空心钉固定病人归为A 组,男性11 例,女性13 例,平均年龄(41.05±13.43) 岁,摔伤17 例,车祸伤7 例,左侧15 例,右侧9 例,股骨颈骨折按Garden 分型:III 型15 例,IV 型9 例,手术时机平均时长(4.25±0.94) d;将23 例接受切开复位空心钉固定患者归为B 组,男性13 例,女性10 例,平均年龄(40.96±13.34) 岁,摔伤14 例,车祸伤9 例,左侧13 例,右侧10 例,股骨颈骨折按Garden 分型:III 型10 例,IV 型13 例,手术时机平均时长(4.17±1.23) d;将17 例接受切开复位空心钉固定+自体骨混合人工骨植骨病人归为C 组,男性11例,女性6 例,平均年龄(39.4±13.60) 岁,摔伤9 例,车祸伤8 例,左侧9 例,右侧8 例,股骨颈骨折按Garden 分型:III 型7 例,IV 型10 例,手术时机平均时长(4.47±0.94) d。所有患者随访时间均超过1 a 半。比较3 组在性别、年龄、受伤机制、受伤部位、骨折分型、手术时机等分组变量上差异无统计学意义(P>0.05),三组具有可比性(表1)。
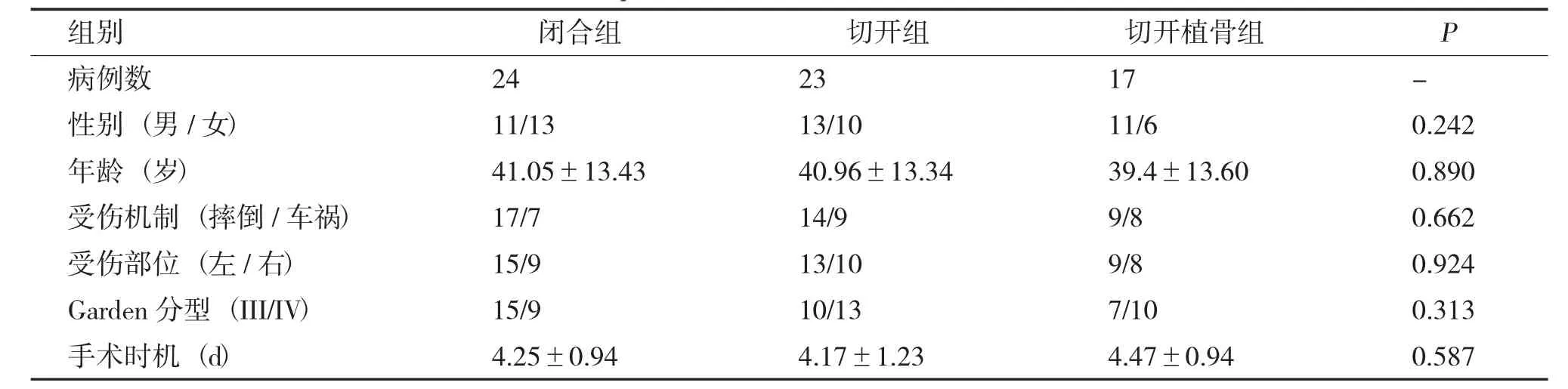
表1 三组基线资料比较Tab.1 Comparison of three sets of baseline data
1.2 治疗方法
术前准备:(1) 所有患者进行术前相关检查(血常规、尿常规、粪便常规、血生化、传染病、凝血机制、血型鉴定、X 片、CT、心电图);(2)入院后患者均予“丁字鞋”固定,予塞来昔布止痛、低分子肝素钙抗凝等对症治疗,对于伤后合并危及患者生命的损伤,首先抢救生命为主。
1.2.1 手术方法闭合复位内固定组:(1) 在麻醉起效后,常规消毒、铺巾;(2) 将髋关节屈曲90°,行轴向牵引,髋关节内旋内收,然后逐渐伸直,放松牵引;(3) “C 臂”透视观察复位情况;(4) 复位满意,从大转子外下侧置入3 枚导针至股骨颈内,再次“C 臂”透视,确认导针位于股骨颈内,植入3 枚螺钉螺钉(呈“倒三角”),冲洗缝合伤口。
切开复位内固定:(1) 在麻醉起效后,消毒、铺巾,牵引患肢并外旋转使其髌骨垂直于地面。对侧保持在轻微屈曲和外展的位置;(2) 髋关节通过Watson-Jones 法暴露,切口的近端约为6 cm,从大转子向近端延伸,切口的远端部分约为7 cm,沿着股骨的轴线向远端延伸。通过肌肉间隙进入,通过并向后拉牵拉拉阔筋膜张肌和臀肌有限显露髋关节及股骨近端;(3) 然后清除囊周围的脂肪,可看见髋关节囊的前部。将小而尖的Hohmann 拉钩插入髋臼缘前部牵开肌肉更有助于观察及手术。骨折部位通过髋关节囊的T 形切口暴露,并且切开时可释放囊内压力。关节囊的边缘可以用缝合线标记,以进行牵开及术后缝合;(4) 清理关节腔及骨折端,为了控制骨折移位,将Schanz 针固定于骨折远端,对于骨折近端,可将2.0 mm 克氏针固定股骨头,以充当操纵杆的作用。内旋及外展复位。通过直接观察前皮质和通过透视确认股骨颈骨折在解剖复位后,用2.0 mm 克氏针临时固定,使用三枚空心螺钉最终固定骨折端。冲洗缝合关节囊,留置引流,关闭伤口。
切开复位内固定+取自体髂骨混合人工骨植骨术:手术步骤(1)~(4) 同切开复位内固定;(5) 冲洗手术切口,取自体髂骨混合人工骨植予骨折端,缝合关节囊,留置引流,关闭伤口。
1.2.2 术后处理(1) 术后三组常规与心电监护、吸氧、雾化吸入,予五水头孢唑林钠预防性使用48 h、COX-2 抑制剂镇痛治疗、抗凝等治疗;术后24~48 h(引流少于50 mL) 拔除引流管,术后2周拆线;(2) 所有患者术后1 周在医生指导下行髋关节主、被动功能锻炼,术后2 周下地无负重拄拐行走,术后12 周开始拄拐部分负重,3 个月后开始完全负重;(3) 定期返院行X 片检查(半个月、1 个月、2 个月、3 个月、6 个月、1 a、以后每年),评估患者骨折愈合情况。
1.2.3 术后随访记录三组病例资料的骨折愈合情况、及股骨头坏死情况。
1.3 统计学处理
本研究采用SPSS 软件对闭合组、切开复位组与切开植骨组进行统计分析。计量资料表示方式(),采用t检验行组间数据分析;计数资料以频数和百分比(%) 表示,组间以χ2检验,P<0.05 为差异有统计学意义。
2 结果
三组术后并发骨不连分别为18 例、9 例、1例,差异具有统计学意义(P<0.05);三组术后并发股骨头坏死分别为17 例、10 例、1 例,差异有统计学意义(P<0.05)。即至少有两组在术后骨不连及股骨头坏死上有差异,需要行两两对比,采用卡方检验,通过两两对比发现,闭合复位组和切开复位组对比中,术后骨不连及股骨头坏死差异明显,有统计学意义(P=0.005,P=0.013<0.017);切开复位组和切开复位植骨组对比中,术后骨不连及股骨头坏死差异明显,有统计学意义(P=0.003,P=0.002<0.017);闭合复位组和切开复位植骨组对比中,术后骨不连及股骨头坏死差异明显,有统计学意义(P=0.000,P=0.000<0.017),见表1~表4。

表2 三组术后并发症比较[n(%)]Tab.2 Comparison of postoperative complications in the three groups [n(%)]

表3 A、B 两组术后并发症比较[n(%)]Tab.2 Comparison of postoperative complications between groups A and B [n(%)]

表4 B、C 两组术后并发症比较[n(%)]Tab.4 Comparison of postoperative complications between groups B and C [n(%)]

表5 A、C 两组术后并发症比较[n(%)]Tab.5 Comparison of postoperative complications between groups A and C [n(%)]
典型病例,病例一,男,51 岁,摔倒致伤右髋部疼痛、活动受限9 h 入院。入院诊断:右股骨颈骨折(Garden III 型)。伤后第四天行闭合复位空心钉固定手术治疗,术后2 a 复查骨折不愈合,患者术前及术后资料见图1。病例二,男,24 岁,车祸致伤左髋部疼痛、活动受限2 h 入院。入院诊断:左股骨颈骨折(Garden IV 型)。伤后第3 天行切开复位空心钉固定手术治疗,术后2 a 复查骨折愈合,无股骨头坏死,患者术前及术后检查资料见图2。病例三,女,58 岁,摔倒致伤右髋部疼痛、活动受限5 h 入院。入院诊断:右股骨颈骨折(Garden IV 型)。伤后第3 天行切开复位空心钉固定+人工骨植骨手术治疗,术后2 a 复查骨折愈合,无股骨头坏死,患者术前及术后检查资料见图3。
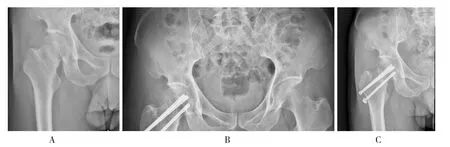
图1 术前、术后影像资料Fig.1 Image data before and after surgery
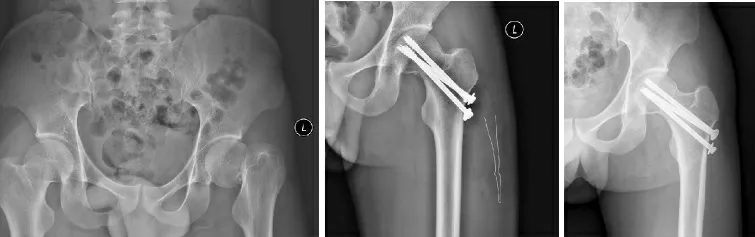
图2 术前、术后影像资料Fig.2 Image data before and after surgery
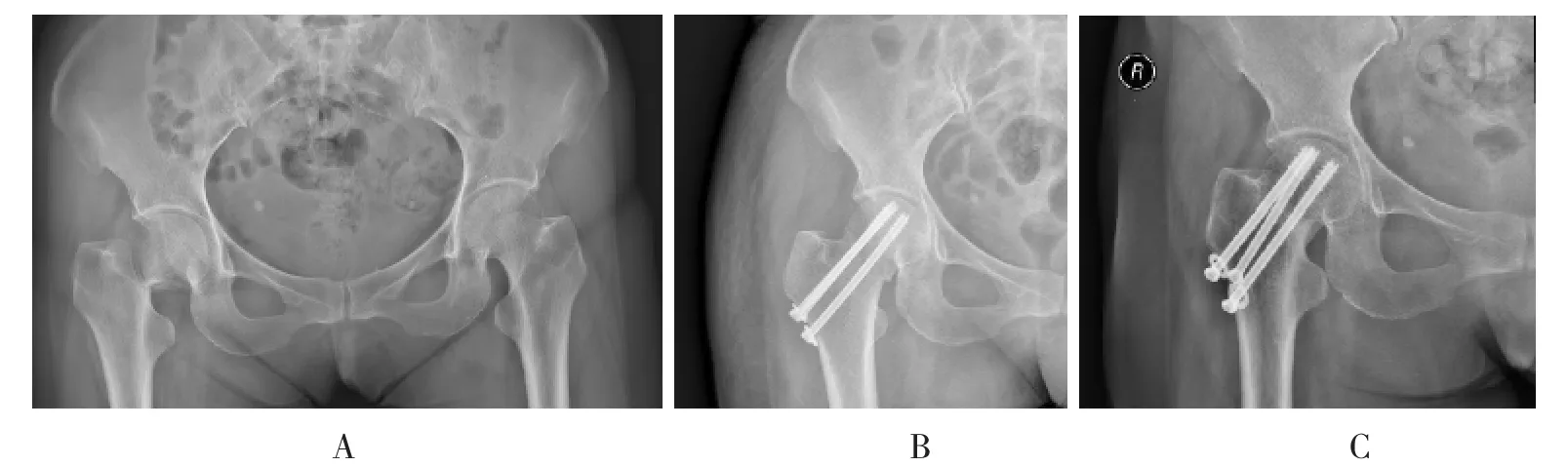
图3 术前、术后影像资料Fig.3 Image data before and after surgery
3 讨论
3.1 股骨颈骨折诊疗
目前该骨折分型种类较多,主要是按照移位与非移位来分类,临床上主要应用Garden、Pauwels 及AO 分型。在文献报道中[4]又主要以Garden 分型居多,在本研究中也是使用Garden 分型。
3.2 年轻股骨颈骨折患者的特征及处理
与老年患者不同,年轻股骨颈骨折患者骨质量较好,发病率较低[1],一般是由于受到强大的外力作用引起,严重破坏旋股内侧动脉和股外侧动脉,更容易并发骨不连和股骨头坏死[5,9]。尽管股骨头小凹动脉几乎没有受损,但其小范围的血液供应对于股骨头的血压供应影响较小。很多学者认为这与股骨颈解剖以及高能量暴力,造成严重损伤,骨折难以解剖复位及坚强固定,股骨头缺血有关[3,6,10]。
年轻患者活动需求量较大,对关节有较高要求,特别是移位型(Garden III 型、IV 型),若得不到有效的治疗与干预,会严重影响患者生活质量[11]。对于年轻患者不建议行保守治疗[12-13],保守治疗会引起以下问题:(1) 患者活动会导致骨折移位加重。年轻患者由于损伤机制原因,一般骨折移位明显,骨折端稳定性较差,轻微的肢体活动可引起折端的明显移位,加重股骨头颈的血供破坏;(2) 保守治疗不能使骨折的解剖复位,骨折端分离或股骨颈嵌插短缩,导致骨不连或畸形愈合,严重者引起髋内翻,后期需要行截骨矫形或髋关节置换;(3) 保守治疗需要长期卧床,护理难度大,可能并发肺炎、血栓形成、压疮等,为患者带来更大的经济负担。
目前多数骨科医生主张准确的解剖复位和稳定的内固定,以改善血供[14]。对于内固定的选择,目前主要以损伤较小的三枚空心钉固定为主[15],在本研究中63 例患者均采用该方法。
3.3 闭合复位内固定(CRIF) 的优势和缺点
闭合复位由于不切开关节囊和关节周围肌肉,可以减少对骨折端血供的二次损伤,减少手术时间、出血量,有利于术后更早的伤愈,同时可以减少住院时间及花费[13]。
股骨头坏死和骨不连与骨折复位和固定质量密切相关[14,16]。尽管在C 臂透视下闭合复位内固定术对于股骨头血液供应的创伤较小,但是仍然存在明显缺点:(1) 不能保证所有患者达到解剖复位,从而导致不满意的术后结果;(2) C 臂图像只能显示骨折的一个面,因此在植入螺钉时[12]很难确保螺钉是否穿透股骨头或股骨颈,而导致关节面破坏及进一步损伤周围营养血管。固定时选用三枚空心螺钉牢固固定,但闭合复位手术中,螺钉位置不能很好掌控,在有限的位置上,它们很容易相互碰撞;(3) 如果多次更改螺钉位置和方向,螺钉把持力会由于骨量丢失而降低[16];(4) 关节内骨折,关节液及软组织侵入骨折端可能会影响骨折愈合[14,17]。患者有较高的骨不连(18 例,占78%)、股骨头坏死率(17 例,占73%)。
3.4 切开复位内固定(ORIF) 的优势
与闭合复位相比,切开复位具有以下特点:(1) 准确的解剖复位:切开可以充分显露,从而获得更好的复位,为骨折的愈合提供基础[18];它可能会使一些扭曲或压迫的小血管从新开放,恢复股骨头血液供应;(2) 稳定的内固定:通过直接观察骨折端,可以清楚地看到螺钉穿过骨折线,以确保可以将其放置在最佳位置[16,19];(3) 稳定的固定为周围毛细血管长入骨折端内提供良好的条件,可以避免因骨折移位导致毛细血管再次破裂;(4) 股骨颈骨折时,骨折端大量出血使关节囊内压力上升,可能导致营养血管关闭,切开可迅速降低囊内压力,恢复血液功能,减少并发症[4,20];(5) 切开复位可以清理骨折端,防止软组织及关节液影响骨折愈合。因此,本研究中切开复位组相较闭合复位组有较低的并发症,23 例中骨不连(9 例,占比39%)、股骨头坏死率(10 例,占比43%)。
3.5 植骨的优势
取自体松质骨混合人工骨植骨的好处: (1)恢复头颈的正常解剖长度,防止畸形缩短或由于股骨颈长度缩短导致的关节脱位;(2) 诱导成骨:骨组织中的蛋白质因子,如骨形态发生蛋白转化生长因子-β 碱性成纤维细胞生长因子,可以诱导附近组织的胶原蛋白分泌,促进骨骼的生成和分化[21-22];(3) 骨传导功能:移植的骨为新的骨细胞和胶原蛋白提供了生长条件;(4) 加速血管生成:松质骨的血管生成过程比皮质骨更快,可以促进皮质骨的愈合;同时,它可以防止软组织和关节液进入骨折部位,从而促进愈合。因此,切开复位内固定+植骨组相较单纯ORIF 组,17 例患者中只有1例骨不连(占5.88%) 和1 例股骨头坏死发生(占5.88%)。
笔者[18]认为在年轻患者诊疗中,闭合复位内固定有较高的骨不连发生率及股骨头坏死率,切开复位内固定术在术后骨不连及股骨头坏死发生率上优于闭合复位内固定术,同时取自体骨混合人工骨植骨在年轻股骨颈骨折患者治疗中可以提高骨愈合、降低股骨头坏死率。因此,对于年轻股骨颈骨折患者,在不考虑患者当时经济条件下,笔者更加倾向于选择切开复位内固定+自体骨混合人工骨植骨,这对于患者术后恢复、生活质量都有较大改善,同时也可以降低因并发症而行二次或多次手术带来的更高费用。但是本研究的范围较小,没有大规模的病例,并且随访时间较短。尽管术者都为有经验的高年资医师,但不是同一人,所以可能会影响结论。因此不同手术方式的临床效果仍然需要进一步研究及长期随访研究。

