ICU 患者下肢深静脉血栓形成的危险因素分析
蒋国云 ,杨德兴,赵 琨,武 彧,王 虹,王 强,刘 荣
(1) 昆明医科大学第一附属医院ICU,云南昆明 650032;2) 云南省第一人民医院急诊内科,云南昆明 650034)
深静脉血栓形成(deep venous thrombosis,DVT) 是血液在深静脉内异常凝结导致的静脉血流障碍性疾病,好发于下肢深静脉,称为下肢深静脉血栓形成(lower extremity deep venous thrombosis,LEDVT)。血栓脱落可引肺血栓栓塞(pulmonary thromboembolism,PTE),DVT 与PTE 统称为静脉血栓栓塞症(venous thromboembolism,VTE),DVT 与PTE 是同种疾病在不同阶段的表现形式[1]。重症监护病房(intensive care unit,ICU) 患者罹患DVT 的风险增加,并且受机械通气、镇静镇痛等因素影响,DVT 患者临床表现常不典型,使其难以识别。由于重症患者生理储备受损严重,在出现DVT 后导致不良预后的风险也更高[2]。本次研究对LEDVT 患者进行临床特征及危险因素分析,为临床进行LEDVT 的预防性治疗提供依据。
1 对象与方法
1.1 对象
选择昆明医科大学第一附属医院ICU2019 年6月至2020 年3 月期间收治的147 例患者为样本人群,依据纳入标准及排除标准最终确定研究对象131 例。研究中所涉及伦理部分经过昆明医科大学第一附属医院伦理委员会审核并批准,并对患者的个人信息进行严格保密。纳入标准: (1) 入ICU 后完成双下肢超声及其它相关检查的患者;(2) 具有完整的病例资料的患者;(3) 所有患者(或法定监护人) 在参加研究前签署知情同意书。排除标准:(1) 进入ICU 后未能完成双下肢超声及其它相关检查的患者;(2) 病例资料不完善的患者;(3) 在参加研究前未签署知情同意书的患者。
1.2 方法
在24 h 内行床旁下肢血管超声检查,根据有无血栓形成将研究对象分为血栓组(A 组) 32 例,无血栓组(B 组) 99 例。搜集所有患者的病例资料包括:年龄、性别、BMI、病人来源(社区、外院、转科)、吸烟情况,基础疾病包括:高血压病史、糖尿病病史、肿瘤病史、既往VTE 病史、慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD) 病史、脑卒中病史、冠心病病史、肾脏疾病病史、免疫系统疾病病史、甲亢病史,3月内手术/创伤情况。
B 组患者中,排除未能进行第二次超声检查便出院或死亡的患者8 例,对B 组剩余患者继续行床旁血管超声检查(每周1 次直至检出下肢深静脉血栓或患者出院、死亡),根据有无新的血栓形成分为新血栓形成组(B1 组) 35 例,无新血栓形成组(B2 组) 56 例。入科后完善急性生理学与慢性健康状况评分系统Ⅱ(acute myocardial and chronic health evaluation,APACHEⅡ) 评分,明确是否诊断为脓毒血症及感染部位,收集下肢深静脉血栓的临床表现、是否有明确抗凝禁忌症、入科后是否进行预防性抗凝治疗。收集实验室检验及相关检查结果包括:入科时的血常规(血小板、平均血小板体积、血红蛋白、红细胞压积),凝血功能(D-二聚体、纤维蛋白原),血生化(胆固醇、甘油三酯、高密度脂蛋白、低密度脂蛋白、甘油三酯),中性粒细胞-淋巴细胞比值(neutrophil-lymphocyte ratio,NLR)、血小板-淋巴细胞比值(platelet-lymphocyte ratio,PLR)、C-反应蛋白(C-reactive protein,CRP),血型(O 型与非O 型)。治疗及用药情况包括:是否运用脱水剂、去甲肾上腺素、镇静镇痛药物、激素,输血情况(类型、量),中心静脉导管留置时间,机械通气时间,制动时间,是否进行血液透析。统计LEDVT 的发生率、部位、分型等,A 组和B 组间比较分析ICU 外LEDVT 的危险因素,B1 组和B2组间比较分析ICU 内LEDVT 的危险因素。
1.3 统计学处理
采用SPSS 统计学软件包进行统计学分析,基本描述计数资料采用例及构成比表示,正态分布计量资料采用均数±标准差() 表示,假设检验计数资料间比较采用χ2检验,正态分布计量资料两组间比较采用两独立样本t检验,多因素分析采用二分类logistics 回归分析,P<0.05 为差异有统计学意义。
2 结果
2.1 临床特征
2.1.1 LEDVT 的发生率入科时为24.4%,ICU内为38.5%。
2.1.2 血栓部位小腿肌间静脉血栓52.8%(比目鱼肌肌间静脉血栓27.8%、腓肠肌肌间静脉血栓25.0%),胫静脉血栓13.8%,股静脉血栓12.5%,腘静脉血栓9.7%,腓静脉血栓5.55%,胫腓干血栓2.78%,髂静脉血栓2.78%。
2.1.3 血栓分型周围型91.0%,中央型7.5%,混合型1.5%。
2.1.4 临床表现无典型临床表现48.5%,Neuhof征阳性11.4%,患肢肿胀10.5%,Homans 征阳性9.5%,皮肤青紫8.6%,患肢疼痛4.8%,静脉曲张3.8%,皮温改变2.9%。
2.2 危险因素分析
2.2.1 A、B 两组间比较经χ2检验:吸烟、肥胖、恶性肿瘤、既往VTE 病史、脑卒中病史、肾脏疾病病史差异有统计学意义(P<0.05),其余指标均无统计学意义(P>0.05)。经独立样本t检验:年龄差异有统计学意义(P<0.001),见表1。经二分类logistics 回归分析:年龄、肥胖、吸烟、既往VTE 病史是血栓形成的危险因素,见表2。
2.2.2 B1、B2 两组间比较基本情况 经χ2检验:吸烟、肥胖、高血压病史、糖尿病病史、COPD 病史、脑卒中病史、血型、脓毒血症差异有统计学意义(P<0.05),其余指标均无统计学意义(P>0.05)。经独立样本t检验:年龄、APACHEⅡ评分差异有统计学意义(P<0.001),见表3。
2.2.3 化验结果经独立样本t检验:红细胞计数、红细胞压积、NLR、PLR、D-二聚体、CRP差异有统计学意义(P<0.05),其余指标差异均无统计学意义(P>0.05),见表4。
2.2.4 治疗用药情况经χ2检验:去甲肾上腺素、镇静镇痛药物、激素、未预防性抗凝治疗、输注血小板、血浆差异有统计学意义(P<0.05),其余指标均无统计学意义(P>0.05)。经独立样本t检验:中心静脉导管留置时间、机械通气时间、制动时间差异有统计学意义(P<0.001),见表5。
2.2.5 经二分类logistics 回归分析吸烟、糖尿病、脓毒血症、制动时间、未抗凝治疗是血栓形成的危险因素,见表6。
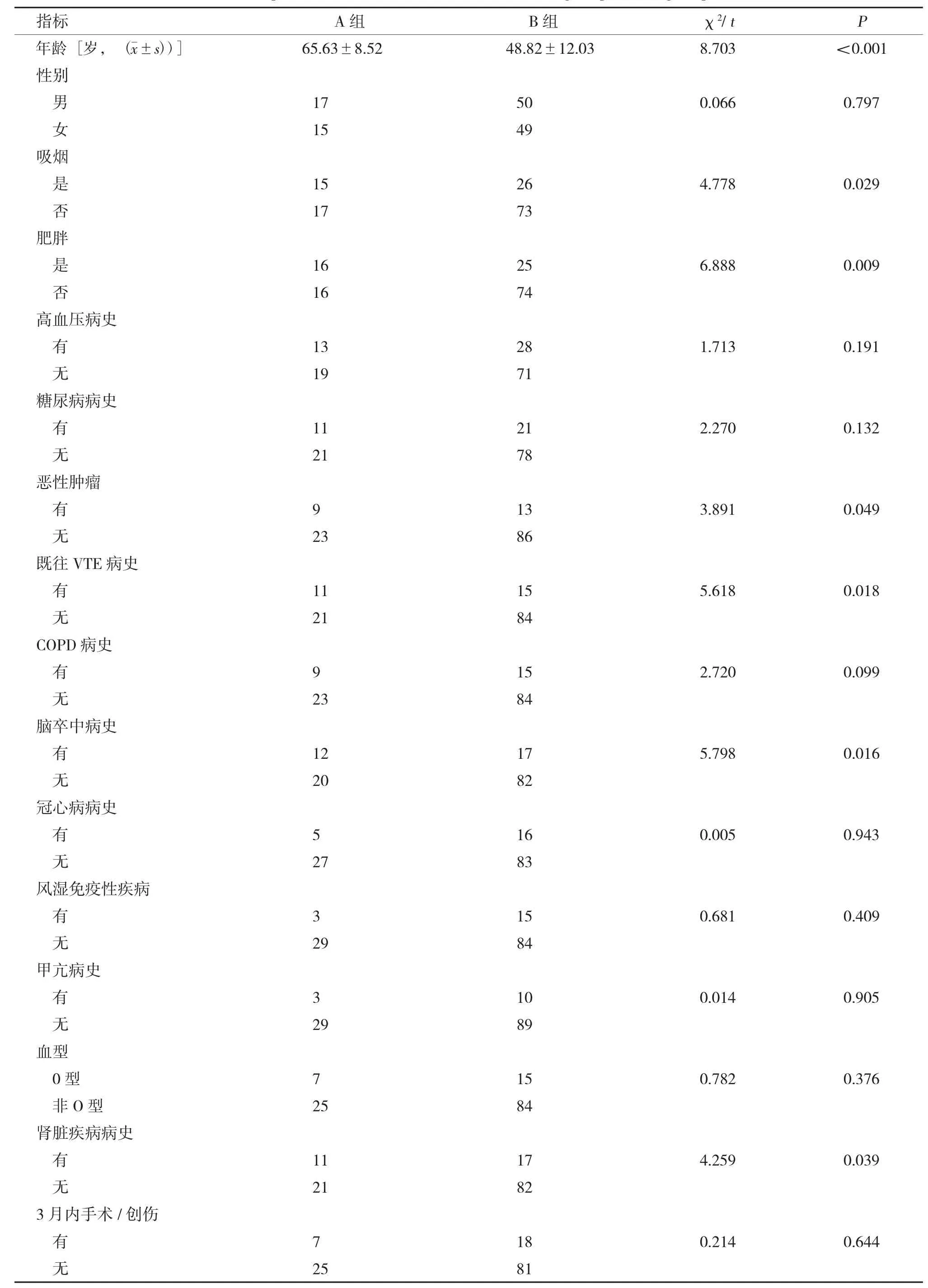
表1 A 组和B 组基本情况比较(n)Tab.1 Comparison of basic conditions between group A and group B (n)
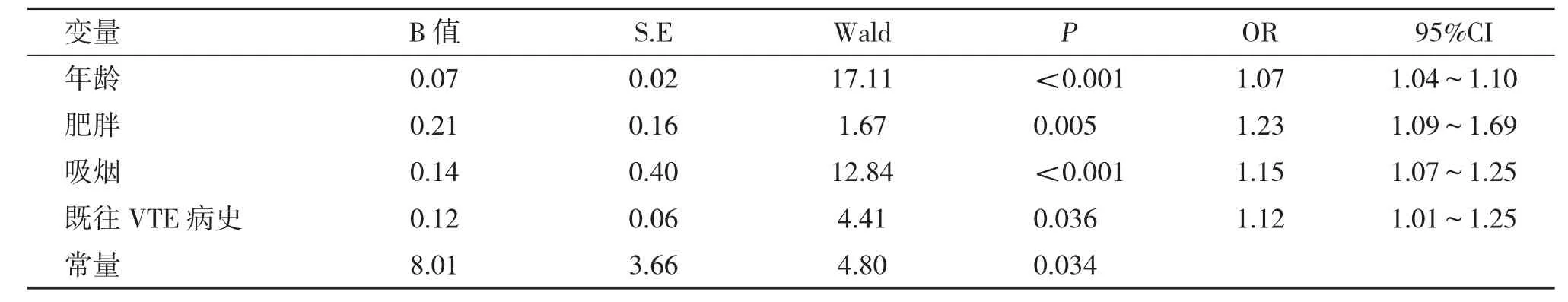
表2 影响血栓形成的二分类Logistic 回归分析Tab.2 Binary Logistic regression analysis of thrombosis
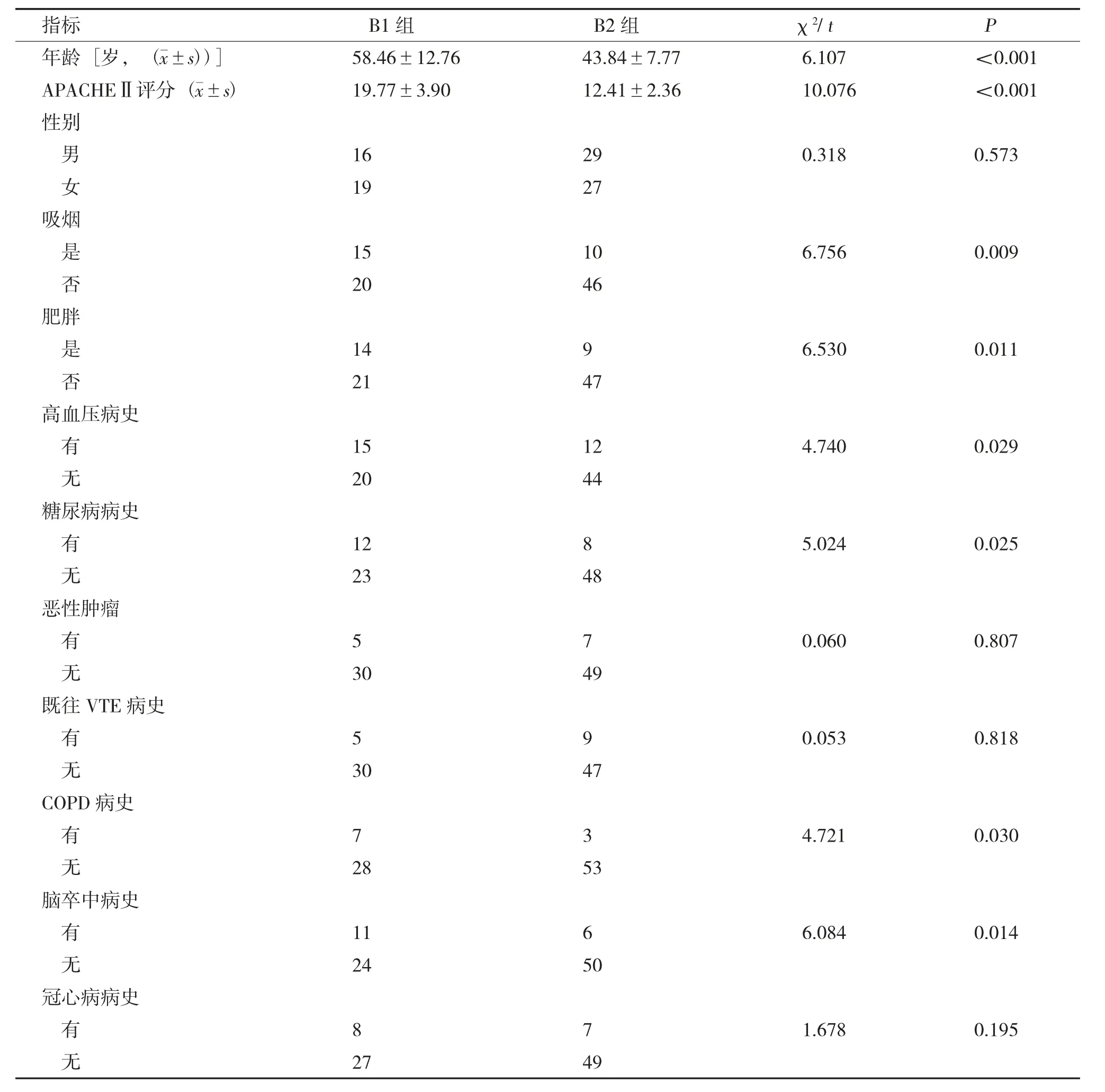
表3 B1 组和B2 组基本情况比较(n) (1)Tab.3 Comparison of basic conditions between group B1 and group B2(n) (1)
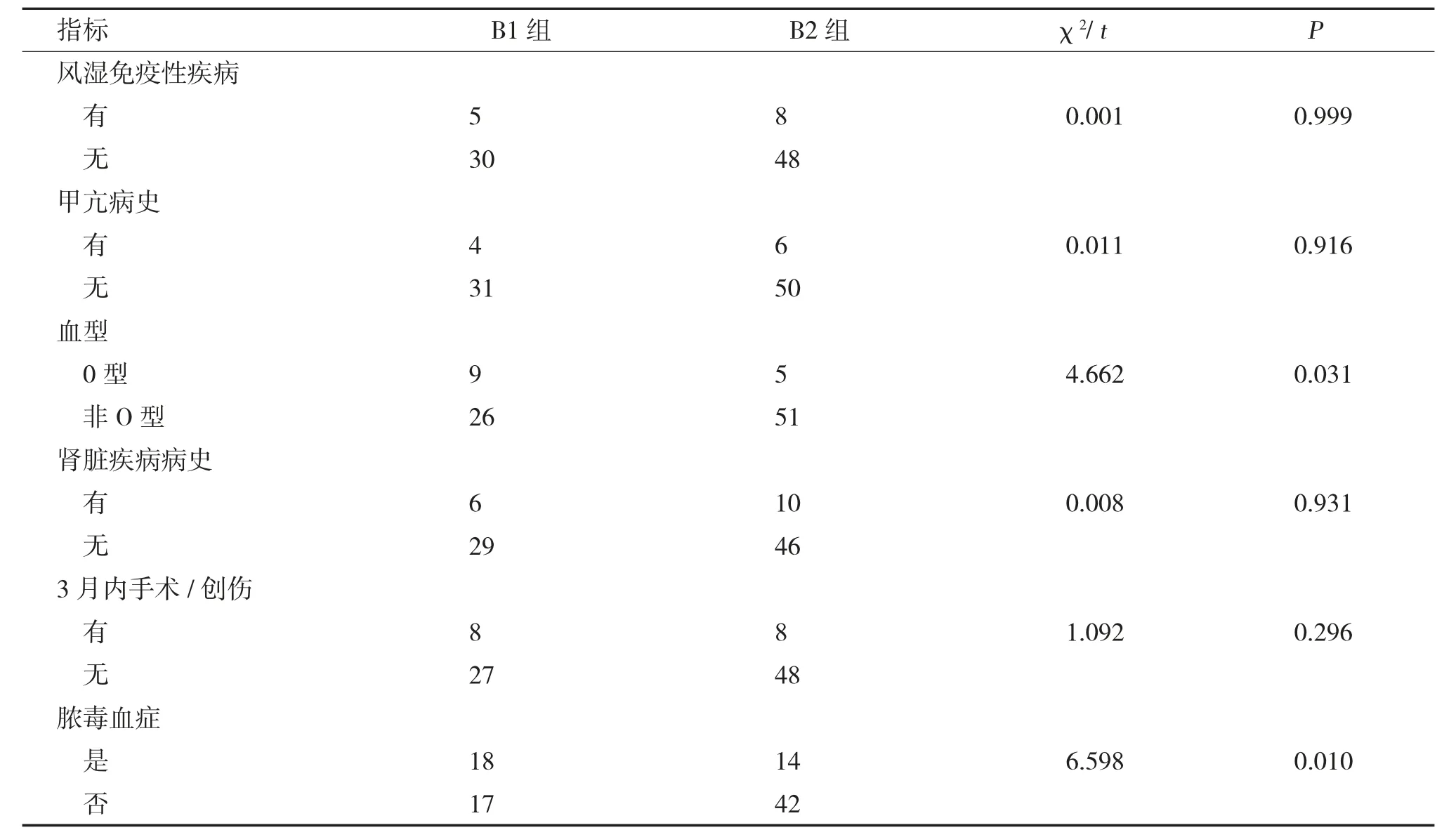
表3 B1 组和B2 组基本情况比较(n) (2)Tab.3 Comparison of basic conditions between group B1 and group B2(n) (2)
表4 B1 组和B2 组实验室检验情况比较()Tab.4 Comparison of laboratory tests between group B1 and group B2 ()
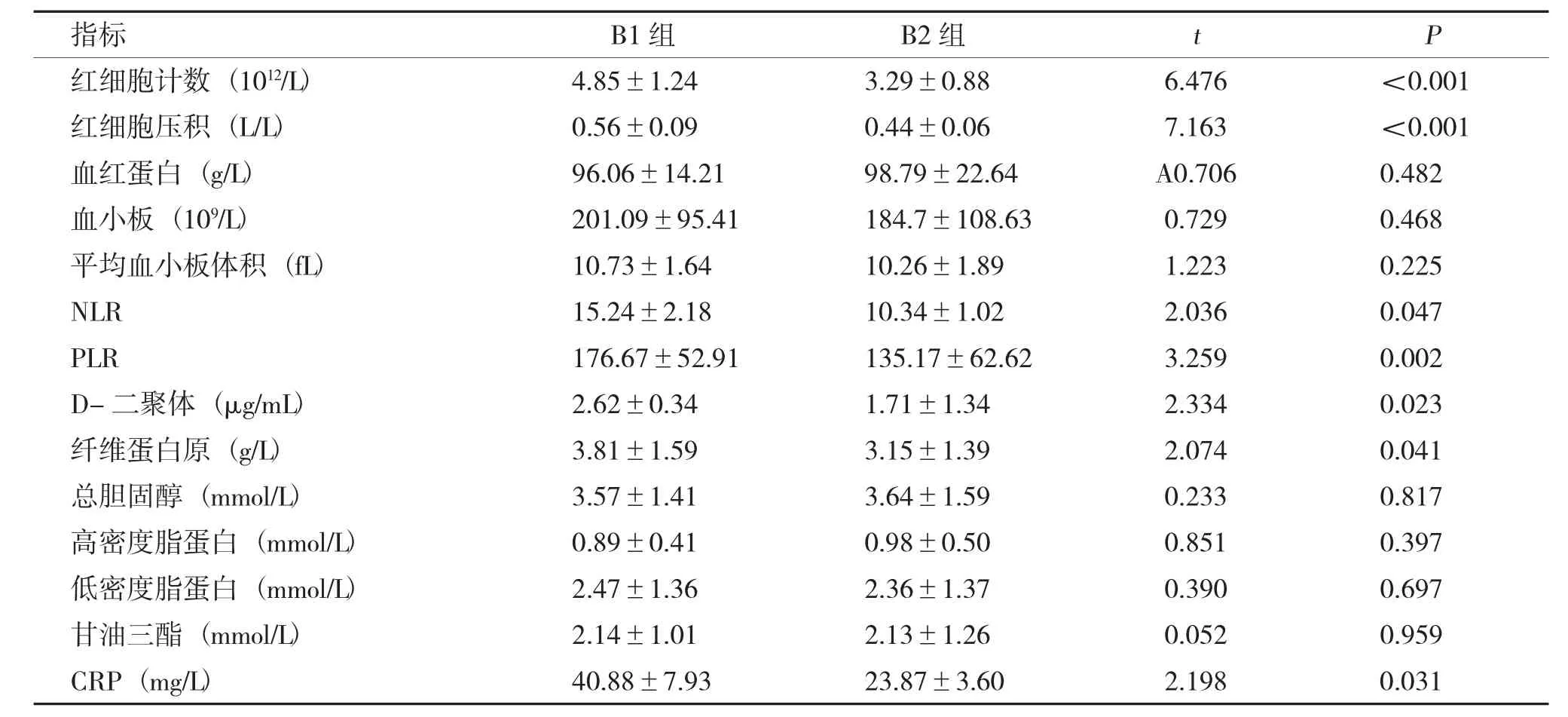
表4 B1 组和B2 组实验室检验情况比较()Tab.4 Comparison of laboratory tests between group B1 and group B2 ()
注:各项指标的正常值范围红细胞计数4.30~5.80×1012/L,红细胞压积0.40~0.50 L/L,血红蛋白130~175 g/L,血小板125~350×109/L,平均血小板体积9.2~12.0 fL,D-二聚体<0.50 μg/mL,纤维蛋白原2~4 g/L,总胆固醇<5.72 mmol/L,高密度脂蛋白>0.9 mmol/L,低密度脂蛋白<3.33 mmol/L,甘油三酯<2.25 mmol/L,CRP≤6.00 mg/L。
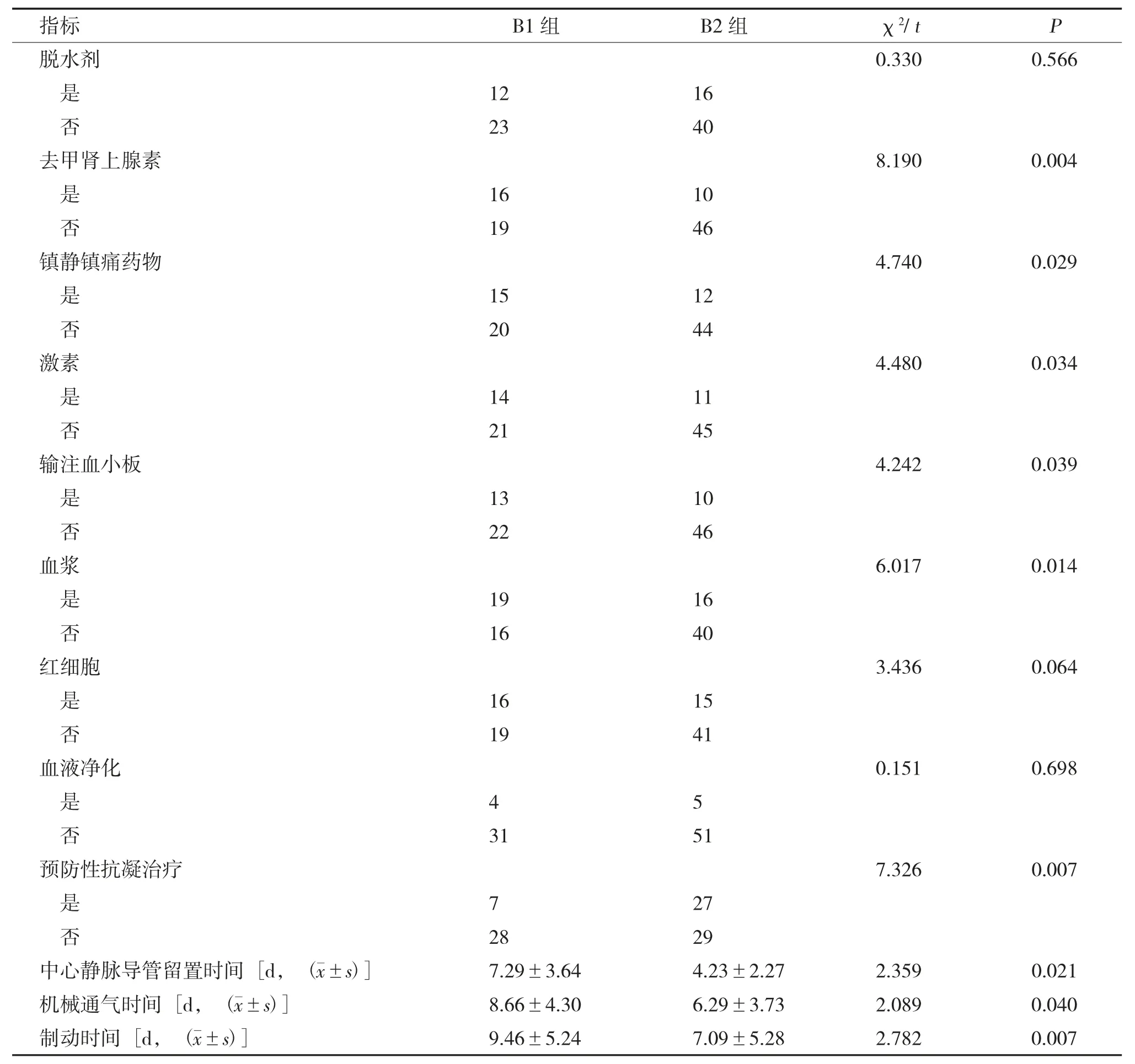
表5 B1 组和B2 组治疗用药情况比较(n)Tab.5 Comparison of treatment medication between group B1 and Group B2 (n)
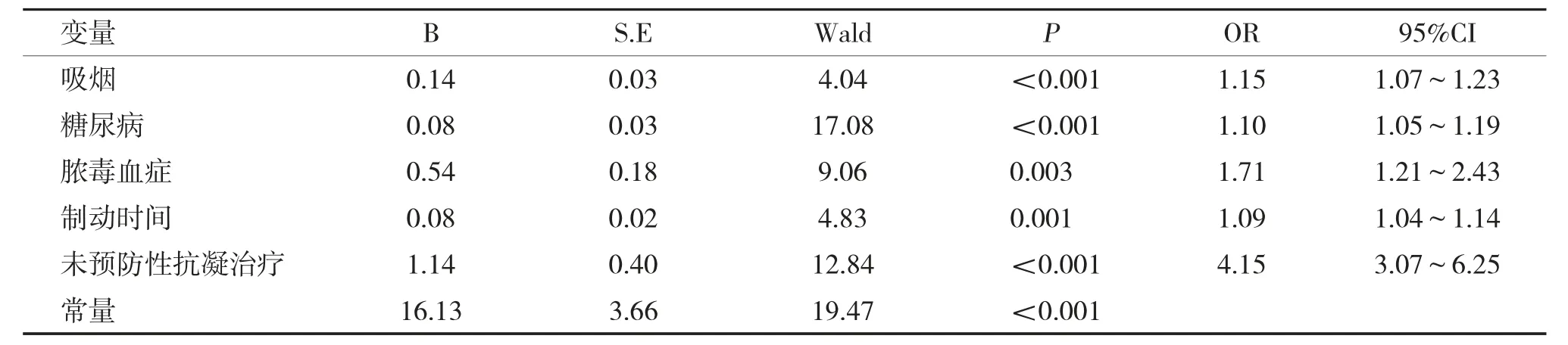
表6 影响血栓形成的二分类Logistic 回归分析Tab.6 logistic regression analysis of the influence of thrombosis
3 讨论
有研究报道称尽管采取了适当的预防措施,但ICU 中新诊断出的DVT 发生率在5%~37%[3]。在郑州大学第一附属医院进行的以神经手术患者为研究对象的研究中,DVT 的发生率为31.1%,其中只有39.3%的DVT 患者有临床症状,最常见的是患肢肿胀[4]。本研究中ICU 内DVT 的发生率为38.5%,考虑与患者年龄偏大、基础疾病多、病情危重有关。研究发现左侧血栓的比例高于右侧,与之前的报道一致。机制可能与下肢静脉的独特解剖结构有关,即髂静脉压迫综合征,左侧髂总静脉被右侧髂总动脉跨越并压迫,而后方受到骶部生理性前突和第3 腰椎椎体的挤压,使左髂总静脉内血液回流受阻,静脉血流缓慢、瘀滞[5]。在此次研究中发现48.5%的患者在DVT 形成后无明显临床症状与体征,原因可能为临床表现被其它疾病的表现所掩盖,另外与使用镇静镇痛药物等有关。此次研究中小腿肌间静脉血栓所占比例最高,与之前乔力松等人的研究结果一致[6]。机制可能是静脉血液在下肢远端流动缓慢,另外,卧床制动、使用镇静镇痛药物等因素导致肌肉泵功能减弱或消失,从而容易导致小腿静脉淤血和DVT形成。
DVT 的形成归因于静脉壁内皮损伤、血液高凝状态和血流缓慢三大因素,DVT 的危险因素包括原发性因素和继发性因素。本研究对ICU 患者LEDVT 可能的继发性危险因素进行分析。
目前普遍认为高龄是DVT 形成的危险因素之一[7]。DVT 的发病率,尤其是65 岁以上患者,随着年龄的增长呈明显的线性增长,提示DVT 的发病率和累积发病率是恒定的[8]。有研究发现40 岁之后,LEDVT 的发生率每十年呈翻倍增长的趋势[9]。有研究认为在年轻女性中DVT 发生率远高于同年龄段的男性,考虑与育龄女性人群口服避孕药及妊娠等因素有关[10]。但是,有数据表明男性D VT 的复发风险更高[11]。在本次研究中发现年龄增大为DVT 形成的危险因素,但未发现性别与DVT 的关联。
肥胖在危重患者中很常见,被认为是DVT 形成的危险因素[12]。研究显示BMI>30 kg/m2的人患LEDVT 的风险增加2~3 倍[13]。当BMI 超过35 kg/m2时,LEDVT 的风险增加6 倍[14]。本次研究结果发现肥胖为DVT 的危险因素,与先前的研究结果一致。
据报道吸烟是VTE 的独立危险因素[15]。一项包括27178 名男性和29875 名女性的大规模前瞻性研究发现,当前吸烟与VTE 之间存在正相关关系[16]。Zhang Ge 等[17]进行的研究结果也表明吸烟是VTE 的危险因素,并且具有剂量反应关系。此次研究也表明吸烟为DVT 形成的危险因素,但未对吸烟剂量与DVT 的关系进行分析。
糖尿病与DVT 关系的研究数据不一致,大多数研究表明,糖尿病患者VTE 形成的风险增加[18-19]。但Bell E J 等[20]进行荟萃分析表明,一般人群中糖尿病和VTE 之间没有关联。Gariani K[21]的荟萃分析也认为,糖尿病患者中VTE 风险的增加可能是由于糖尿病患者经常出现的混杂因素引起的,而不是糖尿病的内在影响。本次研究结果与目前大多数的研究结果一致,表明糖尿病是DVT 形成的危险因素。
有研究指出,LEDVT 患者在停止抗凝治疗后年复发率为(4~13)/10 万[22]。Lim W 等[23]研究发现既往VTE 是VTE 再发的预测指标,VTE 的既往史可能反映了遗传性或获得性高凝状态。此次研究发现既往VTE 病史是DVT 形成的危险因素。
目前关于脓毒血症患者DVT 的研究很少。在一项多中心、前瞻性研究中,发现尽管使用了指南推荐的血栓预防方法,但发现脓毒症患者的VTE 发生率高达37.2%,其中DVT 占33.7%,并且与较长的ICU 住院时间有关,不良后果发生风险增加[24]。脓毒血症患者是重症病房的重要组成部分,在此次研究中脓毒血症患者的比例为51.4%,并被证实为DVT 的危险因素。
制动被认为是DVT 的主要危险因素,尤其是70 岁以上的老年人[25]。本次研究证实制动时间是DVT 形成的危险因素,32.3%的DVT 在ICU 住院一周内形成,可能是在前一周内患者病情更危重,有较高比例患者采取制动措施、使用机械通气、镇静镇痛等药物,因此对ICU 患者有必要及时进行下肢血管超声检查。
有研究表明有效的预防措施与医院获得性VTE 发生率降低有关[26]。一项多中心横断面研究显示,ICU 中有98.3%的患者接受了血栓预防治疗[27]。一项前瞻观察性研究发现,尽管使用了指南推荐的血栓预防措施,但入住ICU 的患者28 d 的VTE 累积发生率仍然很高[28]。在本次的研究对象中,药物预防性抗凝按照指南推荐皆选用依诺肝素,并发现未预防性抗凝治疗是DVT 形成的危险因素。
总之,通过本研究笔者得出以下结论: (1)ICU 患者LEDVT 发生率较高,左侧血栓形成的比例高于右侧,血栓中周围型所占比例最高,其中小腿肌间静脉血栓最常见,血栓形成后常缺乏典型的临床表现;(2) A、B 两组间比较发现年龄、肥胖、吸烟、既往VTE 病史是ICU 外LEDVT 的危险因素,B1、B2 两组间比较发现吸烟、糖尿病、脓毒血症、制动时间、未抗凝治疗是ICU 内LEDV T 的危险因素。

