获得性反应性穿通性胶原病1例
钟静, 张丽丹, 熊汉真, 谈桂其, 翁智胜
(广州医科大学附属第三医院 1.皮肤科;2.病理科,广东 广州 510150)
1 临床资料
患者男,57岁,因“躯干、四肢丘疹伴瘙痒2月余”于2019年12月23日来我院皮肤科就诊。患者2个月前于颈、胸前三角、四肢部位出现散在丘疹,伴明显瘙痒,自行口服氯雷他定片后症状稍好转,但皮疹仍逐渐增多,反复搔抓后形成糜烂、结痂,伴剧烈瘙痒。既往有2型糖尿病、肺结核、高血压病史。否认食物、药物过敏史,个人史无特殊。皮肤专科检查:颈、胸前三角、四肢散在数个暗红色丘疹、干涸脓疱、抓痕,部分丘疹中央可见脐凹,部分可见溃疡、结痂,轻度压痛,周围绕以紫红色晕(图1A~1C)。取右肩处丘疹行组织病理活检提示:镜下可见多灶性表皮“脐窝”样结构形成,周围表皮棘层增厚,中央栓内见角化不全细屑,垂直表皮的变性胶原(偏光镜下可见变性胶原)、炎细胞,真皮浅层内见中等量组织样细胞、中性粒细胞、淋巴细胞围绕聚集;考虑反应性穿通性胶原病的病理变化,结合临床病史,倾向获得性可能性大(图2A~2C)。结合患者病史、临床表现及病理结果,诊断:获得性穿通性胶原病。治疗:口服酮替芬分散片1 mg每晚1次,共2周,依巴斯汀薄膜衣片10 mg 每日2次,共2周;外用卤米松三氯生乳膏每日1次。半个月后电话回访,患者诉皮疹部分消退、变平,瘙痒明显好转。
2 讨论
反应性穿通性胶原病(reactive perforating collagenoisi,RPC)是一种以变性胶原经表皮排出为特征的穿通性疾病,于1967年首次报道[1],病因尚未阐明。本病有遗传性和获得性两型,前者常见于儿童,推测为常染色体显性或隐性遗传;后者
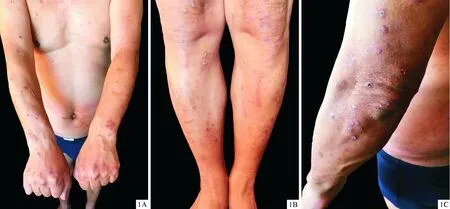
图1 四肢散在数个暗红色丘疹、干涸脓疱、抓痕(1A、1B),部分丘疹中央可见脐凹,部分可见溃疡、结痂(1C),周围绕以紫红色晕
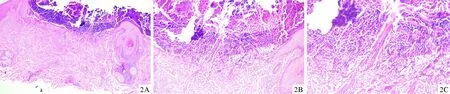
图2 皮损组织病理:可见多灶性表皮“脐窝”样结构形成,周围表皮棘层增厚,中央栓内见角化不全细屑,垂直表皮的变性胶原、炎细胞,真皮浅层内见中等量组织样细胞、中性粒细胞、淋巴细胞围绕聚集(HE,2A:40×;2B:100×;2C:200×)
多见于成年人,常常合并有严重的糖尿病、慢性肾衰、肝病、自身免疫性疾病、带状疱疹、疥疮感染及恶性肿瘤等疾病[2]。系统性药物的使用,如英夫利昔单抗、依那西普、贝伐珠单抗、那他珠单抗、西妥昔单抗、吉非替尼等,以及昆虫叮咬、皮肤移植术、脂溢性角化病的刮除术、激光脱毛等导致皮肤创伤或刺激均可导致本病发生[3-4],而血液透析是最重要的危险因素[5]。本病根据临床表现和典型的病理改变即可诊断,临床表现为:皮损好发于躯干、四肢面部,开始为一个或多个针头大小丘疹,正常皮色,随后逐渐增大,革样硬度,中心出现脐凹,内填充角化性物质。而后,中心脐凹逐渐增宽而角质栓相应扩大,并呈棕褐色,角质栓黏着甚牢,不易撕去。有时可见同形反应。典型的病理表现为表皮呈杯形下陷,内填大的柱状角质栓,角栓的底部表皮变薄,并见蓝色的胶原纤维向内插入,但不含弹性纤维。本例患者临床表现及组织病理典型,与反应性穿通性胶原病相符,因此未做Masson三色染色。考虑患者既往有糖尿病,符合获得性反应性穿通性胶原病的诊断。本病临床上需要与结节性痒疹、恶性萎缩性丘疹病、丘疹坏死性结核疹等疾病相鉴别[6]。组织病理上需与其他穿通性皮肤病相鉴别:①穿通性毛囊炎:以毛囊为中心的孤立性丘疹;组织病理表现为毛囊口扩张,内填角化不全性角栓并含有嗜苏木紫碎片和卷曲的毛发。②匐行性穿通性弹性纤维病:匐行形、环形的红色或正常色角化性丘疹,中心脱屑或萎缩;病理变化为可见狭长的穿通表皮或毛囊角栓。③穿通性环状肉芽肿:散在群集的环状凹状丘疹或结节,中心有痂;病理变化为真皮胶原纤维变性、坏死,坏死区周围有上皮样细胞和慢性炎细胞[7]。
本病皮疹4~6周可以自行消退,反复发作[8]。治疗上目前无特效治疗方法,如有明确诱因需积极治疗或消除。有研究报道口服异维A酸及局部使用维甲酸软膏和润肤剂的疗效最佳,环孢素、甲氨蝶呤、别嘌醇、四环素、皮质类固醇等药物在治疗该病上有一定疗效。其机制可能是调节表皮角化、抗炎、阻止胶原变性等[9-12]。也有报道NB-UVB、308 nm 准分子激光等光疗也可使该病皮损消退,机制可能是免疫调节和抗增殖作用[13-14]。瘙痒对该病有加重作用,故联合治疗尤为重要。本例患者瘙痒明显,予外用糖皮质激素和口服抗组胺药治疗,瘙痒症状明显改善,皮损逐渐愈合。

