结合淋巴瘤骨髓累及和血清乳酸脱氢酶的预后分层方法在老年弥漫性大B细胞淋巴瘤患者中的应用
胡英伟,仇霞芬,谢彦晖
复旦大学附属华东医院血液科,上海200040
随着人口预期寿命的提高,预计未来老年肿瘤患者的数量将会大幅增加[1]。最近的一项研究表明:超过50%的初发非霍奇金淋巴瘤(NHL)发生在60 岁以上的患者中[2]。高龄是重要的不良预后因素之一,并且与较差的无病生存和总生存显著相关[3]。此外,由于并发慢性病或患者基础情况较差,老年肿瘤患者接受化疗后更可能出现化疗相关毒性反应或早期死亡。对于血液科专科医师而言,了解该亚组患者的特征显得尤其重要,籍此能够更好的判断疾病进程和治疗转归。弥漫性大B 细胞淋巴瘤(DLBCL)是NHL 最常见的组织学亚型。在最近的几十年中,DLBCL 患者的整体生存率有了显著提高,原因包括:诊断方法的改善,支持治疗以及更为有效的新型药物的临床应用,如利妥昔单抗(CD20 单克隆抗体)。先前的研究表明,将利妥昔单抗加入环磷酰胺、阿霉素、长春新碱和泼尼松龙(CHOP)的常规化疗中,可显著改善DLBCL患者的临床结局,包括总生存(OS)和无进展生存(PFS)[4]。利妥昔单抗与常规化疗的结合已成为DLBCL的标准治疗方法。
随着包括DLBCL 在内的老年癌症患者的数量增加,在老年患者中如何更好的进行疾病管理已成为日益普遍的问题。因此,有必要对该组患者的预后因素进行更细致的研究。本研究就是基于老年DLBCL 患者在采用标准R-CHOP 方案治疗后的临床结果,分析预后因素并调查诸项标志物是否可有效预测患者的生存,并建立预后判断方法。
1 资料与方法、
1.1 一般资料 选择2010年1月—2019年12月间在复旦大学附属华东医院经病理组织学诊断为DLBCL的老年患者(≥60 岁)的数据。该研究得到华东医院伦理委员会的批准,并符合《赫尔辛基宣言》的要求。
入选标准:老年(≥60 岁)DLBCL 患者且接受了含利妥昔单抗和含蒽环类药物的化疗方案(RCHOP)。除外标准:(1)原发纵隔大B 细胞淋巴瘤;(2)原发中枢弥漫大B 细胞淋巴瘤的患者;(3)有惰性淋巴瘤既往史的患者;(4)HIV 阳性合并弥漫大B细胞淋巴瘤的患者。
利妥昔单抗和蒽环类的化疗方案(R-CHOP 方案):利妥昔单抗,375 mg/m2,第0 天静脉输液;环磷酰胺,750 mg/m2,在第1 天静脉注射;第1 天静脉注射阿霉素50 mg/m2;在第1 天静脉注射长春新碱1.4 mg/m2(最大剂量2 mg);、泼尼松龙,100 mg/d,第1~5 天口服。
根据以下原则对患者进行治疗。患者接受基于利妥昔单抗和蒽环类药物的化疗6 个或8 个周期。具体剂量如先前报道[6],根据患者的年龄和一般情况对药物进行了剂量调整。所有患者的利妥昔单抗均未降低剂量。第1 个周期的化疗,年龄<70 岁的患者接受标准剂量的环磷酰胺、阿霉素、吡柔比星和长春新碱。70~79 岁的患者应用上述药物标准剂量的70%,80 岁及以上的患者接受上述药物的50%。根据患者的病情,泼尼松龙可减少至40~60 mg/d。对于第2 个及随后的周期化疗,根据主治医师的意见,根据个人情况调整细胞毒性药物的剂量。每4 周重复一次化疗。粒细胞集落刺激因子不是主要用于一级预防,而是作为二级预防或在化疗期间歇期时患者出现粒细胞缺乏或粒细胞减少的治疗。
1.2 数据采集 回顾每个参与者的病历收集临床数据。在这项研究中获得的数据包括人口统计学数据、病史、实验室数据、病理报告和影像学报告。临床数据收集包括以下变量:年龄、性别、淋巴瘤分期(Ann Arbor分期)、东部合作肿瘤组(ECOG)的一般状况评分(PS)以及是否存在B 症状,是否合并噬血细胞综合征。实验室数据包括完整的血小板计数、血清白蛋白水平、血清肌酐水平、血清乳酸脱氢酶(LDH)水平和乙型肝炎血清学。合并症重点考察了糖尿病。骨髓受累通过对骨髓活检的病理检查/流式细胞学/PET 检查结果来确定。淋巴结外受累通过影像学证实。计算了国际预后指数(IPI)、aa-IPI 进行分析[5]。病理分型包括活化的B 细胞样亚型(ABC 型)和生发中心B 细胞样亚型(GCB 型)。
1.3 统计分析 使用SPSS 21.0 统计软件进行统计统计学分析。根据R 语言计算评估预后评分效能的Harrell c 指数。总体生存时间(OS)定义为从诊断日期到死亡日期之间的时间间隔。无进展生存期(PFS)定义为从诊断到复发或进展的时间。所有统计检验都是双向的。Kaplan-Meier 方法和对数秩检验用于分析OS和PFS。关于预后因素,使用Cox 比例风险模型进行了多变量分析,将单变量分析中<0.1 的因子输入多变量分析。使用逐步向后的过程选择模型来提取独立事件。以<0.05 为差异有统计学意义。
表1 老年DLBCL 患者的一般特征(=139)
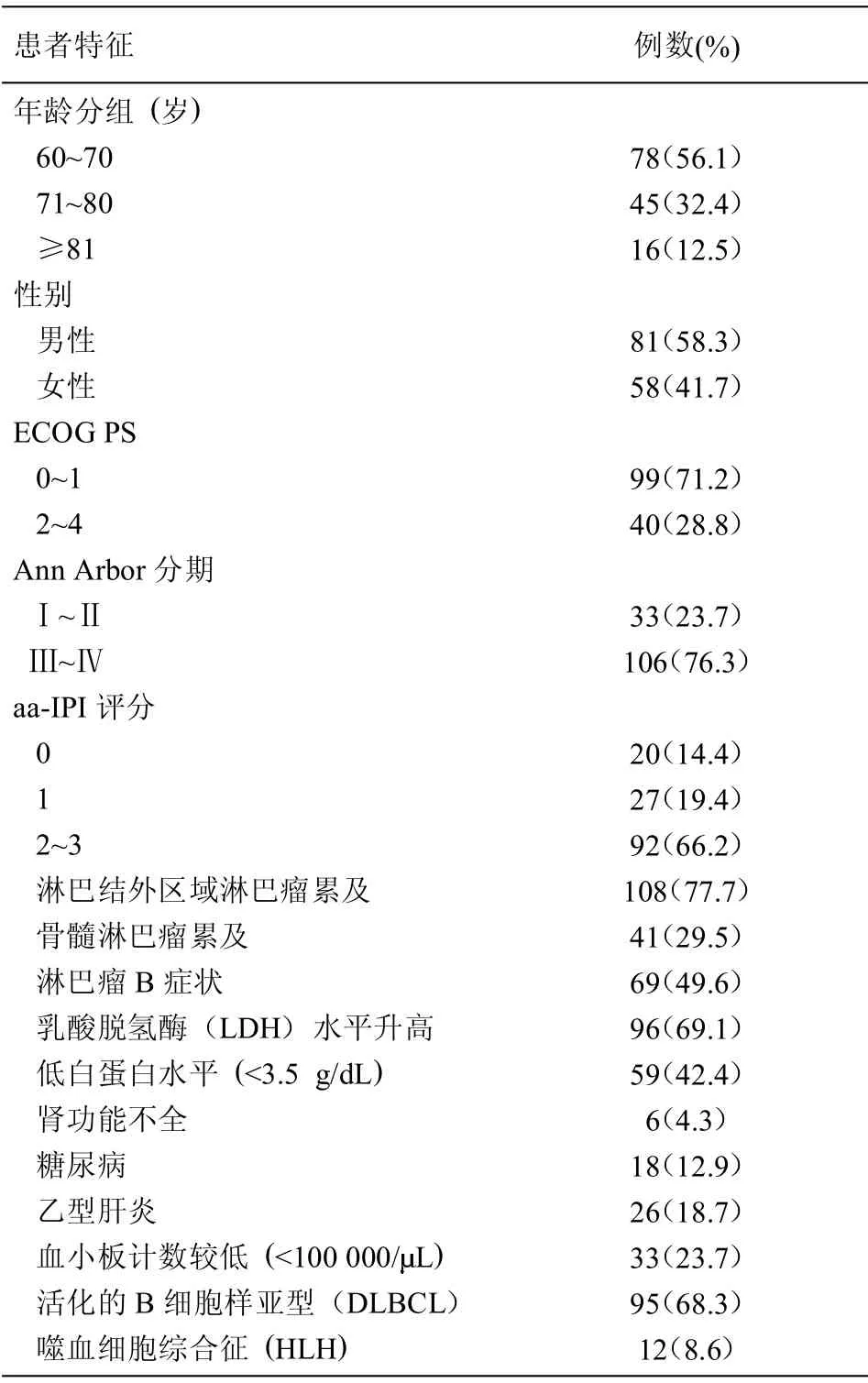
表1 老年DLBCL 患者的一般特征(=139)
患者特征 例数(%)年龄分组(岁)60~70 71~80≥81性别男性女性ECOG PS 0~1 2~4 Ann Arbor 分期Ⅰ~ⅡⅢ~Ⅳaa-IPI 评分01 2~3淋巴结外区域淋巴瘤累及骨髓淋巴瘤累及淋巴瘤B 症状乳酸脱氢酶(LDH)水平升高低白蛋白水平(<3.5 g/dL)肾功能不全糖尿病乙型肝炎血小板计数较低(<100 000/ L)活化的B 细胞样亚型(DLBCL)噬血细胞综合征(HLH)78(56.1)45(32.4)16(12.5)81(58.3)58(41.7)99(71.2)40(28.8)33(23.7)106(76.3)20(14.4)27(19.4)92(66.2)108(77.7)41(29.5)69(49.6)96(69.1)59(42.4)6(4.3)18(12.9)26(18.7)33(23.7)95(68.3)12(8.6)
2 结果
2.1 老年DLBCL 患者的临床特点 表1列出了所有被研究患者的临床背景状况。患者平均年龄为60~90 岁,平均(69.0±7.5)岁,男性81 例(58.3%),女性58例(41.7%)。Ann Arbor 不同分期的患者例数:Ⅰ期:12 例;Ⅱ期: 21 例;Ⅲ期: 27 例;Ⅳ期: 79 例。ECOG一般状况评分中的各组患者例数:0 分:14 例;1 分:85 例;2 分:17 例;3 分:15 例;4 分:8 例。aa-IPI评分中的各组患者例数:0 分: 20 例;1 分:27 例;2 分:58 例;3 分:48 例。所有存活患者的中位随访时间为52.3 个月(范围=1.0~125)。整个队列的5年OS 和PFS 为58.9% [95%= 54.0- 72.0] 和52.3%[95%=48.3~62.7]。
2.2 比较IPI 评分和aa-IPI 评分对OS 和PFS 预后价值首先,评估了aa-IPI 评分的预后影响效能,并将其与IPI 评分进行了比较。接下来,根据IPI 和aa-IPI 计算了OS,发现aa-IPI 在预测预后方面比IPI 更准确。IPI评分5年OS 分别为:低危(=14) 100%,低中危(=29)65.6%,中高危(=34)64.5%,高危(=62)48.3%,=0.008),aa-IPI 5年OS 分别为低危(=20)87.5%,中危(=27)95.7%,高危(=92)42.4%,<0.001)。因此,本研究证实了aa-IPI 对预后有更好的鉴别。
2.3 各项标志物的预后影响 关于预后因素,多因素分析显示,高龄(≥81 岁),高危的aa-IPI 评分(≥2分),Ann Arbor Ⅲ-Ⅳ期,淋巴结外受累/骨髓受累,乳酸脱氢酶升高同较差的OS 相关。见表2。多因素分析显示,高龄(≥81 岁),高危的aa-IPI 评分(≥2分),Ann Arbor Ⅲ-Ⅳ期,骨髓受累,乳酸脱氢酶升高同较差的PFS 相关。见表3。
2.4 根据骨髓累及-乳酸脱氢酶(LB)评分进行风险预测 在多变量分析中,淋巴瘤骨髓累及和乳酸脱氢酶升高是OS/PFS 的独立危险因素。利用淋巴瘤骨髓累及和乳酸脱氢酶升高这2 个参数将患者分为3 个风险组:骨髓累及-乳酸脱氢酶(LB)评分低危(骨髓无淋巴瘤累及,且乳酸脱氢酶<245 U/L,=38);中危(骨髓有淋巴瘤累及,或乳酸脱氢酶≥245 U/L=65);和高危(骨髓有淋巴瘤累及,且乳酸脱氢酶≥245U/L,=36)。低危、中危和高危人群的5年OS/PFS 分别为90.9%/73.1%,58.4%/51.3% 和 28.2%/20.5%;<0.001。而用IPI 评分5年OS 分别为:低危(=14)100%,低中危(=29)65.6%,中高危(=34)64.5%,高危(=62)48.3%,=0.008),aa-IPI5年OS 分别为低危(=20)87.5%,中危(=27)95.7%,高危(=92)42.4%,<0.001)。上述这些结果表明,LB评分可用于识别少数IPI 和aa-IPI 无法识别的不良预后(5年OS,28.2%)的高危患者。
针对5年OS、LB 评分的Harrell c 指数高于IPI和aa-IPI 的(0.7610.719,0.649)。见表4。5年的PFS 也有一样的结论(0.7210.692,0.634)。
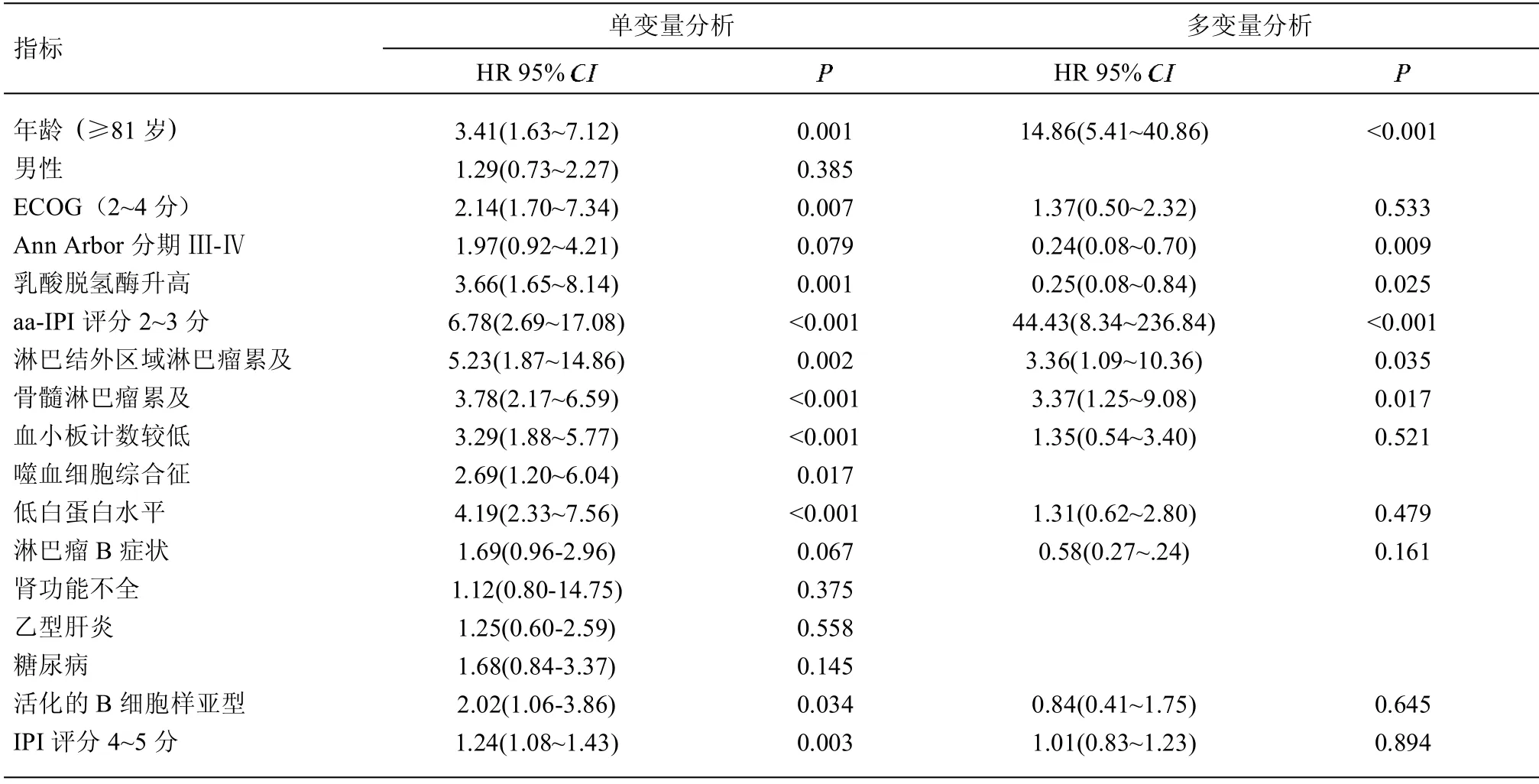
表2 整体生存的预后的单因素和多因素Cox 回归分析
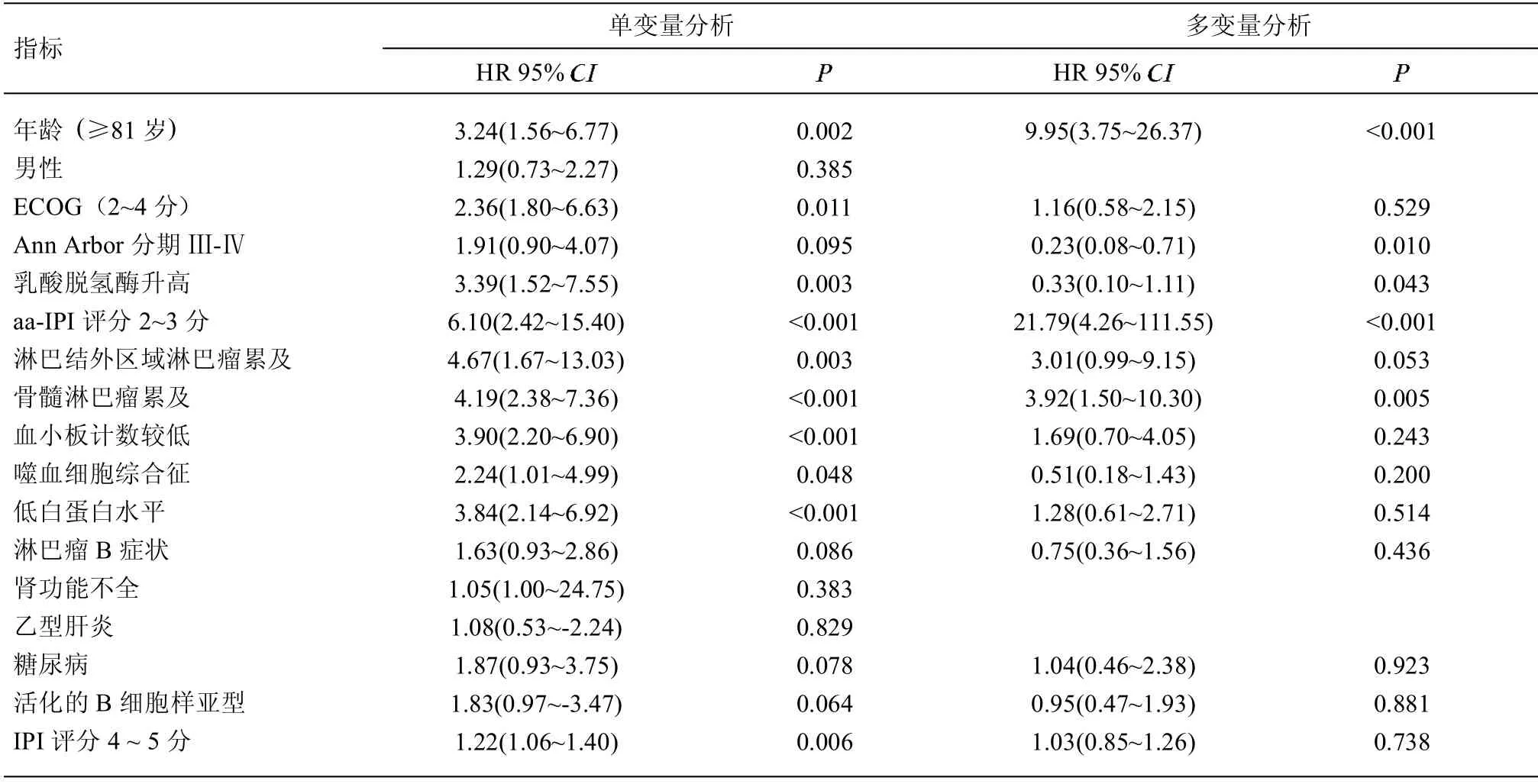
表3 单因素和多因素Cox 回归分析无进展生存期
LB 低危组平均年龄(69.6±7.4)岁,男性比例50.0%;中危组平均年龄(69.4±7.6)岁,男性比例61.5%;高危组平均年龄(69.6±7.4)岁,男性比例61.1%。
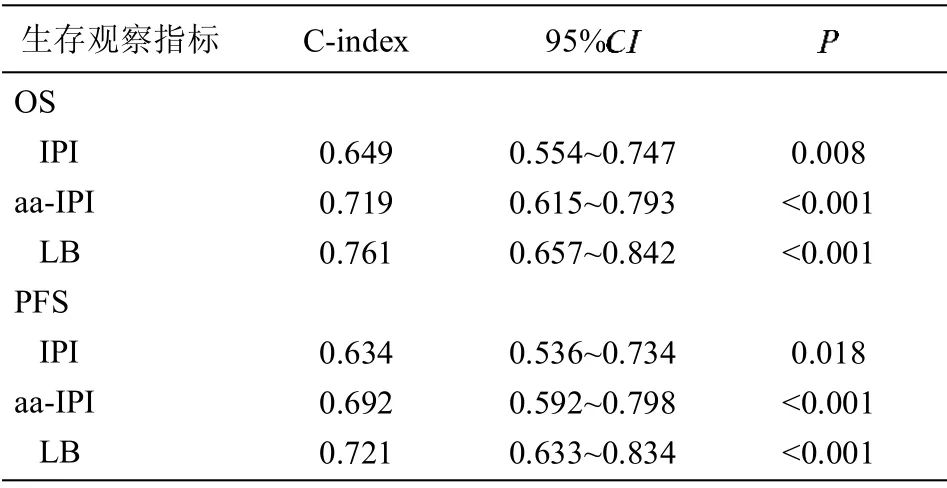
表4 Harrell'S C 统计的生存/无进展生存预测
3 讨论
国际预后指数(IPI)于1993年被提出用于预测弥漫性大B 细胞淋巴瘤(DLBCL)患者的生存[5]。IPI包括5 个临床因素:年龄、疾病Ann Arbor 分期、东部合作肿瘤组(ECOG)的一般状态评分(PS)、血清乳酸脱氢酶水平(LDH)和结外受累部位的数量。即使在利妥昔单抗时代,IPI 仍可用于预测生存。但是,它对预后差的患者的辨别能力不是最佳的[7]。利妥昔单抗联合化疗的广泛应用对IPI 在DLBCL 中的预后分层能力提出了极大的挑战,为此有研究者出了aa-IPI 评分系统[5],仅纳入LDH、ECOG 评分、Ann Arbor 分期3 个因素进行危险分层。目前国内尚无应用aa-IPI 评分用于老年DLBCL 预后分层的报道。对于接受R—CHOP 方案的老年DLBCL 患者者,尽管Harrell's C 统计显示aa-IPI 的危险评估能力可能较IPI更佳,但根据aa-IPI 评分的低危、中危、高危患者的5年OS 率分别为87.5%、95.7%、42.4%,提示利妥昔单抗的应用使aa-IPI 对老年DLBCL 患者危险分层能力其实也有限。
本项研究首先调查了预后因素。一些发现与先前的研究结果一致。在这项研究中确定的独立预后因素包括高危的aa-IPI 评分,高龄和骨髓受累,LDH 升高,这在先前的研究中也有提及[8]。据报道,诊断为DLBCL 患者的骨髓淋巴瘤累及率为10%~30%[8],在诊断淋巴瘤患者的过程中,既往常用的手段包括骨髓形态学检测和骨髓活检病理检查[9]。如果患者淋巴瘤骨髓累及,就与不良预后相关,包括较短的总生存期(OS),较短的无进展生存期(PFS)[10]。然而,最近的指南指出,与传统的形态学和免疫组化相比,正电子发射断层扫描与计算机断层扫描(PET-CT)、骨髓流式细胞学更为敏感[11-12]。故本研究采纳骨髓活检、骨髓流式、PET 检测3 种检查方式。
本研究表明,淋巴瘤骨髓累及和LDH 升高与老年DLBCL 患者的OS 有关,同aa-IPI、IPI 相比,两者组合的LB 积分预测效率更好。本研究中使用Harrell's C 统计进一步评价IPI、aa-IPI、LB 在DLBCL 中预后分层能力,LB 组预测OS 及PFS 的C-index 均高于IPI、aa-IPI 组,其结果与生存分析结果一致。
这项研究有一些局限性。首先,这是样本量相对较少的回顾性研究,且随访期短。因此,需要较大的前瞻性研究,需要更长的随访时间,以确认骨髓淋巴瘤累及和乳酸脱氢酶高水平联合LB积分的预后价值。还需要进行验证研究以确认LB 评分对老年患者预后的影响。

