二例应用NOSES联合ERAS治疗的结肠癌患者的报道
李洪明 刁德昌 柯乙森 李杰 易小江 卢新泉 邓晨晖 单葵顺 万进
经自然腔道取标本手术(natural orifice specimen extraction surgery,NOSES)目前广泛应用于国内外的结直肠外科手术领域。加速康复外科(enhanced recovery after surgery,ERAS)同样属于目前微创外科领域的焦点话题,其中在结直肠外科领域的应用最为成熟。二者目标一致,涵盖范围与学科有类似之处,那么能否让二者有机结合,发挥出更大的协同作用呢?广东省中医院结直肠外科和麻醉科在这方面做了一些探索工作。
一、病例摘要
患者1,陈某某,男,41岁,BMI:30.85 kg/m2,既往无高血压、糖尿病、冠心病等病史,因“大便习性改变1个月”入院,肠镜:距肛门约30 cm可见一大小约30 mm×30 mm肿物,活检病理提示:(乙状结肠)中分化腺癌;CT:乙状结肠局部肠壁增厚,符合肠癌(CT分期T2N0M0)(见图1)。入院诊断:乙状结肠癌(cT2N0M0)。于2019年9月11日行腹部无辅助切口经直肠拖出标本的腹腔镜乙状结肠癌根治术(NOSES Ⅳ式),采用2人3孔法,手术用时90分钟,术中留置盆腔引流管1条及尿管。术后迅速拔除气管插管,并拔除尿管,患者自行走回病房。术后4小时开始全流饮食,第二天拔除盆腔引流管。术后1、3天复查血常规分别为10.90×109/L和9.36×109/L、超敏C反应蛋白分别为34.96 mg/L和24.59 mg/L。术后病理:(乙状结肠)中分化腺癌,部分区域分泌黏液(约5%),病理学分期:pT2N0M0。术后4天顺利出院。
患者2,梁某某,男,53岁,BMI:23.6 kg/m2,因“大便习性改变3个月”入院,既往糖尿病病史,无高血压、冠心病等病史,肠镜:距肛门约20 cm可见一菜花样肿物,活检病理提示:(乙状结肠)中分化腺癌。CT:直肠上段与乙状结肠交界处附近肠壁增厚,符合乙状结肠癌(CT分期T3N1M0)(见图2)。入院诊断:乙状结肠癌(cT3N+M0)。于2019年10月30日行腹腔镜下乙状结肠癌根治术(NOSESⅣ式),同样采用2人3孔腹腔镜手术,手术用时100分钟,术中留置盆腔引流管1条。术后迅速拔管,术后自行走回病房。术后4小时开始全流饮食,第二天拔除盆腔引流管。术后1、3、5天复查血细胞分析分别为5.84×109/L、3.90×109/L和3.36×109/L、超敏C反应蛋白分别为16.68 mg/L、15.56 mg/L和9.57 mg/L。术后病理:(乙状结肠)中分化腺癌,病理学分期:pT3N0M0。术后5天顺利出院。
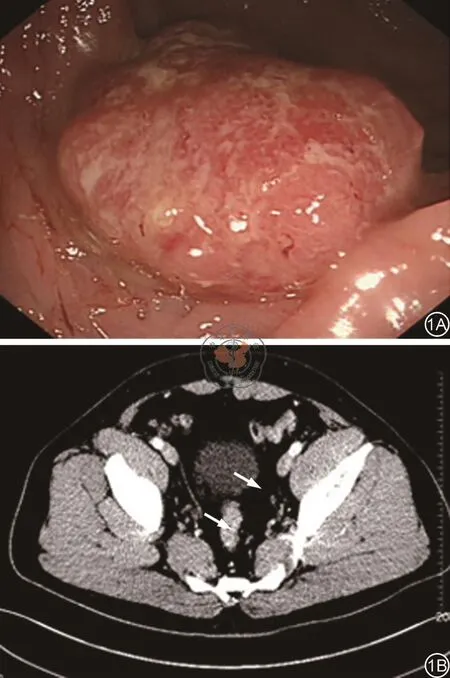
图1 患者1检查图像。1A:患者1电子肠镜图像(图示病灶为肿瘤);1B:患者1增强CT图像(白色箭头示肿瘤位置)

图2 患者2检查图像。2A:患者2电子肠镜图像(图示病灶为肿瘤);2B:患者2增强 CT图像(白色箭头示肿瘤位置)

图3 患者自行走回病房
二、讨论
NOSES是指使用腹腔镜、机器人、肛门内镜微创手术或软质内镜等设备平台完成腹盆腔内各种常规手术操作(切除与重建),经人体自然腔道(直肠、阴道或口腔)取标本的腹壁无辅助切口手术[1]。1993年,由Franklin等[2]首次报道结直肠肿瘤经肛门取出标本的腹腔镜手术。目前,NOSES已广泛应用于腹盆腔内各个组织器官,包括结直肠、胃、小肠、肝胆、胰脾、泌尿系统及妇科等各个领域,是整个微创外科领域的热点话题[1,3-8]。王锡山[1,6]根据不同的肿瘤位置及取标本方式提出了NOSES十式。中国NOSES联盟和中国医师协会结直肠肿瘤专业委员会NOSES专委会分别于2017年和2019年发布了《结直肠肿瘤经自然腔道取标本手术专家共识(2017版)》和《结直肠肿瘤经自然腔道取标本手术专家共识(2019版)》[6,9]。专家共识中对NOSES应用的基本要求、适应证和禁忌证等方面均做了明确规定。
丹麦Henrik Kehlet教授于1997年首先提出ERAS的概念[10]。ERAS是指采用有循证医学证据的围术期(术前、术中和术后)处理的一系列优化措施[11],核心理念就是优化手术流程,减轻疼痛刺激,减少手术和麻醉对患者生理和心理的创伤和应激,减少并发症,保证患者的就医安全,提高患者的就医舒适度,达到外科患者术后快速、有质量的康复[11]。ERAS是一项整合和优化的系统工程,强调手术的全程管理,需要多学科医生(包括外科医生、麻醉医生、疼痛管理医生、重症监护医生、营养师、护士、心理医生等)协作,也需要医患之间的紧密配合,以及医院和政府等行政管理部门积极参与[2-14]。2005年,欧洲临床营养和代谢委员会(European society for clinical nutrition and metabolism,ESPEN)提出了统一规范的结直肠手术ERAS围手术期的整体管理方案[15]。ERAS目前在众多学科得到广泛应用并取得了令人满意的效果,其中尤其以结直肠外科的开展最为成熟。
广东省中医院结直肠外科和麻醉科在“极致微创手术、精准麻醉、快速康复”方面多次进行了深入讨论,笔者认为ERAS和NOSES手术的核心理念是一致的,都是为了能够减少手术创伤和应激,让患者能够达到快速康复的目的,内容包含术前准备,麻醉与镇痛,外科干预及术后康复的全程团队管理。那么,能否让二者得到有机整合,发挥更大的效果呢?我们最近做了一些探索,为上面两位患者“量身定制”了ERAS理念指导下的快速通道麻醉+腹腔镜直肠癌根治术+NOSES术。
首先是严格的病例筛选,需要充分的术前评估,包括肿瘤本身的评估(部位、大小、TNM分期等)、患者一般状况的评估(心肺情况、基础疾病情况、营养状况等)。筛选出符合适应证的患者,会对患者及其家属进行充分的术前宣教,减轻患者的焦虑和紧张情绪,指导患者配合手术、麻醉及术后康复,而患者的积极配合是整个诊疗过程成功的关键因素之一。
其次是术中措施,这也是整个治疗过程的核心环节。我们选择的术式是三孔法腹腔镜下结直肠癌根治术,经过精细的解剖、熟练的操作、较短的手术时间,同时结合NOSES技术,经过极致微创操作,将手术操作的创伤和应激降低到最低。术中护理方面,注意采取保温措施,包括使用暖风机、输血加温器、输液恒温器等,预防低体温相关应激反应。
麻醉方面,首先宜选择短效类麻醉药物组合。目前我们主要以靶控输注静脉麻醉药物丙泊酚伍用超短效阿片类药物瑞芬太尼实行全麻诱导及维持。另外,在麻醉维持阶段也可考虑复合使用七氟烷等短效吸入性麻醉药物。其次是麻醉监测,术中除必要的基本生命体征监测外,我们还常规实施Narcotrend连续监测麻醉和镇静深度以及全程肌松监测,及时调整麻醉和肌松等药物的用量,维持适宜的麻醉深度和良好的肌松状态,创造满意手术条件的同时,避免手术结束时麻醉药和肌松药的过多残留,达到精准麻醉的理想效果。而且,患者的肌松恢复情况,也是决定患者术后能否早期安全下地行走的关键环节。第三,在围术期液体治疗方面,我们采取以目标导向为基础的限制性容量治疗策略,维持内环境稳定,保护器官功能。最后,完善的疼痛管理和术后恶心呕吐等并发症的预防是实现ERAS的必要措施。严格来讲,疼痛管理其实涵盖了整个围手术期,而多模式镇痛方式仍是我们的不二之选。包括术前应用非甾体类抗炎药实施超前镇痛、实施超声引导下躯干神经阻滞镇痛,术中应用超短效阿片类药物瑞芬太尼,术后尽早给予静脉自控镇痛等综合措施,不仅有效地缓解了患者围术期创伤应激反应,达到较为全面的镇痛效果,而且减少了全麻药物的用量,降低了术后恶心呕吐等并发症的发生率,进而加快了患者术后康复,使患者术后步行回病房成为了可能。
患者回到病房后,主管护士会对患者进行疼痛评估和日常生活能力评估,疼痛评估采用数字评分法,日常生活能力评估采用Barthel指数量表。评估患者术后活动能力。术后记录患者排气排便时间。术后1、3、5天会复查血常规、超敏C反应蛋白、白介素6(IL-6)与前列腺素2(PEG2)评估患者炎症反应。最后经全面评估后,两位患者分别于术后第4天和第5天出院。患者出院后,科室会跟踪随访患者的健康恢复情况。
综上,这两例患者在经历了结直肠癌根治术后,能够顺利地从手术室走回病房,取决于手术、麻醉、护理的团体协作。其中极致微创手术是核心步骤,精准麻醉是关键环节,疼痛管理是成功保障,再加上严格的术前准备、完整的术后随访,使得患者身心应激和创伤最小化,全部流程统筹管理,真正的快速康复是这些完整链条优化的必然结果。随着全程管理的优化,患者自行走回病房就会成为顺理成章的行为。而该模式能够改善患者的手术体验,降低术后并发症,提高医疗安全性的同时缩短住院时间,提高病床周转率,减少住院费用。有望通过后续大样本病例的进一步验证,实现降低病种总体治疗费用、降低医保负担。因此,我们认为,在ERAS理念的指导下,经历了腹腔镜结直肠癌根治联合NOSES的患者,在全程管理优化的模式下,患者术后自行走回病房是安全可行的,而且意义深远。

