硬脑膜动静脉瘘出血及非出血性神经功能障碍的危险因素分析
张 鹏,王 蒙,刘 超,韩伟杰,张振宇,孙红卫,刘献志
郑州大学第一附属医院神经外科 郑州 450052
硬脑膜动静脉瘘(dural arteriovenous fistula,DAVF)占所有颅内血管畸形的10%~15%[1],由脑膜动脉供血,是进入硬脑膜静脉窦、脑膜静脉或蛛网膜下腔静脉直接沟通的异常血管性病变,脑出血和非出血性神经功能障碍(non-hemorrhagic neurological dysfunction,NHND)是最常见和严重的临床表现。NHND包括颅内高压、痴呆、帕金森病、癫痫发作、静脉性脑梗死、小脑症状和局灶性神经缺陷等。DAVF治疗时机,或者说何种类型的DAVF需要治疗,目前尚存在争议。大部分学者[1-2]认为皮层静脉引流(cortical venous drainage,CVD)是DAVF的高危因素。而Bulters等[3]认为皮层静脉扩张是DAVF最关键的高危因素。本文通过回顾性分析161例DAVF患者的临床资料,分析出血及NHND发生的影响因素,现报道如下。
1 对象与方法
1.1研究对象选择本院2011年1月至2018年1月经DSA确诊的未行手术干预的DAVF患者161例。纳入标准:①经临床症状和DSA确诊为DAVF。②临床资料、影像学资料(CT/CTA 或MRI)及随访资料完整。排除标准:①合并其他脑血管畸形(血管中重度狭窄、动静脉畸形、非病灶相关动脉瘤)。②合并严重心血管疾病、血液系统疾病或其他严重内科疾病、颅内原发或转移性肿瘤。③其他脑相关疾病(颅脑外伤、脑梗死、脑膜脑炎或脱髓鞘)急性期。④外伤导致的颈动脉海绵窦瘘或医源性引起的DAVF。脑出血和NHND的诊断标准:通过头颅CT/MRI 等影像学检查或者腰椎穿刺脑脊液检查结果证实颅内出血,并排除其他疾病可能引起的颅内出血;NHND的诊断依据临床症状和(或)CT、MRI 等影像学检查。
1.2资料收集及观察指标收集患者的一般资料和影像学资料,主要包括:年龄,性别,临床表现,瘘口位置、数量,是否伴皮层引流静脉扩张(venous ectasia,VE)(静脉直径5 mm以上或扩张3倍以上)。瘘口位置分为海绵窦区、大静脉窦区(包括上矢状窦、横窦、乙状窦、颈静脉孔和窦汇区)和其他窦区(除海绵窦和大静脉窦以外所有部位);引流方式分为无CVD、有CVD无VE和CVD+VE。根据疾病进展情况,观察结局指标包括3个:①是否出血,包括所有与病灶相关的颅内出血,包含脑内血肿、硬膜下血肿和蛛网膜下腔出血。②是否发生NHND,包括颅内高压、痴呆、帕金森病、癫痫发作、静脉性脑梗死、小脑症状和局灶性神经缺陷。③是否是良性表现,包括各种眼征(复视、结膜水肿、突眼、眼球活动障碍和非颅高压性视力障碍等),颅内杂音及无症状。
1.3随访对患者进行以临床观察和电话联系相结合的随访。随访开始时间为确诊时间。无CVD的患者在第1年每6个月随访1次,以后每年随访1次;有CVD的患者每6个月随访1次。末次随访时间为2019年6月。
1.4统计学处理采用SPSS 25.0进行统计学分析。3组患者一般临床资料的比较采用χ2检验或Fisher精确概率法;采用Cox回归分析DAVF出血和NHND的危险因素。检验水准α=0.05。
2 结果
2.1 3组患者一般情况比较结果见表1。
2.2出血和NHND危险因素的Cox回归分析分别以是否发生NHND、是否发生脑出血(是=1,否=0)为因变量,将年龄、性别、瘘口位置及引流方式等变量纳入Cox回归模型(变量赋值及哑变量化见表2)。结果显示,VE是DAVF患者发生出血和NHND的危险因素(表3、4)。
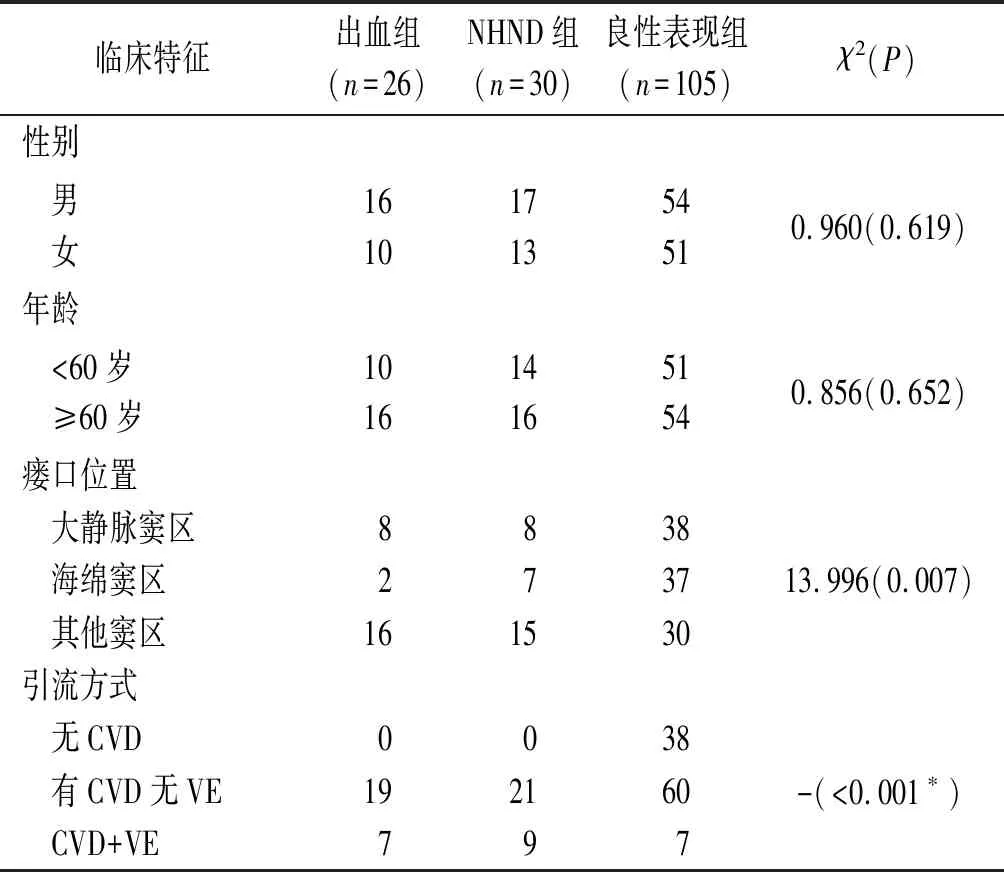
表1 3组患者一般情况比较 例

表2 变量赋值及哑变量化
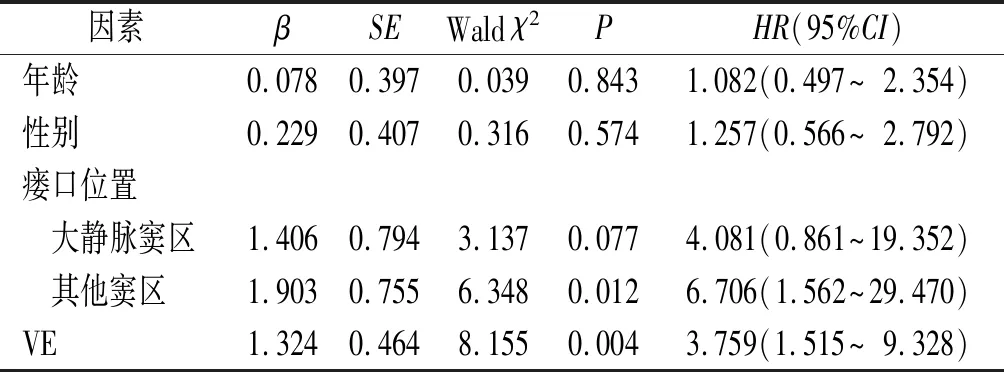
表3 DAVF患者发生出血危险因素Cox回归分析结果
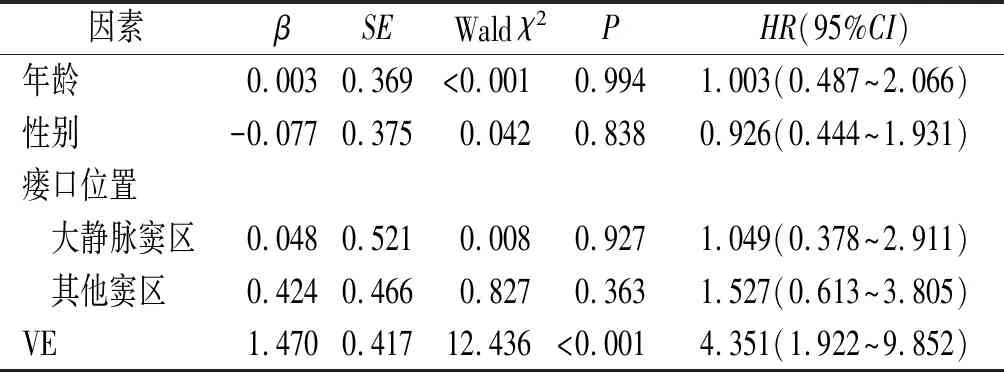
表4 DAVF患者发生NHND危险因素Cox回归分析结果
3 讨论
由于DAVF相对少见,对其流行病学的研究[4]不够深入。随着影像学的快速发展,DAVF越来越常见于临床。许多研究认为CVD是DAVF的高危因素[1,2,5-6],即使无症状,伴CVD的DAVF患者也应积极治疗[7]。也有学者[8]提出皮层静脉充血与临床风险的相关性比简单定义的CVD更好。而Bulters等[3]认为皮层引流VE是DAVF关键危险因素(年出血率27.0%),仅有CVD的DAVF意外事件的风险并不高(年出血率3.5%)。研究[9]DAVF的侵袭性危险因素多将出血和NHND一起或仅脑出血当作观察指标,为了明确出血和NHND危险因素的异同,本研究将出血和NHND并列观察,分别进行研究。
本组病例中男性多见,这与Gross等[2]研究结果一致;瘘口位于海绵窦及大静脉窦区以外的地方风险更高;DAVF级别与出血和NHND风险有关。经Cox回归分析发现年龄、性别及瘘口位置均不是出血和NHND的影响因素,而VE是出血和NHND的危险因素,这与Bulters等[3]的研究结果一致。
DAVF的临床表现多种多样[10],主要取决于引流静脉血管的状态、供应动脉和引流静脉的位置。由于动脉血液直接流入引流静脉,造成静脉内顺流或逆流的血液压力升高,最终致静脉迂曲、扩张,甚至静脉瘤样改变,压力升高致静脉回流障碍,造成局部脑组织水肿,脑功能异常,表现为NHND;压力进一步升高,致使扩张、迂曲、瘤样扩张的静脉破裂出血[10]。瘘口位于海绵窦区,由于引流静脉丰富,不易造成静脉高压,表现为症状轻微甚至无症状。而瘘口位于大静脉窦区和其他部位由于引流静脉少,来自直接相连的高压的动脉血,易致VE,多表现为出血或NHND。脑出血被认为是DAVF最严重的临床表现,相关研究[11-12]较多。但非功能区部位的少量出血甚至不会引起临床症状而被忽视,而NHND多因患者的自我感觉异常而就诊,因此NHND患者就诊率常更高。本组病例中NHND和出血发生率为18.6%和16.1%,这与Li等[5]的报道结果一致,远低于Brzozowski 等[12]报道的50%的出血率。
基于本研究的结果,作者认为VE是出血和NHND事件的危险因素。本研究存在一定的不足。首先,本研究为单中心研究,有其固有的不足,结论需要多中心、大样本病例的分析证实;其次,VE的标准需要更多前瞻性的临床病例研究的支持和验证。