D-二聚体对新型冠状病毒肺炎患者病情严重程度及预后的评估价值
彭松 贺莉 武欣迎 李论
武汉市第四医院,华中科技大学同济医学院附属普爱医院心内科(武汉430000)
针对新型冠状病毒肺炎(COVID-19)患者的病情,进行有效的评估分流是维持医疗卫生机构高效运转、及时控制疫情的关键[1-2]。对确诊COVID-19患者病情的严重程度及预后做出及时、准确的评估尤为重要,目前对于肺炎的严重程度评估主要包括英国胸科协会改良肺炎评分(CURB-65)以及肺炎严重指数(PSI),但这两种评分涉及多个指标,操作繁琐[3]。因此,快速、有效的常规理化指标便显得尤为重要,并且成为临床需求及研究热点。有研究表明急性感染导致大量炎症介质的释放,而炎症介质具有明显的促凝作用,所以感染时常常会出现凝血功能异常[4]。D-二聚体(D-dimer,DD)是纤维蛋白降解的产物,可作为观察凝血功能的常用指标,其检测方便,易于操作,而且有研究已经报道COVID-19 患者往往合并有凝血功能的异常[5],故本研究目的在于探讨D-二聚体对COVID-19 的病情严重程度及预后的评价指标。
1 资料与方法
1.1 一般资料选择2020年1月16日至3月28日华中科技大学附属普爱医院收治的符合《新型冠状病毒肺炎诊疗方案(第七版)》中的诊断标准的COVID-19 患者[6]。排除标准:年龄<18 岁,孕妇,入院时有可疑或者确诊了血栓事件,已经使用华法林或低分子肝素等影响凝血功能的药物,患有免疫系统疾病、血液系统疾病以及肿瘤的患者。本研究符合医学伦理学标准,经本院伦理委员会审批。
1.2 数据采集及病例分组记录患者性别、年龄、生命体征、血氧饱和度、血常规、临床化验指标、D-二聚体(免疫比浊法,正常参考值<0.55 mg/L)、C-反应蛋白(CRP,免疫比浊法,正常参考值<10 mg/L)、血气分析、病原学检测、胸部CT 结果,根据患者的症状、氧饱和度及影像学表现将患者分成3 组。病程中具有发热、呼吸道等症状,影像学可见肺炎表现的为轻症组;病程中出现气促、呼吸频率≥30次/min、静息状态下指氧饱和度≤93%或肺部影像学在24 ~48 h 内病灶进展>50%为重症组;以及死亡组。
1.3 统计学方法应用SPSS 25.0统计软件对数据进行统计分析,满足正态分布的计量资料以(±s)表示,组间比较采用t检验;非正态分布资料以中位线(四分位数间距)表示,分类变量以n(%)表示。事件频率用χ2检验比较;两组间的其他比较用Manner-WhitneyU检验;Pearson 相关性分析计算D-二聚体与中性粒细胞/淋巴细胞计数比值及CRP 的相关性;绘制受试者工作特征曲线(ROC),评估D-二聚体对预后的预测价值;根据ROC曲线计算截点值,绘制Kaplan-Meier 生存曲线,用Log-rank检验计算风险比(hazard ratio,HR)和95%置信区间(95%CI)。以P<0.05 为差异有统计学意义。
2 结果
2.1 临床资料不同预后患者间临床资料比较:共纳入226 例患者,男111 例,女115 例。其中轻症133 例(58.8%),年龄(59.7 ± 15)岁;重症78 例(34.5%),年龄(68.7 ± 12.8)岁;死亡15 例(6.7%),年龄(68.1±8.4)岁。与轻症组比较,重症及死亡患者年龄更大,且患有高血压和糖尿病的患者占比更高,白细胞、中性粒细胞、谷草转氨酶、血肌酐及尿素氮升高而淋巴细胞降低。重症组患者入院首次D-二聚体、中性粒细胞/淋巴细胞比值、CRP 水平均明显高于轻症组(P<0.01);而死亡组患者入院首次D-二聚体、中性粒细胞/淋巴细胞比值、CRP 水平均明显高于重症组(P<0.01),见表1。
2.2 D-二聚体与CRP 和中性粒细胞/淋巴细胞计数比值的相关性分析患者入院首次D-二聚体与CRP呈显著正相关(r=0.418 5,P<0.01);患者入院首次D-二聚体与中性粒细胞/淋巴细胞计数比值也呈显著正相关(r=0.362 2,P<0.01)。见图1。
2.3 D-二聚体对病情严重程度及预后的预测分析
2.3.1 ROC 曲线计算D -二聚体预测患者重症及死亡风险的截点值、敏感度及特异性:患者入院首次D-二聚体单独预测重症的AUC 为0.810(95%CI:0.751 ~0.869,P<0.01),敏感性73.6%,特异度76.8%,截点值为1.14 mg/L。患者入院首次D-二聚体单独预测死亡的AUC 达0.83(95%CI:0.754 ~0.913,P<0.01),敏感性85.7%,特异为72.7%,截点值为2.23 mg/L(表2、图2)。
2.3.2 Kaplan-Meier 生存曲线分析D-二聚体预测患者死亡风险见图3,COVID-19 患者入院首次D-二聚体水平>2.23 mg/L,死亡风险增加7.6 倍(HR=7.60,95%CI:2.75 ~20.99,P<0.01)。
3 讨论
本研究发现,COVID-19 患者入院时D-二聚体>1.14 mg/L 是其发生不良预后的独立预测因素,这一发现对早期预测COVID-19 患者的不良预后有一定的价值。
COVID-19 重症患者病情严重,并发症较多,早期准确的评估病情对治疗方案的制定有重要的作用。在进行病情评估时常常需要考虑到肺炎本身的严重程度,脏器功能受损的程度、凝血功能等[7]。D-二聚体是一种反映组织纤溶系统状态的重要指标,病毒、细菌等有害物质在进入人体血液之后可激活凝血因子Ⅻ,启动内源性凝血系统,而激活的内源性凝血系统又激活纤溶系统,从而使得D-二聚体升高。另一方面,肺部感染可激活自身免疫系统,释放多种炎症介质和促凝因子,激活凝血及继发纤溶,而且炎症反应可引起内皮功能的损伤,导致血液凝固,进而导致纤溶系统功能亢进,也可以导致D-二聚体增高。GUAN 等[8]分析了1 099 例COVID-19 患者,发现死亡患者的D-二聚体数值较非死亡患者显著增高。COVID-19 危重患者因缺氧不仅会增加血液粘滞度,而且还可以通过缺氧诱导转录因子信号通路来刺激血栓的形成[9-10],从而使得D-二聚体增高。
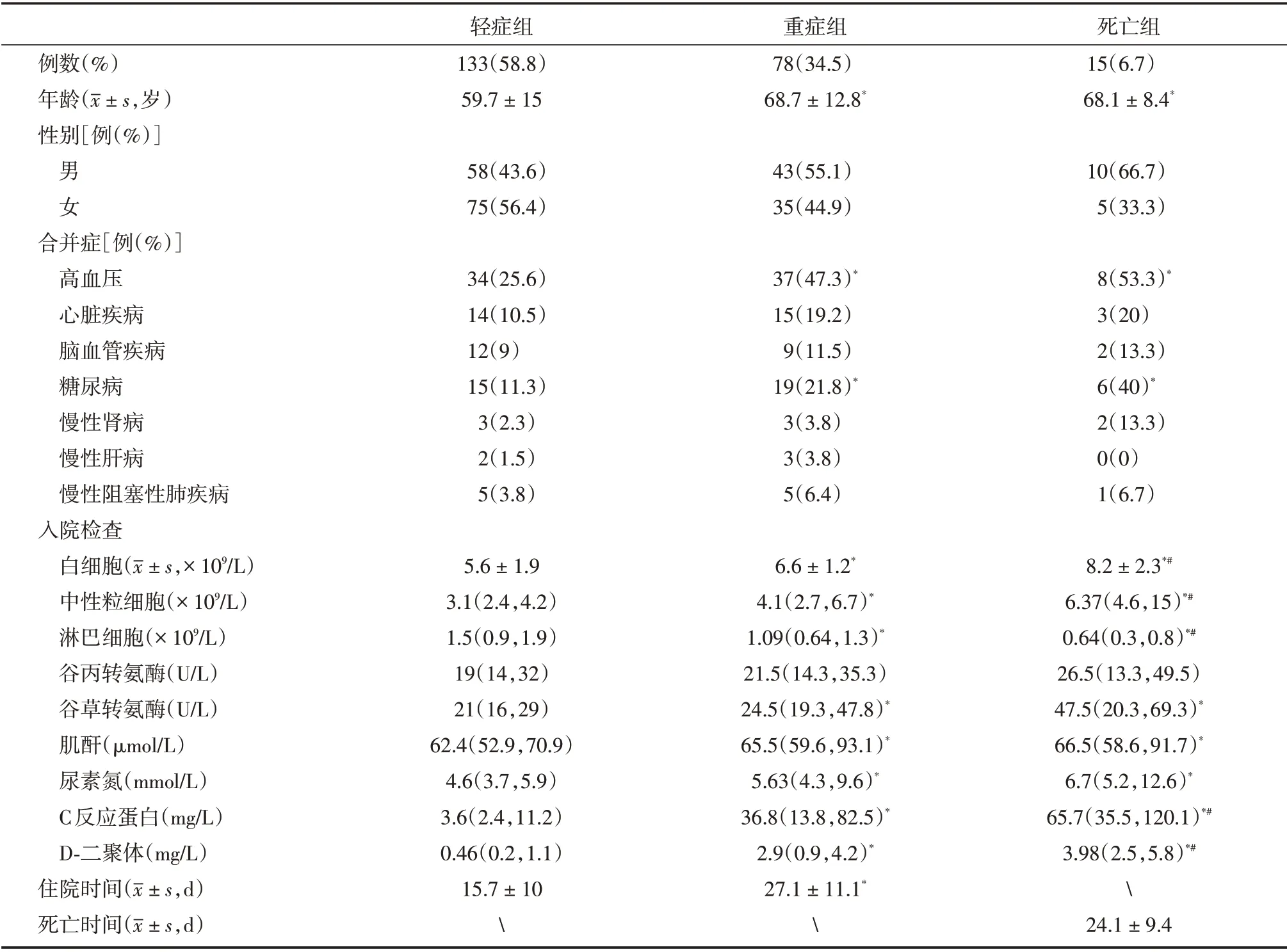
表1 轻症组、重症组及死亡组COVID-19 患者临床资料及入院首次检查结果Tab.1 Demographics and clinical characteristics of patients with COVID-19 M(P25,P75)
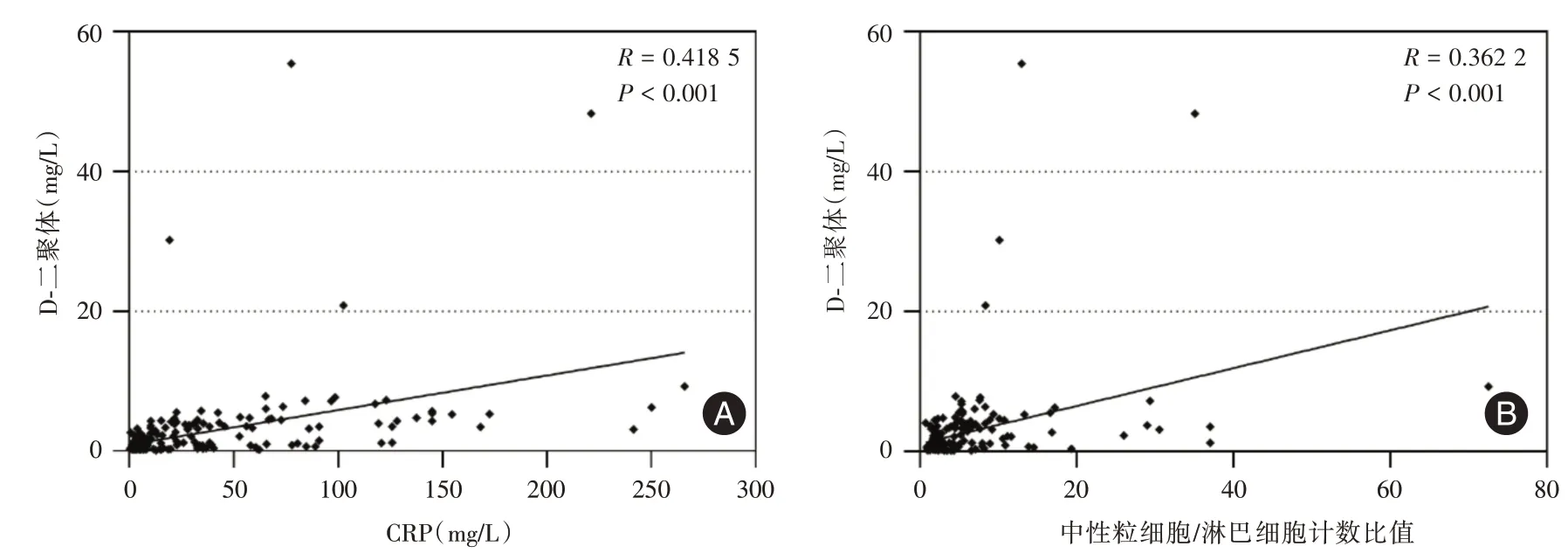
图1 COVID-19 患者D-二聚体与CRP(A)、中性粒细胞/淋巴细胞比值(B)的相关分析Fig.1 Correlation between neutrophil/lymphocyte count ratio and CRP level With plasma D-dimers
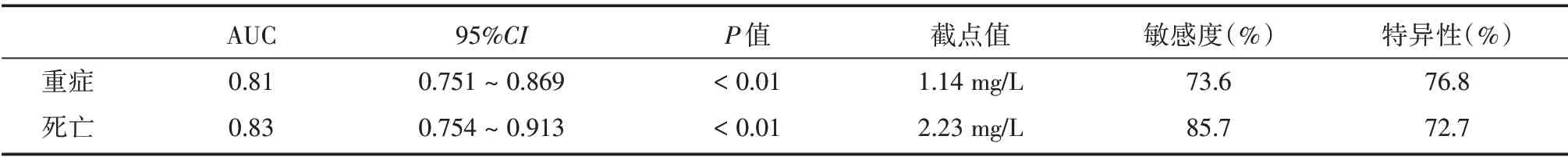
表2 D-二聚体预测COVID-19 患者重症及死亡的评估价值Tab.2 The predictive value of D-dimers for severe outcomes and death in COVID-19 patients
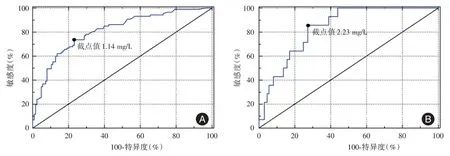
图2 D-二聚体对COVID-19 患者重症(A)及死亡(B)预估风险的ROC 曲线Fig.2 Receiver operator characteristic curve for D-dimers to predict the risk of severe outcomes(A)and death(B)
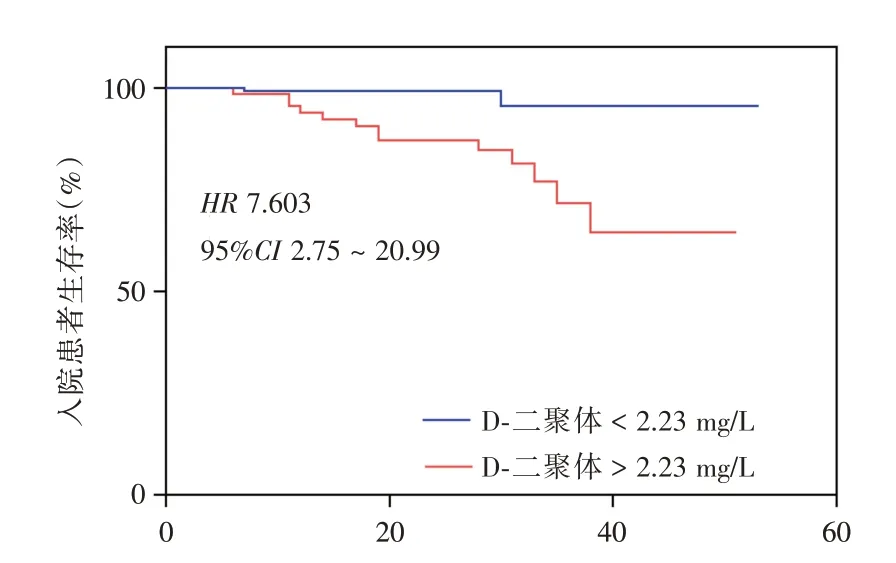
图3 入院首次D-二聚体截点值>2.23 mg/L 和截点值<2.23 mg/L 患者的Kaplan-Meier 生存曲线Fig.3 Kaplan-Meier survival curves of D-dimer levels>2.23 mg/L and <2.23 mg/L for COVID-19 patients on admission
本研究中,重症组的CRP、D-二聚体水平高于普通组,且死亡组的水平显著高于非死亡组,提示D-二聚体与肺炎的严重程度有一定相关性,以D-二聚体1.14 mg/L 为截断值,预测重症发生率的敏感度为73.6%,特异度为76.8%;以D-二聚体2.23 mg/L 为截断值,预测死亡风险的敏感度为85.7%,特异度为72.7%,提示D-二聚体能较好的反应COVID-19 患者的病情严重程度和预后。本研究中,D-二聚体对COVID-19 的病情严重程度以及死亡的预测有一定的价值,所以早期检测患者血浆D-二聚体的水平可以帮助临床医师尽早鉴别出危重的需要特别关注的患者,从而可以准确的判读病情,早期予以合理的治疗手段。
本研究仍有不足,因单中心回顾性研究会造成一定的选择偏移,未能追踪观测患者经治疗后的D-二聚体变化,将来可能需要进一步探讨D-二聚体的动态改变对疗效判断的意义。COVID-19患者血浆D-二聚体预测其病情的严重程度及预后评估具有较好的价值,D-二聚体>1.14 mg/L 时提示患者可能会发展为重症患者,当D-二聚体>2.23 mg/L 时预示患者死亡风险较大。

