术中美蓝试验预防肝胆管结石切肝术后胆漏的效果分析
白锦峰 陈章彬 郭志唐 王斌 唐志华 滕毅山
肝内胆管结石的发生原因可能与病变胆道微环境变化、细菌感染、遗传体质等有关[1]。近年来,随着外科技术的提高以及围手术期管理的完善,肝切除术后病死率明显下降,但是其并发症的发生率仍然居高不下,达20%以上[2]。胆漏依旧是肝胆管结石术后常见的并发症之一。有研究发现,术中对于肝脏断面残余胆管的处理及重建与术后胆漏的发生有着密切的关系[3]。本文通过分析美蓝试验在肝切除术中的应用,对其是否能有效降低术后胆漏发生率进行分析。
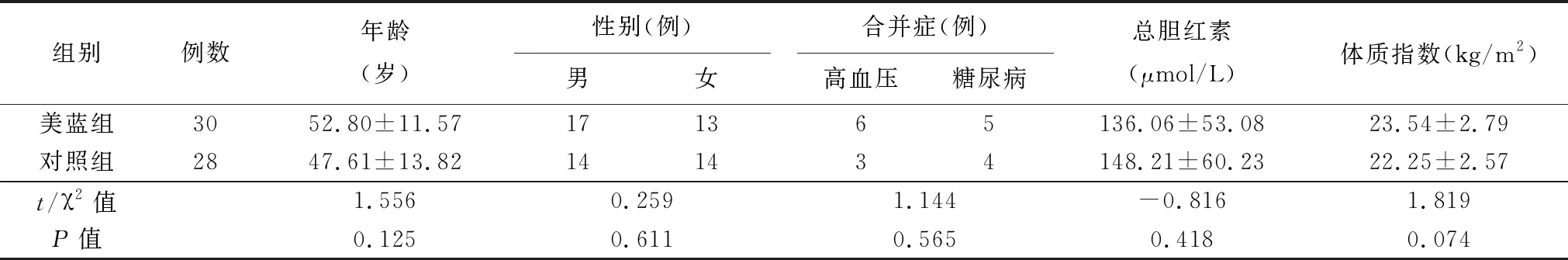
表1 两组临床资料比较
对象与方法
一、对象
2018年9月~2019年6月我科收治的肝内胆管结石病人58例,均接受肝切除术,但未行胆道重建。根据术中是否行美蓝试验分为美蓝组与传统组两组。美蓝组30例,其中男性17例,女性13例,年龄29~78岁,平均年龄(52.80±11.57)岁。左外叶(Ⅱ、Ⅲ段)切除12例,左半肝(Ⅱ、Ⅲ、Ⅳ段)切除8例,扩大左半肝(Ⅱ、Ⅲ、Ⅳ、Ⅴ段)切除1例;右后叶切除(Ⅴ、Ⅵ段)切除5例,右半肝(Ⅴ、Ⅵ、Ⅶ、Ⅷ段)切除4例。合并高血压6例,合并糖尿病5例。传统组28例,其中男性14例,女性14例,年龄26~73岁,平均年龄(47.61±13.82)岁。左外叶(Ⅱ、Ⅲ段)切除9例,左半肝(Ⅱ、Ⅲ、Ⅳ段)切除8例;右后叶切除(Ⅴ、Ⅵ段)切除4例,右半肝(Ⅴ、Ⅵ、Ⅶ、Ⅷ段)切除5例,不规则肝切除2例。合并高血压3例,合并糖尿病4例。两组临床资料比较,差异无统计学意义(P>0.05)。见表1。纳入标准:(1)入院后完善腹部CT、MRI及MRCP等相关检查,明确手术指征且制定手术方案,评估肝脏切除范围;(2)经保肝、抗炎、营养支持等治疗,控制肝功能分级于A、B级,可行解剖性及非解剖性肝切除者;(3)病人及家属对本研究知情同意。排除标准:肝功能C级及合并严重合并症者;二次肝手术;曾行胆道重建。
二、方法
1.美蓝组:完善术前相关检查,标准肝切除术后,温盐水冲洗腹腔至创面视野清晰,术中阻断胆总管远端,若合并胆囊结石、息肉或行半肝切除需联合胆囊切除者,可向游离后的胆囊内注射10~20 ml亚甲蓝稀释液(2 ml亚甲蓝稀释至50 ml 生理盐水);若合并胆总管切开取石置入T管者可经T管内注入亚甲蓝稀释液,观察创面是否存在明显染色,若存在染色,则可予以 5-0或6-0 Prolene缝线结扎相应胆管,术后肝脏断面留置引流管,观察胆漏情况。见图1。
2.对照组:完善术前相关检查,标准肝切除术后,温盐水冲洗腹腔至创面视野清晰,用干净白纱布覆盖于肝创面或行胆道注水试验以检测是否胆漏。
3.胆漏的诊断:结合相关文献[4-6],若出现以下情况即可诊断胆漏:(1)术后腹腔引流液或穿刺液中胆红素浓度比血清胆红素高3倍;(2)术后腹腔伤口或引流袋有肉眼可见胆汁流出;(3)有腹痛、腹胀临床表现,经B超、CT定位手术区域有积液并穿刺出胆汁;(4)经胆道造影发现造影剂溢出胆管外。
三、统计学方法

结 果
1.两组术中指标比较:手术成功58例,两组手术时间、术中出血量比较,差异无统计学意义(P>0.05)。美蓝组术中胆漏检出率明显高于对照组,差异有统计学意义(P<0.05)。见表2。其中,美蓝组术中发现胆漏点12例,均予以5-0或6-0 Prolene线缝扎封闭,对照组术中仅发现胆漏点3例,均予以缝扎封闭。
2.两组术后情况对比:美蓝组术后胆漏发生率、引流液总胆红素、腹腔引流管拔除时间、住院时间均小于对照组,差异有统计学意义(P<0.05);两组术后出血、感染等并发症比较,差异无统计学意义(P>0.05)。见表3。

表3 两组术后指标比较
讨 论
胆漏是肝切除术后较为严重的并发症之一,其发生率为4.0%~9.8%[7-8]。肝内胆管结石病人胆管长期炎性反应,常合并胆道部分病变,若持续胆漏得不到控制,则可能引起胆汁性腹膜炎、脓毒血症、感染性休克、甚至多器官衰竭危及生命。胆漏的发生是由多种因素综合而成的,包括自身因素和手术因素。手术操作对术后胆漏的发生与否有着重要的关系,其常见原因包括:(1)肝断面微小胆管被忽略或较大胆管未能有效结扎;(2)肝断面组织感染、缺血坏死导致末梢胆管漏;(3)胆道梗阻致使胆管压力增高;(4)大范围或不规则肝切除暴露Glisson鞘导致主要胆管壁或部分迷走胆管离断损伤、胆管血管被破坏等[9];(5)肝切除术后肝功能受损致使胆汁分泌功能下降,从而术中微小胆漏不易发现。
目前,临床上已经引入了许多方法来预防肝切除术后胆漏的发生,包括术中胆道造影、超声监测下注射空气评估胆道通畅、胆道注水试验、肝断面贴敷纤维蛋白明胶等。有研究表明,术中使用胆漏试验可在19.0%~80.8%的病人中确定额外的潜在胆漏点[10-11]。传统肝切除术中留置白纱布于肝断面处数分钟,通过观察白纱布颜色来判断是否有胆汁漏出,该方法容易受肝脏分泌胆汁程度影响,且易忽略肉眼无法识别的细小胆管残端,因此不能有效预防术后胆漏的发生。
本研究中,美蓝组术中胆漏检出率高于对照组,差异有统计学意义,说明肝切除术中行美蓝试验能在术中有效发现残留的胆管,提高了术中胆漏的检出率。术中经胆道注入美蓝,能够较好地发现术中超声刀凝闭不全的细小胆管或肉眼无法识别的微小胆管残端。美蓝可对胆漏点进行精准的定位,便于准确的缝扎。
本研究中,美蓝组术后胆漏发生率、腹腔引流管胆红素、腹腔引流管拔除时间、住院时间均少于对照组,差异有统计学意义,说明经过美蓝试验,术中对检测出的胆漏点进行有效缝扎,肝切除术后胆漏的发生率由25.00%降至3.33%,同时减少腹腔引流时间,缩短治疗住院时间。其中美蓝组中有1例病人术后发生胆漏,该病人行左半肝切除术,术中可能损伤左尾状叶胆管,由于尾状叶左支未与主胆管相通,因此美蓝胆漏试验未及时检出,导致术后发生胆漏。另外,美蓝组3例与对照组4例并发感染,究其原因是由于术前合并胆管炎或术后胆汁引流不畅,胆汁积于腹腔内引起,其中对照组1例病人感染较为严重,考虑术中行高压胆道注水试验使胆道压力增高,导致胆汁细菌入血引起全身感染,且该病人出现B级胆漏,经积极腹腔负压冲洗、抗感染治疗后好转。此外,美蓝组1例行扩大左半肝切除病人,经游离胆囊行美蓝试验发现注射阻力较大且右半肝胆管部分未显色,考虑术中误扎右肝胆管,及时解除缝线,避免了胆漏及胆管损伤的发生。
有Mate分析表明,术中胆漏试验能有效预防肝切除术后胆漏的发生[12]。美蓝试验中,美蓝沿肝胆道系统逐级扩散,蔓延至肝断面,使其残余胆管清晰显影,对于隐性胆漏的发现尤为重要。相对术中胆道注水试验,美蓝的注入无需进行加压,从而避免了由于胆道压力过高诱发胆汁细菌入血并发脓毒血症甚至感染性休克等。相对于术中胆道造影,其虽然能使整体胆道显影而便于观察,但由于造影剂积于胆管未排干尽而诱发胆管炎,且术中X线辐射易对病人及医务人员造成一定影响。因此,美蓝试验相对于其他胆漏试验具有一定的优势。有研究表明,经门静脉注入美蓝可使相应肝段染色,在精准肝切除中能取得较好的效果[13]。美蓝通过胆管扩散使余肝叶显色,从而可以根据肝叶染色情况,证实余肝胆道系统的通畅性,及时检测发现误扎的主要肝管,避免术后严重并发症的发生,降低平均住院时间。目前,胆漏试验仍然存在一些缺陷,比如只能发现与主要胆管相通的肝断面末梢胆漏点,若未连接主胆管或分支过多则不易发现等。
综上,肝内胆管结石病人在肝切除术中行美蓝试验可提高术中胆漏检出率,通过精准缝扎,有效降低术后胆漏的发生,缩短腹腔引流管拔除时间和住院时间,有益于改善预后。

