人际心理治疗及认知行为治疗对产后抑郁障碍的疗效和社会支持的影响
金敏,赵红,刘军,雷江,王家驹
世界卫生组织与多家专业机构研究表明,60%~80%的围产期妇女在孕期和产后会有不同程度的抑郁情绪;其中20%会发展为临床抑郁症,部分患者有自杀或伤婴的观念或行为,极少数还会酿成悲剧。流行病学资料[1]显示,产后抑郁障碍(PPD)患病率我国为1.1%~52.1%,平均为14.7%;与目前国际上公认PPD患病率为10%~15%基本一致。PPD严重程度是个人特质、所遭遇的生活事件和家庭支持系统互相作用的结果;人际关系是重要的影响因素[2]。人际关系心理治疗(IPT)[3]是一种短程、限时和操作性很强的心理治疗方法;主要通过改善抑郁症患者的人际关系和社会功能,从而阻断抑郁症状与人际问题间的恶性循环,最终达到抑郁症状缓解的目的。认知行为治疗(CBT)是一种结构化的、短程的、通过改变来访者的思维方式来改变不良情绪的心理疗法。国内外均有研究[4-8]证实了IPT及CBT对PPD的疗效。国内对PPD患者应用IPT研究较少。本研究比较IPT及CBT治疗PPD的疗效以及对患者社会支持的影响。
1 对象和方法
1.1 对象 为2018年1月至12月在本中心就诊的PPD患者60例,均符合美国《精神障碍诊断与统计手册》第4版(DSM-Ⅳ)轻中度抑郁障碍诊断标准,爱丁堡产后抑郁量表(EPDS)≥13分,自愿参加本研究并签署知情同意书;排除有严重躯体疾病、急性自杀倾向、合并精神病性症状、认知障碍及抑郁症状严重需服用抗抑郁药或要求进行药物治疗者。随机分为两组;IPT治疗组:30例,年龄20~35岁,平均(27.13±3.15)岁;受教育年限0~16年,平均(12.23±2.73)年;产后0~3个月,平均(1.5±0.68)个月;病程0~3个月,平均(1.5±0.63)个月。CBT治疗组:30例,年龄20~35岁,平均(27.23±3.28)岁;受教育年限0~16年,平均(12.53±2.62)年;产后0~3个月,平均(1.47±0.73)个月;病程0~3个月,平均(1.43±0.68)个月。两组年龄、受教育程度、产后时间及病程比较差异无统计学意义(P>0.05)。
1.2 方法
1.2.1 IPT方法 IPT组患者接受由专职心理治疗师实施的IPT个体治疗,每周1次,每次50 min,共12次。分为3个治疗阶段:初始阶段(1~3次):建立融洽的医患关系,进行精神性评估,建立人际关系清单,统一治疗目标,选择IPT问题领域(角色转变、角色冲突、哀伤、人际缺陷);中期阶段(5~10次): 聚焦人际问题领域,动员社会支持,跟踪症状和功能;结束阶段(1~3次):回顾治疗收获,探索对治疗结束的感受,根据需要提出额外的治疗建议。IPT治疗目标:通过帮助患者更好地处理与发病有关的人际关系及生活状态以减轻抑郁症状。
1.2.2 CBT方法 CBT组患者接受由专职心理治疗师实施的CBT个体治疗,每周1次,每次50 min,共12次。第1阶段(第1~6次),即症状减少阶段:治疗师通过认知技术(发现自动想法、检验自动想法、重新归因)、行为技术(控制感和快乐练习、认知排练、自我独立训练、角色扮演等)、提问获得完整并且详细的患者特殊困难的图像、自助家庭作业任务等达到症状减轻。第2阶段(第7~12次),即为预防复发而进行的聚焦图式的治疗:重点在于识别和挑战患者潜在的图式,帮助患者走出功能失调性认知,包括早期不适应的图式的迷宫。通过CBT,患者获得了必要的心理学工具使得自己对自己的行为更为主动,能够做出必要的认知、情感、人际关系和行为的改变,使得抑郁症状减轻。
1.2.3 临床评估 分别在治疗前及治疗12周后对入组者进行以下量表评定;量表的评定由专职心理测评师实施。爱丁堡产后抑郁量表(EPDS)[9]:共10个条目,分别涉及心境、乐趣、自责、焦虑、恐惧、失眠、能力、悲伤、哭泣、自伤等。每个条目的描述分为4级,按其所显示的症状严重程度从无到极重,分别赋值0~3分,即0分(从未)、1分(偶尔)、2分(经常)、3分(总是)。得分≥9分为可疑PPD,≥13分为极有可能PPD。社会支持量表[10]:该量表由肖水源于1986年设计,并于1990年根据使用情况进行了小规模修订,包括10个条目,共从3个维度来评定社会支持程度:客观支持(3条)、主观支持(4条)、对社会支持的利用度(3条)。
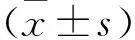
2 结果
2.1 两组治疗前后EPDS评分比较 两组治疗后EPDS评分均较治疗前显著下降(P均<0.01);两组间治疗前后EPDS评分比较差异无统计学意义。见表1。
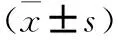
表1 两组治疗前后EPDS评分比较
2.2 两组治疗前后社会支持量表评分比较 治疗前两组社会支持量表总分差异无统计学意义,IPT组主观支持评分大于CBT组(t=-2.27;P<0.05);客观支持及支持利用度评分小于CBT组(t=1.54,t=-3.52;P均<0.05)。治疗后两组社会支持量表总分及主观支持、客观支持评分均较治疗前显著增加(P均<0.01);IPT组主观支持、客观支持、支持利用度评分及总分均显著高于CBT组(t=-4.41,t=-2.60,t=-9.53,t=-6.62;P均<0.01)。见表2。
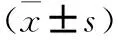
表2 两组治疗前后社会支持量表评分比较
3 讨论
产后抑郁心境极其常见,以至于被人们认为是正常的。然而,这种抑郁可能会持续存在,导致社会功能损害。PPD的危害更不容忽视,不仅损害母亲的社会功能,母亲抑郁还会损害母婴联接,可能会损害孩子后期的认知和情感发展,故足够及有效的治疗不仅对PPD母亲很重要,对婴儿的健康同样是重要的。因现在提倡母乳喂养至少至婴儿满2岁,更多的母亲在哺乳期都会尽量选择非药物治疗,除非病情不允许,故心理治疗成为PPD重要方法。
IPT和CBT是目前临床上治疗PPD的常用心理治疗方法,都具有短程、结构化且操作性强的特点。本研究结果显示IPT及CBT对PPD症状改善都有效,与国内外研究[4-8,11-13]结果一致。荟萃分析[14]显示,IPT疗效优于包括CBT在内的很多其他方法;目前国内仅有一篇报道[15]CBT对PPD的疗效优于IPT。本研究结果显示二者对PPD的疗效一致;但因本研究样本量小、随访时间较短,对此结论应谨慎解释。
本研究还显示,IPT及CBT对PPD患者的社会支持均有不同程度的改善;IPT对PPD患者的主观支持、客观支持、支持利用度评分及总分的改善明显优于CBT(P均<0.01);与荟萃分析[14]一致。产后女性除了生物学上的变化,还面临角色转变和角色冲突,甚至人际关系的缺陷。有研究[16]发现,PPD患者的婚姻状况、母婴关系、对配偶满意度、朋友关系均与产后正常女性有差异,尤其对配偶满意度差异较大。在IPT的理论框架下,这些人际困难既与抑郁的发生有关,也是抑郁症状开始后产生的各种各样的人际问题。IPT通过对这些问题领域进行工作达到减轻抑郁症状,帮助患者更好地处理与发病有关的人际关系及生活状态的目标。CBT是聚焦于功能不良的认知模式以达到情绪行为改善。两种心理治疗原理、理论框架及聚焦点的不同,可以解释本研究的结果:IPT对于PPD的人际关系及社会支持程度的改善是有显著疗效的,优于CBT治疗。
综上,从治疗原理、PPD发病因素、症状及社会支持改善的临床结局、荟萃分析结果、哺乳期女性存在的药物治疗风险等方面综合考虑,建议IPT作为轻中度PPD患者的一线治疗方案。

