单侧椎弓根旁入路椎体成形术治疗骨质疏松性椎体压缩骨折
罗同青,胡朝晖,谢湘涛
(柳州市人民医院脊柱外科,广西 柳州 545006)
随着我国进入人口老龄化社会,骨质疏松症患者越来越多,而骨质疏松所致脆性骨折如椎体压缩骨折等已成为我国老龄患者主要的健康问题之一。椎体成形术是一种快速、安全、有效、创伤小、疗效满意、并发症少的治疗方法。下胸椎及非重度椎体压缩骨折穿刺容易,而中上胸椎椎弓根纤细、直径及长短变化大[1],椎弓根轴线和椎旁终板不平行,中上胸椎由于肩胛骨及胸骨、肋骨的遮挡,穿刺时透视欠清晰,穿刺技术要求高,难度大;重度椎体压缩骨折[2]经椎弓根入路行椎体成形术穿刺技术要求高,骨水泥渗漏率高[2-5],且骨水泥渗漏与椎体压缩程度明显相关[2]。本研究利用不经过椎弓根的椎弓根旁入路穿刺行椎体成形术,可减少上述因椎弓根解剖、椎体压缩程度或变异等不利因素导致的并发症和风险,且新手容易掌握,是一种解剖上无重要血管、神经,相对安全的穿刺入路[6],尤其对于重度椎体压缩骨折及中上胸椎压缩骨折的患者,单侧椎弓根旁入路是更好的选择。2017年1月至2019年2月,我科在C型臂X线机动态监测下行椎体成形术,治疗年龄在55岁以上的椎体压缩骨折患者643例,随访12个月,疗效满意,现报道如下。
1 资料与方法
1.1 一般资料 本组共643例患者,848个椎体,其中男116例,女527例;年龄55~95岁,平均年龄(62.3±8.7)岁;发病至手术时间1~189 d,中位时间11.5 d。均有腰背、胸背或胸腰背部疼痛,胸腰背活动、久坐久站疼痛明显,胸腰背活动困难,部分伴肋间神经分布区域疼痛等,无明显脊髓受压症状及体征。患者大部分有轻微外伤史,如行走时跌倒或胸腰部用力如扭伤等,部分无明确外伤史。术前行X线、双能骨密度、MRI及CT重建等检查,明确椎体骨折部位和类型、有无进入椎管内浸润,明确有无椎弓根异常如缺失及椎弓根大小等,椎体上下终板及前后壁有无破损,记录椎体高度尤其椎体前缘高度、椎体后凸Cobb角等。累及节段:单节段475例,双节段135例,三节段29例,四节段4例(具体分布节段见表1)。合并高血压病63例,高血压合并冠心病26例,糖尿病19例,糖尿病合并冠心病11例,均口服药物控制良好。双能X线骨密度测定,T值<-2.5诊断为骨质疏松。
纳入标准:典型的椎体骨折表现如胸腰椎局部压痛、叩击痛伴胸腰部活动障碍;术前行双能X线骨密度、X线、CT、MRI(或全身骨扫描)等检查了解骨质疏松情况并明确责任椎体。排除标准:胸腰椎骨折伴脊髓神经受压表现,如下肢感觉运动障碍、下肢疼痛等;脊柱感染,病理性骨折,不能耐受手术或不可纠正的出血性疾病。
T8以上椎体压缩骨折共116椎体。重度椎体压缩骨折48椎,均为单节段,骨折椎体高度均少于原椎体的1/3,用椎体前缘高度表示椎体的高度,椎体的原高度=(上位椎体前缘高度+下位椎体前缘高度)/2,患椎的压缩比=患椎前缘高度/椎体的原高度×100/%,最严重压缩椎体仅为原椎体高度19.95%。
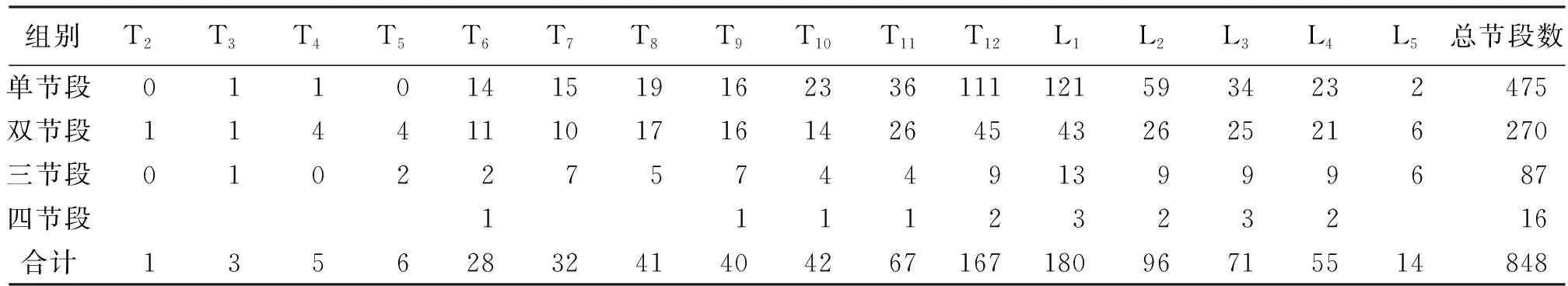
表1 椎体节段分布表(个)
1.2 手术方法 患者取俯卧位,胸腹部垫手术软垫或改用折叠棉被保证能俯卧耐受手术,调整手术床等的位置、高低以方便患者接受手术,同时监测生命体征。术前调整手术床、C型臂X线机使前后位患椎下位终板呈一线影(或邻近穿刺部位的终板成一线影),使椎弓根左右对称即棘突位于中线;侧位透视显示上或下终板呈一线影。局麻加术前适当镇痛,如术中30 min肌注氯诺昔康10 mg。定位准确后于患椎棘突旁用标尺以1.0 cm的间隔划线,结合术前MRI测量的旁开数值定位皮肤穿刺点。常规皮肤消毒铺巾,用1%利多卡因5~10 mL局麻浸润直至骨膜,选择棘突旁开4.0~6.0 cm为皮肤穿刺点,外展30°~45°,正位透视穿刺针位于椎弓根外侧、椎弓根外上或椎弓根外下,沿椎弓根方向使其能达到椎体中线。固定穿刺针,改侧位,调整穿刺针冠状面头倾或尾倾,保证穿刺针尖能达到椎体中线附近或骨折线附近,前后方向能达椎体中线中前1/5~1/3处,拔出针芯。按骨水泥粉液比1∶1比例配制骨水泥,抽10 mL装入加压器,轻推加压器使骨水泥到达穿刺通道的前端或少量骨水泥通过穿刺通道进入椎体,待骨水泥成丝期后逐渐加压注射入椎体,透视监测骨水泥进入椎体情况、有无渗漏及是否过中线等,术中监测患者双下肢感觉运动情况。2~5 min后取下加压注射器,插入针芯,期间多次旋转穿刺针避免拔出困难,拔出穿刺针,无菌敷料覆盖,观察椎体充填情况。本组均采用单侧椎弓根旁入路完成椎体成形术,骨水泥注射量1.5~5.5 mL。
1.3 术后处理 术后2 h绝对卧床休息,24 h内床上活动,手术当天或第2天复查行X线或/和CT检查了解骨水泥有无渗漏及填充情况等,复查CT或/和X线片后下床活动,术后行胸腰背肌功能锻炼,定期随访复查骨密度及胸椎或腰椎X线片。按国际标准抗骨质疏松治疗终生(阿法骨化醇片0.5 μg每日1次、利塞膦酸钠35 mg每周1次)。
1.4 临床及影像学评估 记录术中骨水泥的量、手术时间、出血量与术后并发症等,记录术中骨水泥渗漏情况。利用疼痛视觉模拟评分(visual analogue scales,VAS)及后凸角(Cobb角)评估临床疗效及术后情况。记录患者术前、术后1 d及术后12个月VAS评分。测量术前、术后1 d及随访12个月Cobb角(患椎上位椎体上终板与下位椎体下终板直线延长线的交角)。
1.5 统计学方法 用SPSS 22.0进行数据统计学分析。术前、术后1 d、术后12个月的VAS评分、椎体后凸角比较采用重复测量的方差分析,有差异的组间采用LSD法行两两比较。取α=0.05作为统计界值,P<0.05为差异有统计学意义。
2 结 果
2.1 术中及术后情况 术前控制患者血压,收缩压不超过160 mm Hg。患者均顺利完成手术,手术时间16.0~85.0 min,平均(26.5±10.8)min/椎,术中出血0~5.0 mL,平均(1.8±0.3)mL,骨水泥灌注量1.5~5.5mL,平均(3.3±0.8)mL/椎。本组中有1例压缩比19.95%,仅注射1.5 mL,术中无血压明显下降及需治疗干预的情况发生。无肺栓塞、神经根及脊髓损伤等并发症。术后患者疼痛明显缓解,术后1 d下地行走,1~3 d出院。
2.2 临床评估 患者术后疼痛缓解明显,VAS评分由术前剧烈疼痛降为稍有胀痛,随访期间疼痛症状无加重。术后1 d轻微疼痛,术后12个月无疼痛,VAS评分与术前比较差异均有统计学意义(P<0.01),术后1 d与术后12个月VAS评分比较差异有统计学意义(见表2)。
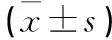
表2 本组患者手术前后VAS与Cobb角比较
2.3 影像学评价 术中透视、术后复查X线片或/和CT(中上胸椎及重度椎体压缩骨折术后均行CT复查),显示充填良好、分布均匀。4个椎体出现少量椎体外侧穿刺点,27个椎体出现椎间隙骨水泥稍有渗漏,无椎管内渗漏等严重并发症。术中正侧位透视,穿刺针尖均达到或超过中线。患者后凸畸形角(Cobb角)术后1d、12个月均有变小,Cobb角较术前差异均有统计学意义(P<0.05),提示椎体成形术有恢复后凸角;术后12个月Cobb角较术后1d随访有增大,差异无统计学意义(P>0.05),提示Cobb角无明显丢失,椎体前缘高度无明显塌陷(见表2)。
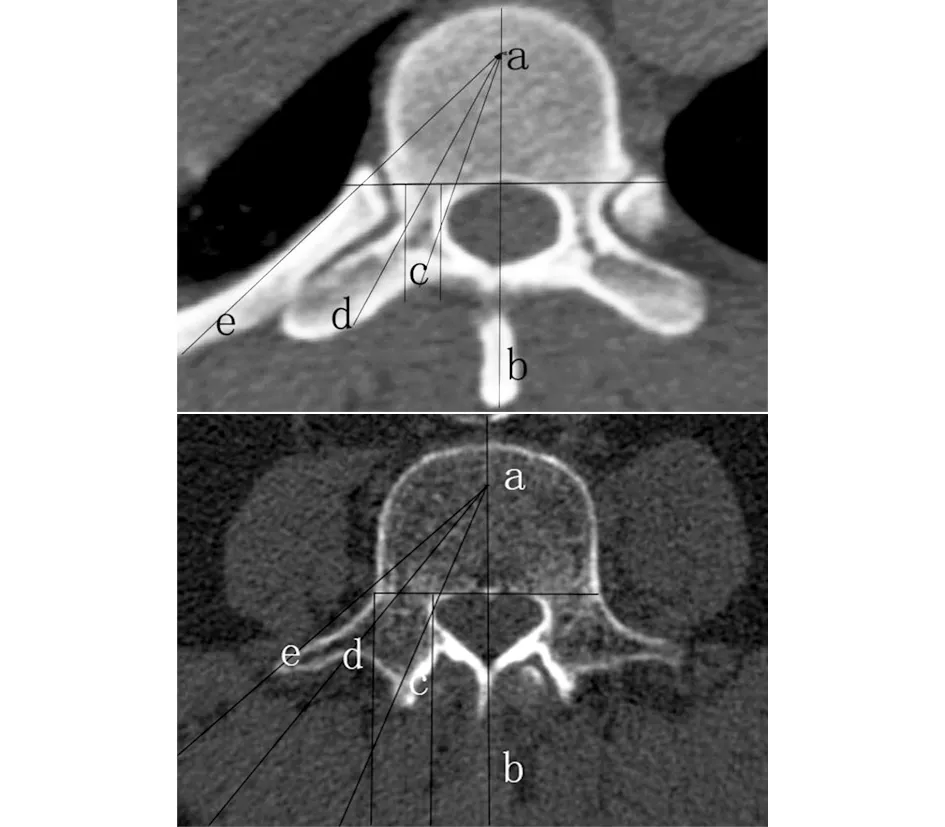
2.4 典型病例 (1)71岁女性患者,因“腰背疼痛伴腰部活动障碍2个月余”入院。术前上位椎体前缘高度21.19 mm,下位椎体前缘高度22.55 mm,患椎前缘高度5.30 mm,压缩比24.23%,Cobb角28.4°,诊断为胸腰椎多发压缩骨折(T11、L1新鲜骨折,L4陈旧压缩骨折)。行T11、L1椎弓根旁入路椎体成形术,术后患者腰背疼痛明显缓解,无腰背活动障碍。术后复查X线片及CT示骨水泥充填良好。随访12个月,患者T11、L1椎体高度无明显塌陷(见图1~7)。
注:a点代表椎体前1/4;ab线代表椎体中线,ac代表穿刺路径最内侧缘,ae代表穿刺最外侧缘;∠cab约20°,∠dab约30°,∠eab约45°
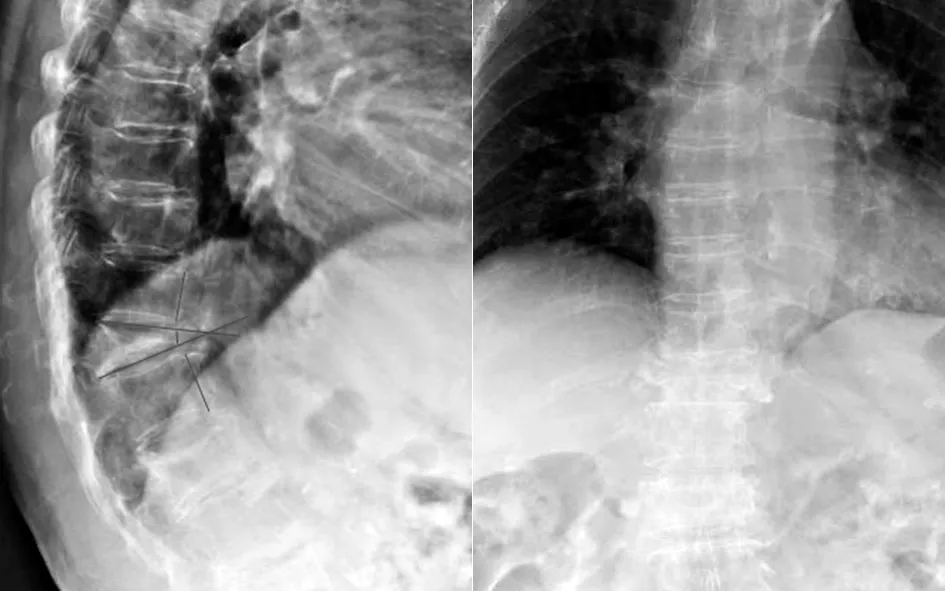
图2 术前正侧位X线片示T11、L1~4骨折
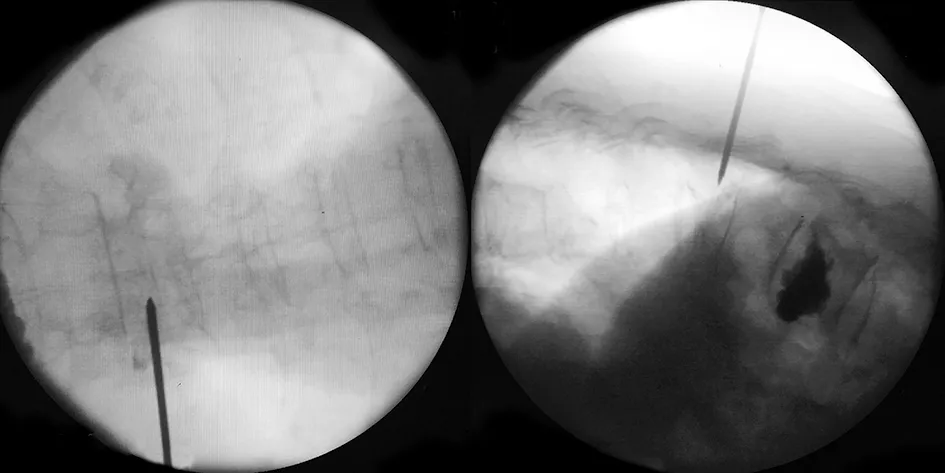
图3 术中定位穿刺方向,椎弓根外下入路穿刺针到椎体后缘正侧位像
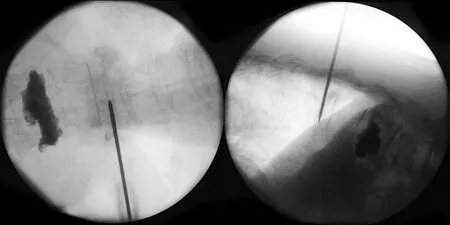
图4 术中定位穿刺方向,椎弓根外下入路穿刺到椎体前中1/3正侧位像
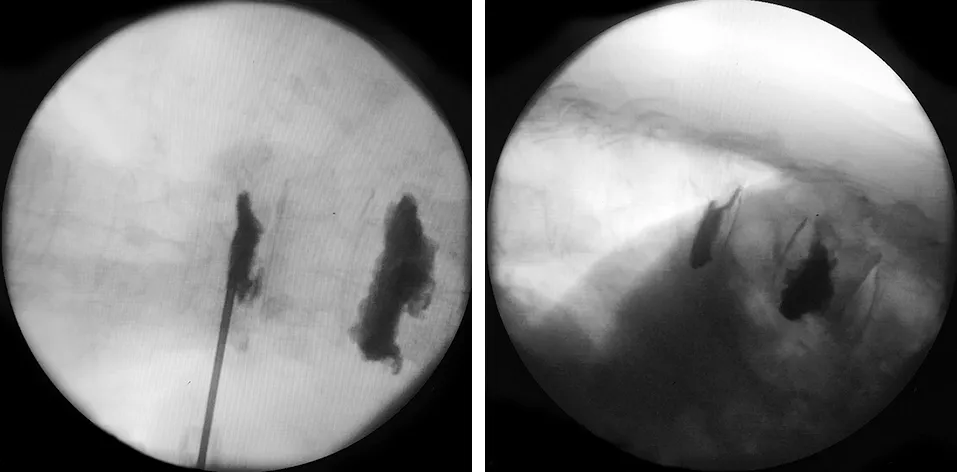
图5 椎弓根外下入路拔出穿刺针前正位像 图6 椎弓根外下入路拔去穿刺针后侧位像
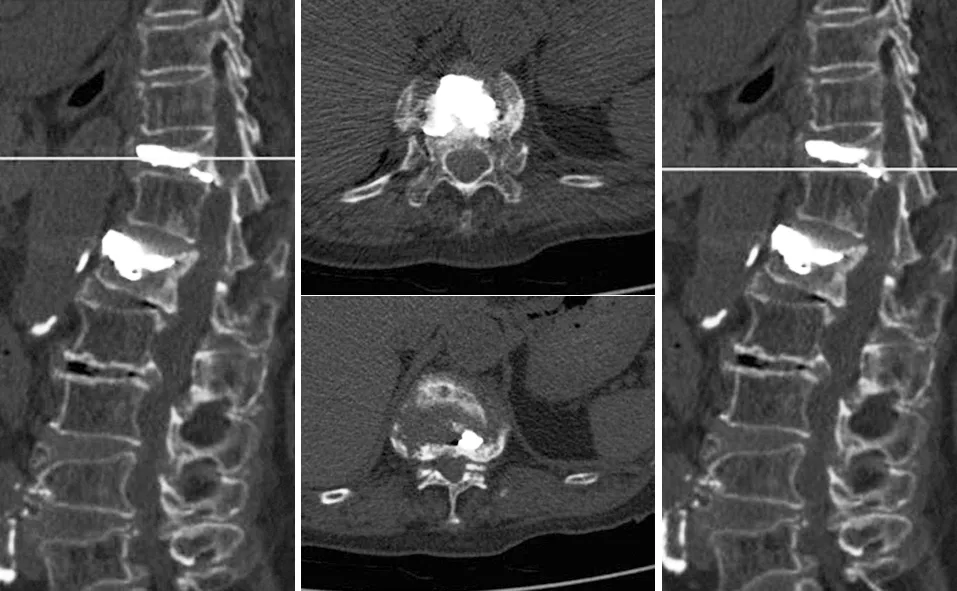
图7 术后复查CT情况,无明显外渗,无椎管内渗漏
(2)72岁男性患者,因“反复胸腰背疼痛伴腰部活动障碍3个月余”入院。入院后摄胸腰椎X线片,患椎上下椎体平均高度25.77 mm,患椎5.14 mm,压缩比19.95%。胸腰椎MRI提示T12新鲜骨折。术前诊断:T12椎体新鲜压缩骨折。行T12椎弓根旁入路椎体成形术,术后患者胸腰背疼痛明显缓解,无胸腰背活动障碍。术后复查X线片及CT提示骨水泥充填良好。随访12个月,患者T12椎体高度无明显塌陷。手术前后影像学资料见图8~10 。
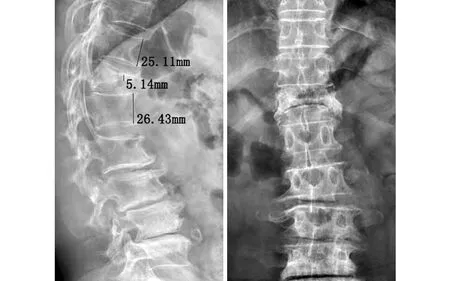
图8 术前正侧位X线片示T12椎体骨折
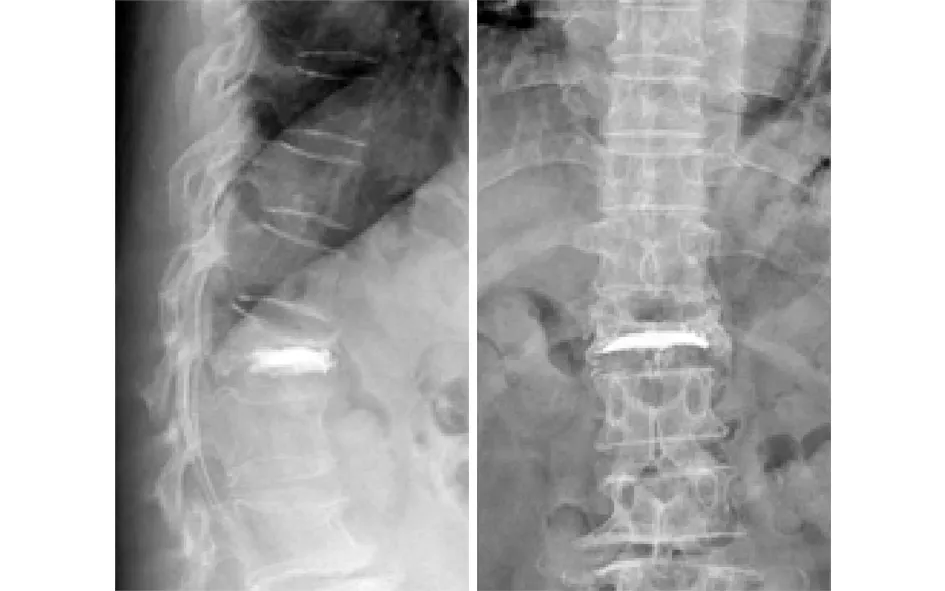
图9 术后复查X片示骨水泥充填良好
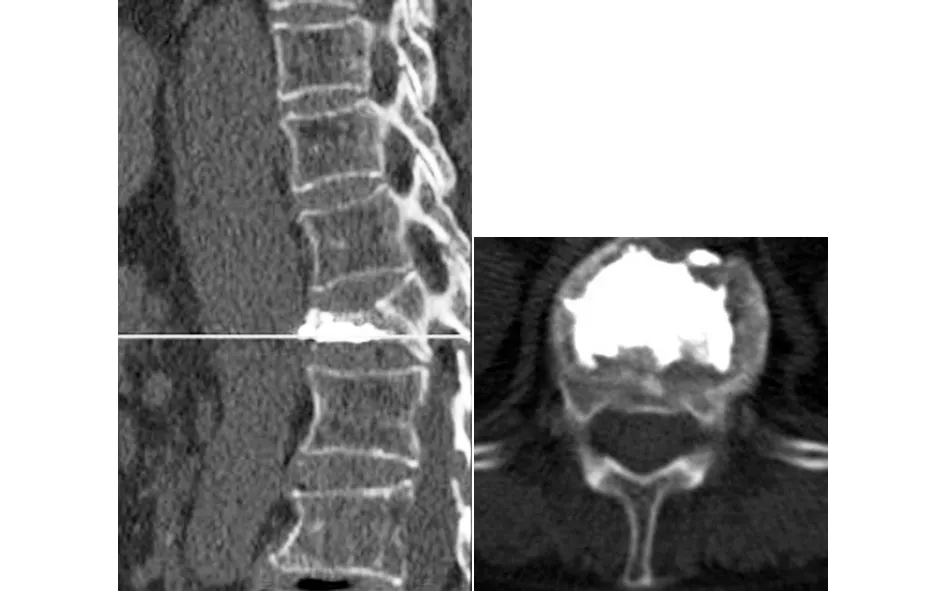
图10 术后复查CT示骨水泥充填良好
3 讨 论
3.1 椎体成形入路的选择 目前经皮椎体成形术(percutaneous vertebroplasty,PVP)或后凸成形术(percutaneous kyphoplasty,PKP)以椎弓根穿刺入路为主,其中包括单侧及双侧椎弓根入路。椎体成形穿刺时要求穿刺针前端到达椎体中线前1/4(1/5~1/3)的a点(见图1),骨水泥以a为中心向周围扩散,分布相对均匀,a靠前腹侧骨水泥不易向椎体后缘及椎管内渗漏,更安全。如单侧椎弓根入路穿刺针尖端在前后位离a点较远,骨水泥不易弥散到对侧致骨水泥分布不均,如单侧椎弓根入路穿刺针尖端在左右侧位离a点尚有距离且靠近背侧,骨水泥易进入椎管。单侧椎弓根入路因椎弓根外展角约20°的限制,增加穿刺深度易穿破椎体前缘皮质导致骨水泥向椎体前方渗漏,增加外展角度易穿破椎弓根内侧皮质,可能导致椎管内血肿或骨水泥渗漏进入椎管压迫脊髓神经等。骨水泥在椎体越过中线可实现左右力学平衡[7],单侧椎弓根入路行椎体成形致骨水泥分布不均可引起椎体承重不均[7],而骨水泥左右分布基本对称或骨水泥分布越过中线利于椎体侧方强度及刚度的恢复,减少对侧楔型压缩骨折及邻近椎体骨折再发生[8-10]。因而骨水泥弥散越过中线即分布相对对称,可减少穿刺对侧骨折及邻近椎体骨折的发生。双侧椎弓根入路较单侧入路比较避免上述缺点,但手术时间延长,患者痛苦增加,患者及术者放射线的暴露延长,增加1枚穿刺针,增加医疗费用。
椎弓根旁入路以椎弓根外缘连线为界,穿刺点在椎弓根外侧、外上或外下,穿刺针不经过椎弓根的穿刺入路,包括椎弓根外侧入路、椎弓根外上及外下入路。椎弓根外侧入路在椎体后凸Cobb角楔形变小、椎弓根轴线相对平行终板可行性及可靠性良好。而对于椎体上下终板成角大、楔形变大,椎弓根外侧入路较难实现,因而我们采用椎弓根外上或外下入路穿刺。如成角发生在上位终板侧,即椎体上方压缩程度大可采用外下入路;如成角发生在椎体下位终板侧,即椎体下方压缩程度大,可采用外上入路。因而椎弓根旁入路穿刺不经过椎弓根,不受椎弓根解剖特点如椎弓根细小、胸椎或重度椎体压缩骨折、椎弓根轴线不平行于终板等影响。我们提出单侧椎弓根旁入路,即从图1中eac的范围穿刺比dac更容易达到靶点a点,不易穿破椎弓根内壁,椎弓根旁入路不经椎弓根,无椎弓根的解剖角度限制,外展角更大,头尾倾更自由,甚至可平行终板穿刺。
3.2 椎弓根旁入路在重度压缩骨折椎体成形中的应用 重度椎体压缩骨折由于椎体压缩程度大,大部分合并楔形变,即椎体终板上下缘成角大,椎弓根轴线不平行终板,椎弓根入路穿刺难度大,技术要求高,因椎弓根入路易穿破终板导致骨水泥椎间隙渗漏,重度压缩骨折骨水泥渗漏率高,被部分文献定为相对禁忌[2-5]。Nieuwenhuijse等[3]报道重度椎体压缩骨折经椎弓根入路行PVP,骨水泥渗漏率高达91.9%(34/37椎),渗漏量平均达0.8 mL/椎,同期非重度椎体压缩骨折的渗漏率为64.0%(24/40椎),认为PVP可缓解重度椎体压缩骨折所致疼痛,但技术要求更高,且更多需对侧二次穿刺。骨水泥渗漏与椎体骨壁裂口有明显相关性,而椎体压缩程度及低黏度骨水泥是骨水泥渗漏的强危险因素[4]。PKP治疗椎体压缩骨折恢复椎体高度稍有优势,但其骨水泥的渗漏率高[3,5],尤其是重度椎体压缩骨折,骨水泥渗漏率更高。而PVP治疗重度椎体压缩骨折由于骨水泥渗漏率低,邻近椎体继发骨折发生率低,因而PVP治疗重度椎体压缩骨折优势明显。对于重度压缩骨折的椎体成形术迫切需要改进穿刺技术及手术方式,减少骨水泥渗漏,因而单侧椎弓根旁入路在重度椎体压缩骨折尤为适用。对于成角大,椎弓根外侧入路不能很好完成穿刺的情况,采用椎弓根外上或外下入路能很好地完成穿刺及椎体成形术,穿刺时选择压缩程度相对较轻侧穿刺。本组重度压缩骨折均采用单侧椎弓根旁入路,无椎管内渗漏及脊髓损伤等严重并发症发生。重度骨折3例椎间隙渗漏,术前MRI示患椎下终板破裂;1例椎弓根外侧椎体外渗漏,术后复查CT提示穿刺点渗漏,渗漏率为8.33%。
3.3 椎弓根旁入路在中上胸椎压缩骨折椎体成形术中的应用 中上胸椎本文定义为T8以上(T1~8)胸椎,中上胸椎椎弓根纤细、狭窄且后凸角大。Kaur等[1]研究显示胸椎椎弓根横径由T1(9.27±1.01)mm降至T4(4.5±0.93)mm,而后增至T12(8.31±1.83)mm,矢状径逐渐增大,而胸椎椎弓根外展角度由T1(35.4±2.21)°降至T12(-9.8±2.39)°,矢状径从T1~T12逐渐增大,提示椎弓根直径及外展角度每一个胸椎均不一致,且变化较大,中上胸椎的椎弓根直径及横径更小。其次由于肩胛骨及肋骨、胸骨的遮挡,术中透视欠清晰。椎体成形常规穿刺针为3.5 mm,直径小的穿刺针为2.5 mm,因而中上胸椎椎弓根入路因椎弓根直径及外展角度等原因易致椎弓根内壁破裂,出现椎管内血肿或骨水泥渗漏、脊髓受压,风险相对较大,且胸椎椎管相对腰椎管容积少,血肿、骨水泥渗漏后脊髓受压,从而导致受压平面以下感觉运动障碍等脊髓损伤并发症。因而中上胸椎穿刺技术要求高,难度大,为减少单侧椎弓根入路穿刺导致骨水泥分布不均,部分学者仍采用双侧穿刺,尤其在中上胸椎或在单侧穿刺后骨水泥分布不均或未过中线的情况下。再次,在对侧穿刺完成椎体成形术[11],为减少穿刺过程中穿破椎弓根导致椎管内血肿及骨水泥渗漏等使胸脊髓受压至截瘫等严重并发症,有学者采用肋椎入路[1]行胸椎椎体成形术,部分学者采用CT导航[12]或O型X线机导航行中上胸椎椎体成形术,效果良好,而CT或O型臂导航复杂,不便推广。中上胸椎由于椎弓根轴线不平行终板或胸椎骨折合并楔形变大(即中上胸椎骨折合并重度椎体压缩),椎弓根轴线亦不平行终板,椎弓根外侧入路亦可能导致终板破裂,引起骨水泥渗漏等。
单侧椎弓根旁入路不经椎弓根,且胸椎椎弓根旁有肋骨、肋横突与肋椎关节,因而相对于腰椎椎弓根旁入路,胸椎的椎弓根旁入路更有优势。对于中上胸椎重度压缩骨折更需通过椎弓根旁入路穿刺来完成椎体成形术。本组中上胸椎116椎均采用单侧椎弓根旁入路穿刺完成椎体成形术,无椎管内渗漏的严重并发症发生,术后随访临床疗效良好。
3.4 椎体成形术骨水泥注射量的研究 Liebschner等[8]研究表明,注射椎体容积15%的骨水泥量能使椎体刚度恢复至骨折前水平。Kim等[13]研究表明,注射椎体容积30%骨水泥量能使椎体刚度从骨质疏松状态达到正常状态(非骨质疏松状态),继续增加骨水泥注射量易致相邻椎体继发骨折。Sun等[14]研究表明,骨水泥注射最佳量为骨折椎体容积的19.78%,随着注射骨水泥容积分数的增加,骨水泥渗漏率明显增加;而Nieuwenhuijse等[15]研究提示椎体成形注射骨水泥的最佳容积为24%。Kwon等[16]研究提示,椎体成形注射骨水泥的最佳容积为椎体容积的27.8%。Kim等[13]研究表明,骨水泥注射量达到椎体体积的30%椎体的硬度已从骨质疏松状态达到正常状态。上述研究表明椎体成形术骨水泥注射量和椎体容积相关,不能定量,因而对于压缩程度较大的椎体,骨水泥注射量相对减少。临床中,大部分临床工作者均接受胸椎3.0~5.0 mL、腰椎4.0~6.0 mL的注射量,而实际情况是不同椎体因压缩程度不同,椎体容积也不同,不能一概而论,因此我们认为骨水泥的量在15%~30%均可以接受,而重度椎体压缩骨折椎体压缩程度大,椎体容积相对小,其骨水泥注射量相应减少。本组骨水泥注射量1.5~5.5 mL,平均(3.3±0.80)mL/椎。
单侧椎弓根旁入路穿刺点在棘突中线外侧4~6 cm,较椎弓根入路(棘突中线外侧3~4 cm)靠外,椎弓根旁入路外展角度为30°~45°,较椎弓根入路(椎弓根外展约20°)大,且外展角30°~45°符合术前CT的测量结果。根据解剖学特点、手术要求、术前影像学结果及既往研究结果,本组均采用单侧椎弓根旁入路,术前CT及MRI定位了解压缩椎体椎弓根外展角度、有无变异等,穿刺时以横突根部为骨性标志感觉穿刺点的位置,在前后位X线监视下穿刺针均达到或超出中线,侧位透视穿刺针前缘达到前中1/5~1/3,为骨水泥充填提供了良好的基础;术后复查X线或/和CT均提示骨水泥充填良好、分布均匀,无椎管内骨水泥渗漏等严重并发症。由于外展角较大,27个椎体甚至超过中线,术中待对侧骨水泥充填良好后退穿刺针在同侧继续注入0.5~1.0 mL骨水泥。25例椎间隙渗漏,术前MRI示患椎终板破裂;4例椎体外渗漏,术后复查CT提示穿刺点渗漏,渗漏率3.4%,明显低于重度压缩骨折,且以椎间隙渗漏为主,终板破裂为主要原因,较难避免。相关研究表明,骨水泥渗漏与椎体骨壁裂开[4]、骨折压缩程度、骨质疏松的程度及骨水泥的黏度、骨水泥的量有关[17-18]。椎体成形术注意骨水泥的注射时机、骨水泥的量等,术前利用椎体横径、矢状径和前缘高度等估算骨折椎体的容积,按15%~30%椎体容积估计骨水泥的量等,减少骨水泥渗漏的发生。Alhashash等[18]研究表明骨水泥渗漏并不影响临床结局。本组患者术后疼痛基本缓解,术后第1天可下地行走,1~3 d出院。术后1 d及术后12个月随访,VAS评分较术前明显下降(P=0.000),术后第1天及末次随访Cobb角较术前改善,考虑与部分囊性变及术中俯卧体位复位有关,骨水泥填充患椎前缘高度部分恢复。
结合本组体会及既往国内外研究结果:(1)对于重度及中上胸椎椎体骨质疏松性压缩骨折,由于PKP骨水泥渗漏率高等因素,可选择PVP;(2)对于中上胸椎椎体压缩骨折,由于椎弓根纤细,椎弓根长度及外展角度变化大,椎弓根入路存在诸多风险,单侧椎弓根旁入路可减少一次穿刺及穿破椎弓根的风险,减少骨水泥渗漏、脊髓损伤等风险;(3)对于重度椎体压缩骨折,由于椎体压缩程度大、楔形变大及椎弓根解剖等因素,椎弓根入路穿刺困难,单侧椎弓根旁入路能很好地完成穿刺,是更好的选择;(4)对于非重度非中上胸椎骨质疏松性压缩骨折,由于无椎弓根解剖因素的影响,单侧椎弓根旁入路能更好地被新手及基层医院掌握,服务于广大患者。
总之,严格术前准备包括行X线片、CT、MRI及骨密度等检查,充分了解椎体压缩程度及楔形变程度,术前估算椎体的容积,分析穿刺针前端能否到达椎体中线的前中1/5~1/3而不突破上下终板,选择合适的单侧椎弓根旁入路穿刺。单侧椎弓根旁入路行PVP治疗不伴脊髓神经症状椎体压缩骨折,能快速有效解除骨折所致疼痛,并发症少,手术安全,疗效满意,尤其对于中上胸椎及重度椎体压缩骨折患者尤为合适,值得推广。

