双排锚钉缝线桥与空心拉力螺钉治疗老年肱骨大结节骨折的疗效比较
白云鹏,邱永敏,丁菊红,沈燕国,王健
(上海市浦东新区人民医院骨科,上海 201299)
单纯肱骨大结节骨折占肱骨近端骨折的17%~21%[1],约30%合并盂肱关节前脱位[2]。大多数无移位的肱骨大结节骨折可采取保守治疗,肩部悬吊带或上肢贴胸位固定辅助早期功能锻炼可获得较为满意的临床效果[3-4]。一般认为,肱骨大结节移位≥5 mm或高活动量患者移位≥3 mm需要手术治疗[5-6]。文献报道采用空心拉力螺钉、肱骨近端锁定钢板、微型钢板或缝线锚钉等内固定方式治疗大结节,均取得了一定疗效[7-9]。但对于老年肱骨大结节骨折的治疗效果,国内外文献鲜有报道。老年肱骨大结节骨折往往存在骨质疏松和骨量流失的病理基础,在治疗方面需要考虑满足早期功能锻炼以减缓废用性骨萎缩;在内固定选择方面需要考虑骨质疏松骨折内固定不易维持的特点,需采用更加牢固可靠的固定方式。Lin等[10]研究发现,双排锚钉缝线桥固定比传统的空心拉力螺钉固定有更好的力学稳定性。本研究采用双排锚钉缝线桥固定治疗60岁及以上老年肱骨大结节骨折20例,并与同期采用空心拉力螺钉固定的20例患者做对照,通过随访对比其疗效及并发症,现报告如下。
1 资料与方法
1.1 纳入与排除标准 纳入标准:(1)新鲜肱骨大结节骨折;(2)骨折移位≥5 mm;(3)年龄≥60岁;(4)手术治疗。排除标准:(1)陈旧性骨折;(2)肿瘤引起的病理性骨折;(3)合并肩关节其他部位的多发骨折;(4)合并肩袖损伤;(5)合并有臂丛神经、腋神经等影响肩关节功能的神经损伤;(6)既往有骨关节炎等影响关节功能的其他疾患;(7)保守治疗。本研究获得上海市浦东新区人民医院伦理委员会批准(PDWJW-1712),所有患者均签署知情同意书。
1.2 一般资料 自2017年6月至2019年6月在我院治疗的肱骨大结节骨折,根据纳入排除标准共入组40例,根据内固定方式不同分为试验组(20例,采用双排锚钉缝线桥固定)和对照组(20例,采用空心拉力螺钉固定)。男17例,女23例;年龄60~80岁,平均(68.4±6.1)岁;受伤机制:行走跌倒伤31例,交通事故伤9例;骨折Mutch分型:撕脱型21例,劈裂型19例。两组一般资料、受伤机制及骨折类型对比差异无统计学意义(见表1)。
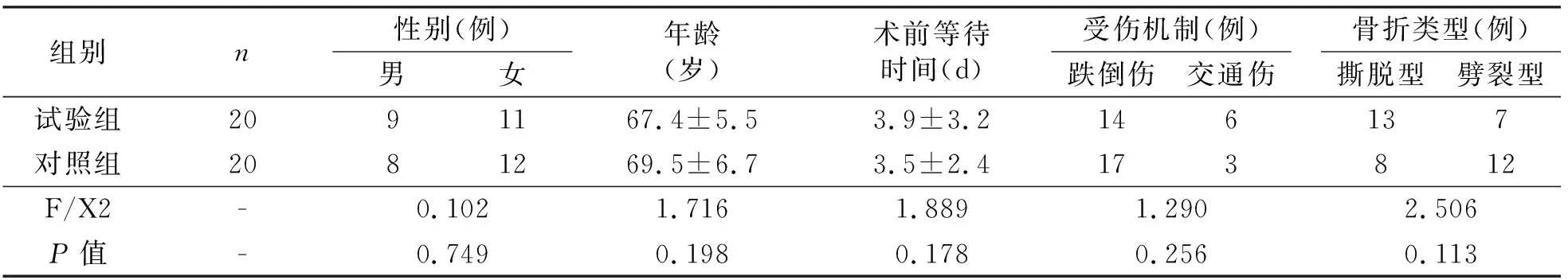
表1 术前一般资料对比
1.3 手术方法 全身麻醉或神经阻滞麻醉,患者标准沙滩椅位。于肩峰外侧缘中央偏前开始沿上臂纵轴向下做切口,切口长度4~5 cm(视骨块大小决定)。切开皮下浅筋膜,劈开三角肌,电凝止血,用拉钩将三角肌向两侧轻柔牵开,下方为三角肌下滑囊,切开滑囊即可暴露肱骨大结节。通过上肢旋前或旋后确定骨折块前后范围,向下剥离骨膜确认骨折块远端范围。清理骨折端血肿,用1-0缝线穿过冈上肌及冈下肌肌腱作为牵引线辅助复位骨折,尽量避免用复位钳直接钳夹骨块。
1.3.1 试验组 将2枚带线锚钉置入骨折近端靠近关节软骨下作为近排锚定点,视骨块大小,2枚锚钉间隔1.5~2.0 cm。牵引复位骨块后,将近排锚钉带线交叉牵至远端,于骨折下方0.5~1.0 cm处置入2枚外排锚钉,通过外排锚钉将带线牢固压紧,固定骨折块(见图1)。
1.3.2 对照组 骨折复位后,经骨折块置入2~3枚空心钉导针,透视下确认导针位置满意后,置入3.5 mm空心拉力螺钉,透视确认螺钉未进入关节腔。活动肩关节确认固定牢靠且无肩峰撞击。逐层关闭切口,上肢悬吊带保护。
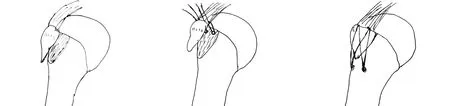
a 术中清理骨折端血肿及嵌插软组织 b 内排2枚带线锚钉置入骨折近端水平褥式穿过肩袖 c 网状交叉拉向骨折远端压紧线尾形成线桥固定
1.4 术后处理及康复 术后患肢颈腕吊带悬吊2周,术后1 d开始肘、腕关节的主动活动,肩关节钟摆样活动。术后2~4周开始肩关节被动活动,此阶段避免患肩前屈及外展超过90°。术后4周开始肩关节主动活动,术后6~8周根据复查X线片骨折愈合情况,逐步开始肩关节全方位活动及抗阻力功能锻炼。
1.5 随访及疗效评估 术后2、4、6周及术后3、6、12个月随访,复查肩关节正、侧位X线片,评估骨折愈合时间,必要时行肩关节CT明确骨折愈合情况。记录术后并发症及二次手术情况。
采用Constant-Murley评分系统评估肩关节功能,分为疼痛15分,日常活动20分,肩关节活动范围40分,肌力25分,总分100分。≥90分为优,80~89分为良,70~79分为可,<70分为差。
采用视觉模拟评分(visual analogue scale,VAS)评价术后疼痛。疼痛程度由低到高分为0~10分,0分为无痛,10分为难以忍受的剧痛。
2 结 果
40例随访时间为12~24个月,平均(14.9±1.5)个月。试验组骨折愈合时间平均为(7.9±2.3)周,对照组骨折愈合时间平均为(8.5±3.1)周,两组对比差异无统计学意义(P>0.05)。试验组1例伤口浅表感染,对照组2例伤口浅表感染(P>0.05),经换药后伤口均愈合。试验组未出现骨折再移位,对照组6例出现骨折再移位,两组对比差异有统计学意义(P<0.05)。试验组无肩峰撞击征,对照组4例出现不同程度肩峰撞击征,两组比较差异有统计学意义(P<0.05)。末次随访时试验组Constant-Murley评分平均(89.4±11.2)分,对照组(80.3±8.9)分,两组比较差异有统计学意义(P<0.05)。末次随访时VAS评分试验组平均(0.6±0.4)分,对照组(1.4±1.2)分,两组比较差异有统计学意义(P<0.05)。试验组无二次手术,对照组4例因肩峰撞击行内固定取出加肩关节清理肩袖修补手术,另有6例因患者要求行二次内固定取出术,二次手术率50%,两组二次手术率比较差异有统计学意义(P<0.05,见表2)。
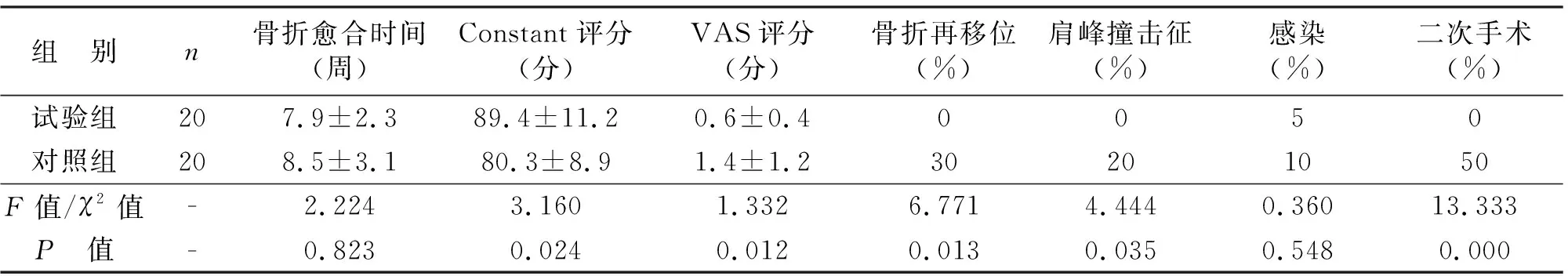
表2 术后Constant功能评分、VAS评分、并发症及二次手术率对比
典型病例一为68岁女性患者,跌倒致右肩关节前脱位伴肱骨大结节骨折。术前X线片可见右肩关节前脱位伴肱骨大结节骨折。急诊在神经阻滞麻醉下手法复位后肩关节脱位纠正。伤后2 d在全麻下采用经三角肌入路多枚空心拉力螺钉内固定,术后当天X线片示骨折复位固定良好,术后12周X线片示肱骨大结节骨性愈合。术后12个月末次随访时Constant评分90分,VAS评分0分(见图2~5)。
典型病例二为80岁女性患者,跌倒致左肩关节前脱位伴肱骨大结节骨折。术前X线片示左肩关节前脱位伴大结节骨折。急诊在静脉麻醉下手法复位后肩关节脱位纠正。伤后2 d在全麻下采用经三角肌入路双排锚钉缝线桥固定,术后8周X线片示肱骨大结节骨性愈合,术后12个月末次随访时,Constant评分85分,VAS评分0分(见图6~8)。
典型病例三为65岁女性患者,跌倒致左肩关节前脱位伴肱骨大结节骨折。术前X线片示左肩关节前脱位伴大结节骨折。伤后1 d在全麻下采用经三角肌入路多枚空心拉力螺钉内固定,术后当天X线片示骨折复位固定良好,术后6个月X线片示肱骨大结节部分骨块上移,有明显肩峰撞击征,术后8个月行二次手术,取出内固定加肩关节清理肩袖修补。二次手术后12个月末次随访时,Constant评分70分,VAS评分2分(见图9~12)。
3 讨 论
3.1 肱骨大结节骨折的手术指征及分型 肱骨大结节是冈上肌和冈下肌的共同止点,因肌肉牵拉骨折块常向上方及后方移位。当骨折移位≥5 mm时,肩袖的内在张力降低将导致肩关节活动出现不同程度受限[11];同时向上移位的大结节也可能因肩峰撞击引起疼痛[12]。目前普遍认为,当普通患者骨折移位≥5 mm或运动员、手工劳动者等高活动量患者骨折移位≥3 mm时,需要考虑手术治疗。手术的目的在于恢复大结节解剖结构并牢固固定,实现早期功能锻炼,从而恢复肩袖张力、避免肩峰撞击以获得无痛和功能良好的肩关节。以往常用的肱骨大结节分型包括Neer分型和AO分型,但两种分型均将大结节视为一整体,并未体现肱骨大结节骨折本身特点。为了更好的理解肱骨大结节骨折的损伤机制并指导治疗,2014年Mutch等[13]在研究肱骨大结节损伤机制和骨折形态的基础上,将肱骨大结节骨折分为:劈裂型、撕脱型和压缩型三类。Mutch认为不同类型的骨折适合选用的内固定方式不同:劈裂型因骨块较大伴有垂直骨折线,可采用钢板螺钉系统固定;撕脱型骨折因骨块较小且损伤机制类似肩袖损伤,可采用锚钉或缝线桥技术固定;压缩型骨折常伴有向下凹陷的骨折块,一般采取保守治疗,当保守治疗失败时可手术治疗。但Mutch的研究并没有考虑到年龄因素对内固定产生的影响,老年患者和年轻患者适合的内固定方式也没有进行区分。目前,尚无治疗老年肱骨大结节骨折的金标准。
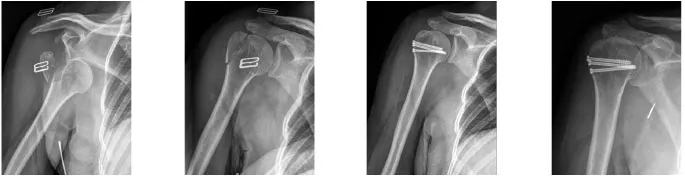
图2 术前X线片示右肩关节前脱位伴肱骨大结节骨折 图3 急诊手法复位后X线片示脱位已纠正 图4 术后当天X线片示骨折复位固定良好 图5 术后12周X线片示肱骨大结节骨性愈合
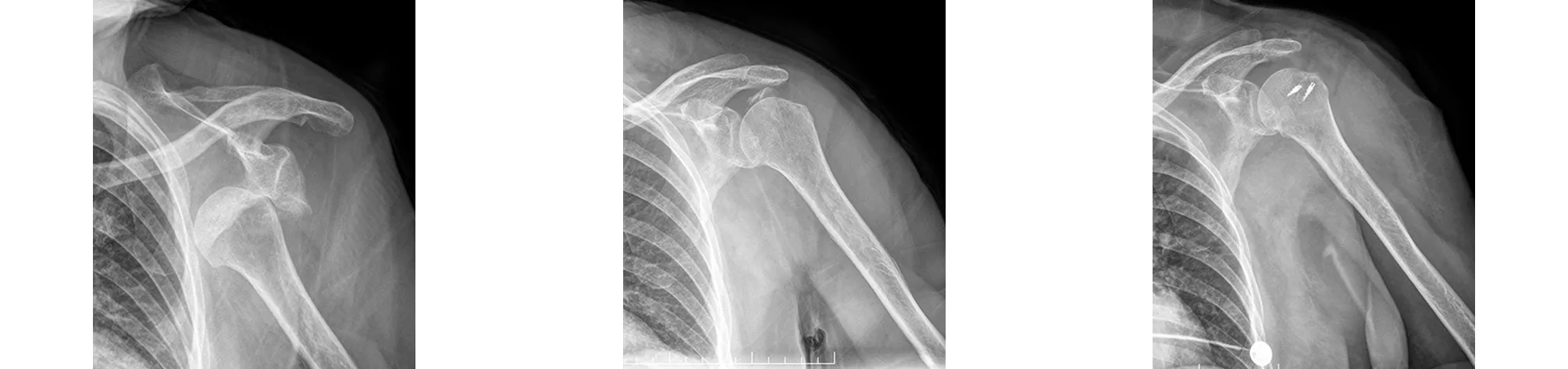
图6 术前X线片示左肩关节前脱位伴肱骨大结节骨折 图7 急诊手法复位后X线片示大结节移位明显 图8 术后8周X线片示大结节骨性愈合
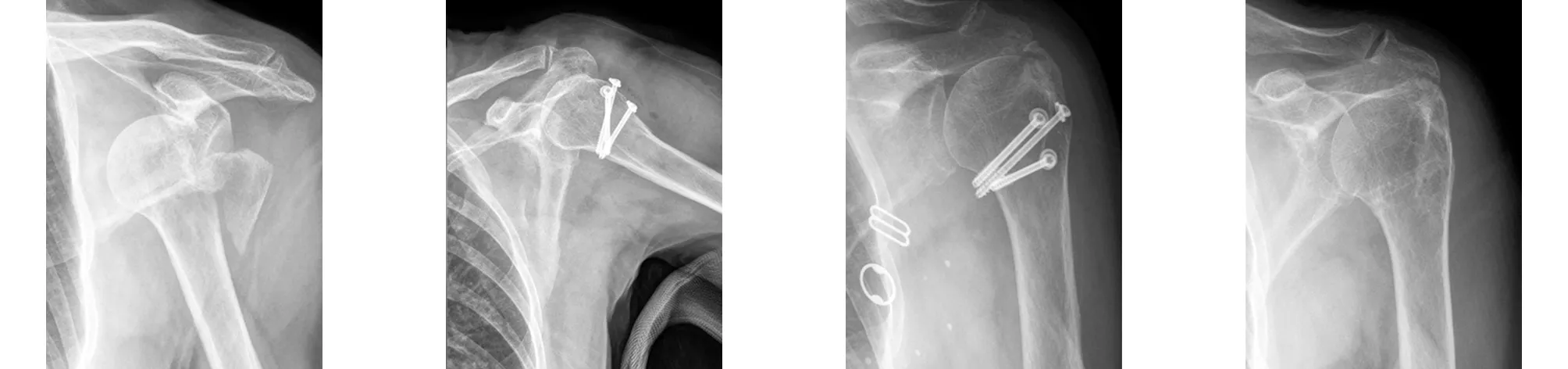
图9 术前X线片示左肩关节前脱位伴大结节骨折 图10 术后当天X线片示骨折复位固定良好 图11 术后6个月X线片示肱骨大结节部分骨块再移位 图12 术后8个月取出内固定加肩关节清理肩袖修补
3.2 老年肱骨大结节骨折的特点及内固定选择 年龄因素所带来的骨骼质量差异以及对术后功能预期的不同,直接影响内固定方式的选择。老年及高龄肱骨大结节骨折患者普遍存在不同程度的骨量下降甚至骨质疏松,对内固定强度的要求往往更高。根据生物力学原理不同,肱骨大结节内固定方式可分为经骨固定(拉力螺钉,钢板,经骨张力带等)和经肌腱固定(单排锚钉,双排锚钉缝线桥,经肌腱张力带等)。由于老年患者多合并骨质疏松,经骨拉力螺钉或钢板固定虽然操作相对简便,但更容易造成医源性骨块二次损伤,增加大结节骨块进一步粉碎及术后再移位的风险。目前,越来越多的研究者认为应视大结节及其连接的肩袖肌腱为统一的力学整体结构,通过经肌腱的多个缝线锚钉及界面锚钉均匀加压固定,提高固定的充分性和力学强度。Lin等[10]报道的一项生物力学研究通过24对人新鲜冰冻标本构建肱骨大结节骨折模型,对比双排锚钉、双排锚钉缝线桥以及双枚拉力螺钉固定在不同的力学环境下造成肱骨大结节移位3 mm和5 mm所需的拉力,结果表明三种固定方式中双排锚钉缝线桥的抗移位强度最高,而双枚拉力螺钉的固定强度相对最弱。Brais等[14]通过冰冻尸体模型对比了双股张力带、双排锚钉缝线桥及经骨编织带固定肱骨大结节骨折的力学强度,结果显示双排锚钉缝线桥在抗移位及抗旋转强度方面均优于经骨编织带固定,其总体强度与双股张力带相当。在一些临床试验中,双排锚钉缝线桥也取得了较好疗效。Ji等[15]采用双排锚钉固定治疗16例粉碎性肱骨大结节骨折,术后平均随访24个月,末次随访时VAS评分1.2分,美国肩与肘协会评分(American shoulder and elbow surgeons evaluation form,ASES)平均88.1分。Li等[16]采用关节镜下双排锚钉缝线桥固定治疗14例中老年肱骨大结节骨折,平均年龄为62.9岁(49~74岁),术后随访平均18.9个月(6~30个月),末次随访时加利福尼亚大学洛杉矶分校(University of california at los angeles,UCLA)评分平均32分,ASES评分平均97.5分,取得了较好的临床效果。双排锚钉缝线桥固定可以在关节镜下进行也可通过经三角肌小切口完成,两种方式临床疗效对比差异无统计学意义[17]。经三角肌小切口创伤小,入路简单方便,可以在直视下复位和固定肱骨大结节,适合无关节镜基础的创伤骨科医生应用。在采用经三角肌入路时必须严格控制切口长度在5 cm以内,避免切口过长或过度向下牵拉增加腋神经损伤的风险[18]。
肱骨大结节骨折术后常见并发症包括肩关节疼痛、僵硬、肩峰撞击征、骨折再移位、内固定失败等。严重的并发症常常造成难以缓解的慢性疼痛,不同程度的肩关节功能障碍及肩峰撞击征,增加了患者接受二次手术的风险。Yoon等[7]采用经三角肌小切口空心拉力螺钉加垫圈固定治疗肱骨大结节骨折26例,其中9例因肩关节僵硬或保守治疗难以缓解的疼痛接受二次关节镜下松解手术,二次手术率31%。Ji等[19]报道的一项回顾性研究,采用关节镜下双排锚钉缝线桥固定治疗40例肱骨大结节骨折,术后未出现骨折再移位或内固定失败等并发症,仅有5例出现锚钉突出骨面,但并不影响肩关节功能。本研究对照组20例采用空心拉力螺钉固定,其中6例出现骨折块再移位,术后X线片示均为术前未发现的较小骨折块术后移位。我们认为最可能的原因为术中拉力螺钉置入时造成的医源性损伤使大结节骨块进一步粉碎,术后功能锻炼时由于肩袖拉力作用使得部分骨块发生二次移位。发生术后移位的6例患者中,4例出现较明显的肩峰撞击征,通过二次手术取出内固定并移除移位骨块,同时修补肩袖。试验组采用双排锚钉缝线桥固定肱骨大结节骨折,由于内排带线锚钉通过较粗的缝线将肩袖止点牢固锚定于软骨下骨的坚硬骨质内,降低了因肩袖牵拉使近端骨块上移的风险。外排界面锚钉将交叉后的桥线压紧于肱骨大结节表面,形成较大面积的网状固定,可以充分覆盖整个大结节骨块,避免粉碎性骨块发生二次移位的风险。本研究试验组中20例采用双排锚钉缝线桥固定,未出现骨折再移位、肩峰撞击等并发症,同时无需取出内固定,降低了二次手术率。
综上所述,双排锚钉缝线桥治疗老年肱骨大结节骨折相比空心拉力螺钉固定可以有效提高肩关节功能,降低术后并发症及二次手术率,是一种有效且可靠的手术方法。但本研究样本量较小,随访时间短,尚需较大样本、长期随访的随机对照研究来进一步验证其疗效。

