腹腔镜辅助脑室-腹腔分流术治疗脑积水的效果观察
邓彬 陈香
脑积水属于临床常见疾病,主要是由于患者脑室系统出现异常,使得蛛网膜下腔扩大,造成大量脑脊液聚集,常见循环通路受阻[1]。这类患者常见症状包括呕吐、头痛、行为受限、精神行为异常等,不及时采取治疗措施,会严重影响患者预后。随着现代医学不断发展,头颅CT、磁共振(MR)等检查,均能够对该疾病进行确诊。诱发脑积水原因较多,主要包括脑室及蛛网膜下腔出血、脑外伤、颅内感染等[2]。针对这类患者,需要积极采取合理的治疗措施,避免病情延误,错过最佳治疗时间,本文将腹腔镜辅助脑室-腹腔分流术治疗纳入研究,报告如下。
1 资料与方法
1.1 一般资料 选择本院2017年5月~2019年5月手术治疗的脑积水患者68例作为研究对象,根据治疗方式不同分为对照组和研究组,各34例。纳入标准:①影像学检查显示侧脑室扩大;②出现脑积水相关症状如认知障碍、尿失禁、共济失调等;③自愿进行手术治疗;④知晓本文研究项目且愿意参加。排除标准:①颅内感染、脑室内有积血者;②腹部B超显示有腹水;③腹部有较大手术史者;④相关资料不全;⑤存在手术禁忌证者。对照组中女17例,男17例;年龄26~64岁,平均年龄(44.25±6.67)岁;脑积水类型:交通性脑积水26例,梗阻性脑积水6例,正常压力性脑积水2例。研究组中女16例,男18例;年龄26~63岁,平均年龄(44.11±6.65)岁;脑积水类型:交通性脑积水25例,梗阻性脑积水6例,正常压力性脑积水3例。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法 所有患者均实施基础治疗,选择气管插管全身麻醉,常规消毒后在右耳后上方皮肤做4~5 cm弧形切口,开口相当于储液器底座大小,切开硬脑膜后,在侧脑室后角位置穿刺,发现脑脊液流出后,将针芯缓慢退出,将脑室导管前段位置送入侧脑室前角,利用通条在胸部、颈部以及腹部形成皮下隧道,分流管埋入腹腔段,检查分流系统通畅,缝合头皮切口。
对照组采取常规开腹脑室-腹腔分流术,在剑突下方做3~4 cm的切口,将分流管置入左下腹,导管在腹膜切口处进行固定缝合,术后24 h使用抗生素预防感染。
研究组实施腹腔镜辅助脑室-腹腔分流术,脐下作弧形切口,人工气腹压保持在12~14 mm Hg(1 mm Hg=0.133 kPa),在腹腔镜直视下确定无腹腔粘连,于剑突偏右位置做穿刺,置入分流管,进入腹腔后再次检查分流系统是否通畅,使用分离钳将分流管置入肝脏膈面,在腹腔内的留置长度≤10 cm,将其固定在肝圆韧带上,术后24 h抗生素预防感染。
1.3 观察指标及判定标准 记录并比较两组患者手术时间、恢复排气时间、住院时间以及手术前后脑室径和双顶径比值、Karnofsky评分、生活能力评分、格拉斯哥昏迷评分。①生活能力使用Barthel指数(BI)进行评定,包括多项内容,满分为100分,得分越高说明患者生活能力越好[3]。②Karnofsky评分,0分为死亡,100分为健康,无症状与体征,得分越高说明患者状态越好[4]。③患者昏迷情况采用格拉斯哥昏迷评分法评定,满分为15分,15分表示意识清楚;12~14分为轻度意识障碍;9~11分为中度意识障碍;≤8分为昏迷;分数越低则说明意识障碍越重[5]。
1.4 统计学方法 采用SPSS18.0统计学软件对数据进行处理。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者手术时间、恢复排气时间、住院时间比较 研究组患者的手术时间、恢复排气时间、住院时间均短于对照组,差异具有统计学意义(P<0.05)。见表1。
2.2 两组患者手术前后脑室径和双顶径比值比较 手术前,两组患者脑室径和双顶径比值比较差异无统计学意义(P>0.05);手术后,研究组患者脑室径和双顶径比值低于对照组,差异具有统计学意义(P<0.05)。见表2。
表1 两组患者手术时间、恢复排气时间、住院时间比较()
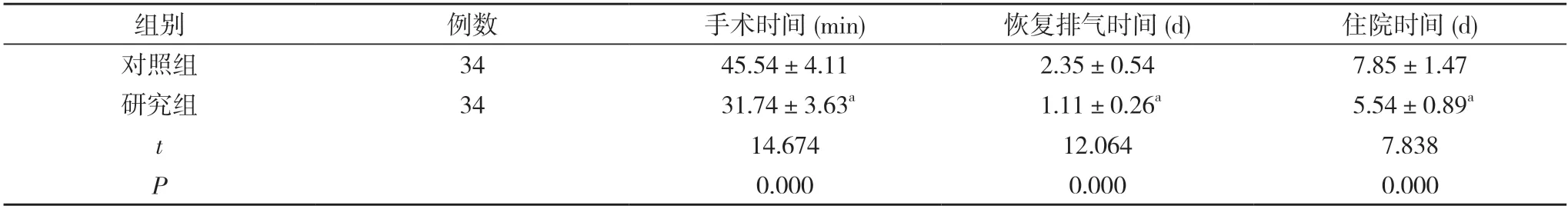
表1 两组患者手术时间、恢复排气时间、住院时间比较()
注:与对照组比较,aP<0.05
表2 两组患者手术前后脑室径和双顶径比值比较()
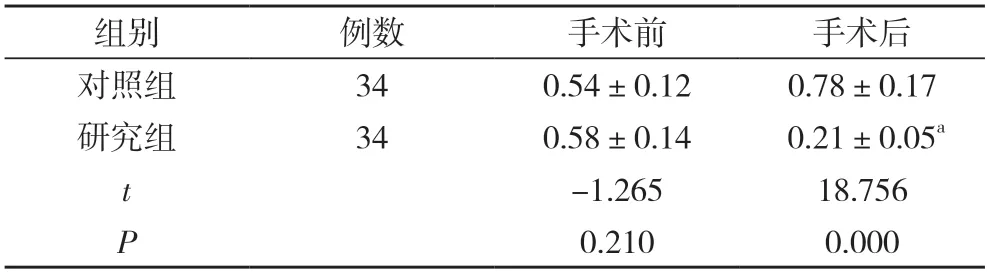
表2 两组患者手术前后脑室径和双顶径比值比较()
注:与对照组比较,aP<0.05
2.3 两组患者手术前后Karnofsky评分、生活能力评分、格拉斯哥昏迷评分比较 手术前,两组患者的Karnofsky评分、生活能力评分、格拉斯哥昏迷评分比较差异均无统计学意义(P>0.05);手术后,研究组患者的Karnofsky评分、生活能力评分、格拉斯哥昏迷评分均高于对照组,差异均具有统计学意义(P<0.05)。见表3。
表3 两组患者手术前后Karnofsky评分、生活能力评分、格拉斯哥昏迷评分比较(,分)
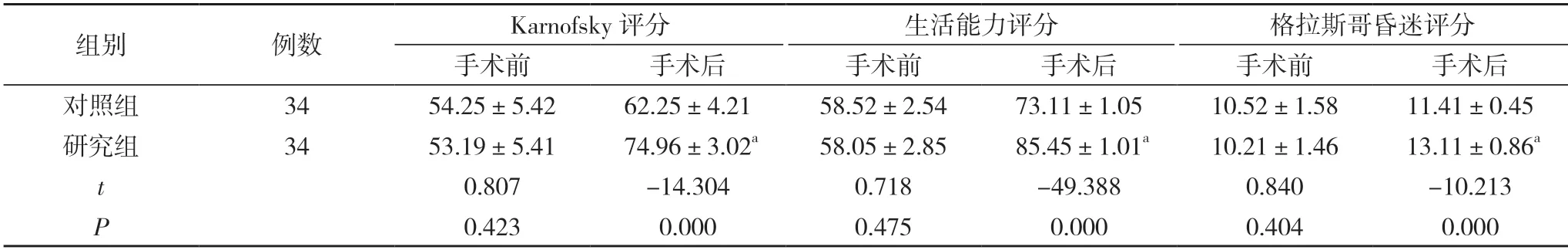
表3 两组患者手术前后Karnofsky评分、生活能力评分、格拉斯哥昏迷评分比较(,分)
注:与对照组比较,aP<0.05
3 讨论
脑积水可由于多种原因出现,包括脑脊液循环出现异常,使得患者脑脊液分泌受阻,不及时实施治疗,会导致患者脑室扩大,造成颅内压升高,使得脑脊液进入室周组织,出现脑水肿,影响神经功能恢复[6]。目前常规治疗方式为手术治疗,主要目的在于将脑脊液改道,引流至腹腔建立新的脑脊液循环通路。其中开腹脑室-腹腔引流术较为简单,但容易出现分流管堵塞,腹腔感染与脏器损伤等,使得治疗效果并不理想,因此需要寻找新的治疗措施[7]。
本文通过将腹腔镜辅助脑室-腹腔分流术纳入研究,结果显示:研究组患者的手术时间、恢复排气时间、住院时间均短于对照组,差异具有统计学意义(P<0.05)。手术前,两组患者脑室径和双顶径比值比较差异无统计学意义(P>0.05);手术后,研究组患者脑室径和双顶径比值低于对照组,差异具有统计学意义(P<0.05)。手术前,两组患者的Karnofsky评分、生活能力评分、格拉斯哥昏迷评分比较差异均无统计学意义(P>0.05);手术后,研究组患者的Karnofsky评分、生活能力评分、格拉斯哥昏迷评分均高于对照组,差异均具有统计学意义(P<0.05)。由于传统脑室分流开腹手术,需要作腹壁全层切口,会使得切口较大,腹腔开放时间较长,不利于患者术后恢复,并且在非直视状态下将分流管置入腹腔,容易出现腹部感染、损伤腹腔脏器,腹腔段引流管容易被大网膜包裹,影响手术效果[8]。而腹腔镜辅助脑室-腹腔分流术属于微创治疗,患者腹部切口小,腹腔呈闭合状态,能最大限度减轻对患者的损伤,减少术后感染风险,促进患者术后康复,且腹腔镜能够在电视屏幕下直视操作,手术视野较好,能够最大程度避免内脏损伤,可将引流管腹腔段置入肝脏的膈面,避免大网膜的包裹,减少引流管腹腔段的堵塞,减少腹腔内分流管移位造成内脏损伤,降低腹腔感染发生率,使得手术成功率较高[9]。
综上所述,对于脑积水患者可实施腹腔镜辅助脑室-腹腔分流术治疗,相对传统开腹脑室-腹腔分流术,疗效更理想,患者生活能力改善更明显,术后意识障碍改善更好,住院时间更短,并发症更少,值得应用。

