急性淋巴细胞白血病化疗患者经外周静脉穿刺的中心静脉导管相关性感染影响因素的Logistic回归分析
孙舒君,刘元昉,叶雅静
上海交通大学医学院附属瑞金医院血液科,上海200025
经外周静脉穿刺的中心静脉导管(peripherally inserted central venous catheter,PICC)是临床较为常用的中心静脉导管留置方式之一,在长期输注、血管强刺激性药物输注中有十分重要的作用[1]。PICC广泛应用于肿瘤患者的化疗中,能输注任何性质的药物,具有安全、操作简单、减少血管穿刺、减轻疼痛等优势,可更好保护外周静脉[2]。PICC在留置过程中的创伤越大,患者机体条件越差,其发生PICC导管相关性感染的风险越高,影响治疗效果[3]。PICC是急性淋巴细胞白血病化疗辅助工具,保障了化疗效果,PICC操作具有创伤性,常因为各种原因导致并发症,如出血、血栓、静脉炎等,严重的还可能导致导管留置失败[4]。导管相关性感染是PICC置管后发生率较高的并发证,因此了解其相关因素,采取预防措施,对预防、控制PICC相关性感染非常重要[5]。本文探讨了PICC导管相关性感染的因素及预防对策。
1 资料与方法
1.1 一般资料
选取2014年1月至2018年12月上海交通大学医学院附属瑞金医院收治的急性淋巴细胞白血病化疗患者。纳入标准:①均确诊为急性淋巴细胞白血病;②临床资料完整;③均在本院接受化疗治疗。排除标准:①精神异常;②治疗依从性较差;③在置管前发生感染;④严重心肝肾脏器功能不全。依据纳入和排除标准,本研究共纳入120例急性淋巴细胞白血病化疗患者,男65例,女55例;年龄18~72岁,平均年龄为(53.6±4.7)岁。
1.2 化疗和调查方法
所有患者均接受多药联合化疗,诱导化疗方案应用长春新碱+柔红霉素+环磷酰胺+门冬酰胺酶+强的松(VDCLP方案)联合化疗,具体用药标准:第1、8、15、22天,长春新碱1.5 mg/m2;第1~3、15~17天,柔红霉素45 mg/m2;第1、15天,环磷酰胺 600 mg/m2;第19~28天,门冬酰胺酶6000 U/m2;第1~28天,强的松40 mg/m2。28天为1个疗程,治疗5个疗程。
整理、分析所有患者病历资料,如性别、年龄、化疗次数、穿刺部位、穿刺次数、置管时间、糖尿病、免疫功能等,分析PICC导管相关性感染的危险因素,并制订预防措施。
1.3 诊断标准
导管相关性感染诊断参考《导管相关性血流感染的预防控制指南2011年版本》[6]:①置管期间发生感染,拔管后体温恢复正常或降低;②导管置管处温度升高、皮肤疼痛、红肿、局部压痛、分泌物增加、导管外分泌物细菌培养结果阳性、伴有发热或不发热;③白细胞计数较高,伴有发热,血、导管标本细菌培养结果均为阳性。导管相关性感染分为局部感染和全身感染,其中局部感染主要临床表现为穿刺部位疼痛,伴有发热、红肿和渗血,细菌培养结果呈阳性;全身感染主要临床表现为全身发热,细菌培养呈阳性。导管相关性感染的常见临床表现多为发热、置管部位红肿、寒战、脓液渗出等。
1.4 统计学方法
采用SPSS 14.0软件对所有数据进行统计分析,计量资料以均数±标准差(±s)表示,组间比较采用t检验;计数资料以例数和率(%)表示,组间比较采用χ2检验;PICC导管相关性感染的影响因素采用Logistic回归分析;以P<0.05为差异有统计学意义。
2 结果
2.1 临床特征
120例急性淋巴细胞白血病化疗患者中男65例,女55例;年龄18~72岁,平均年龄为(53.6±4.7)岁,≥65岁16例,<65岁104例;化疗次数:≥11次15例,<11岁105例;穿刺部位:头静脉37例,贵要静脉42例,肘正中静脉41例;置管时间:≥11 h 25例,<11 h 95例;免疫功能:低下85例,正常35例;有糖尿病44例,无糖尿病76例。
2.2 导管相关性感染的病原菌分布
120例急性淋巴细胞白血病化疗患者中,PICC导管相关性感染17例,感染率为14.17%(17/120)。共检出17株病原菌,其中革兰氏阴性菌占比58.82%(10/17),包括大肠埃希菌4株(23.53%)、铜绿假单胞菌4株(23.53%)、肺炎克雷伯菌1株(5.88%)、鲍氏不动杆菌1株(5.88%);革兰氏阳性菌占比41.18%(7/17),包括表皮葡萄球菌5株(29.41%)、金黄色葡萄球菌2株(11.76%)。
2.3 PICC导管相关性感染影响因素的单因素分析
不同性别、穿刺部位急性淋巴细胞白血病化疗患者PICC导管相关性感染发生率比较,差异均无统计学意义(P>0.05);不同年龄、化疗次数、置管时间、免疫功能情况、糖尿病情况急性淋巴细胞白血病化疗患者PICC导管相关性感染发生率比较,差异均有统计学意义(P<0.05)。(表1)
2.4 PICC导管相关性感染影响因素的Logistic回归分析
将单因素分析中差异有统计学意义的年龄、化疗次数、置管时间、免疫功能情况、糖尿病情况作为自变量,PICC导管相关性感染情况作为因变量纳入Logistic回归分析,结果显示,年龄≥65岁、化疗次数≥11次、置管时间≥11 h、免疫功能低下、有糖尿病史是急性淋巴细胞白血病化疗患者PICC导管相关性感染的独立危险因素(P<0.05)。(表2)
3 讨论
急性淋巴细胞白血病是临床常见的血液疾病之一,主要临床症状包括贫血、感染、出血、白血病细胞浸润等,其中感染和出血是导致患者病死的主要原因[7-8]。目前,临床采用化疗、支持治疗等综合治疗方法治疗急性淋巴细胞白血病,治疗效果较好,但化疗药物和免疫抑制剂在杀伤肿瘤细胞的同时也会使正常细胞受损,因此,免疫能力较差的患者,容易发生感染[9]。近年来,PICC导管相关性感染发生率逐年上升[10],急性淋巴细胞白血病与其他实体肿瘤不同,其PICC置管后感染发生率明显高于实体肿瘤,明显增加临床治疗难度,加重患者病情,导致患者迁延不愈,给患者带来极大的生理和心理痛苦,因此,了解急性淋巴细胞白血病患者发生PICC导管相关性感染的危险因素,对预防、控制感染十分重要[11-12]。
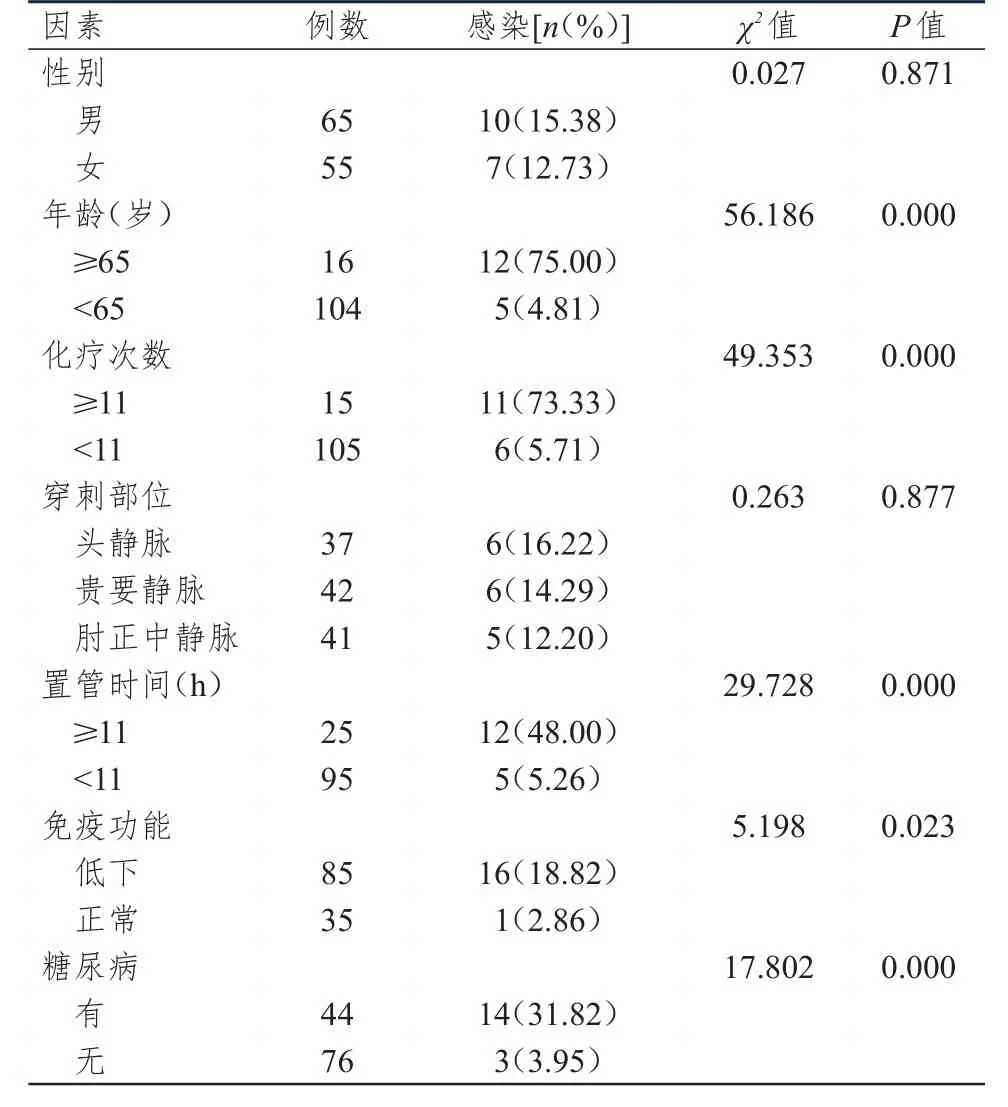
表1 PICC导管相关性感染影响因素的单因素分析(n=120)
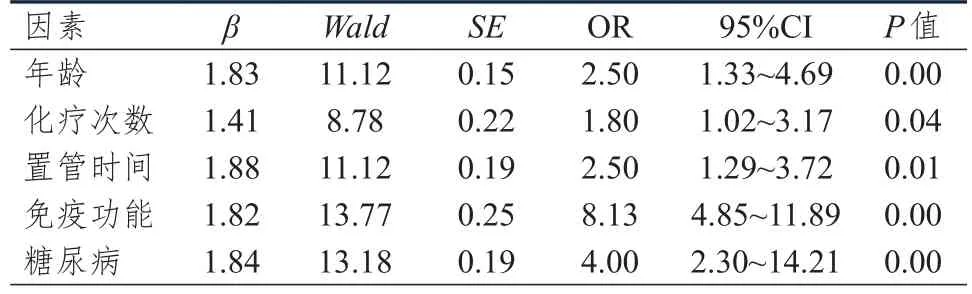
表2 PICC导管相关性感染影响因素的Logistic回归分析
PICC是一种新型置管技术,与其他置管方法相比,有安全可靠、操作简便等特点,广泛应用于临床,但并发的导管相关性感染问题也较为棘手[13]。近年来,因为广谱抗菌药物使用不合理,急性淋巴细胞白血病化疗患者PICC导管相关性感染的病原菌分布也有较大变化,与其他肿瘤患者相比,急性淋巴细胞白血病患者多接受广谱类抗菌药物治疗,导致感染的病原菌较为复杂[14-15]。化疗对急性淋巴细胞白血病患者的创伤较大,部分患者机体免疫能力较差,PICC是一种有创性置管技术,可破坏皮肤屏障,导致微生物侵入,导管与患者大血管、心脏相通,部分病菌入侵,从而引发导管感染[16-17]。林海玉等[18]临床应该对PICC导管相关性感染的危险因素加强预防控制,从而减少PICC导管感染发生。预防措施主要包括以下三个方面:①年龄较大的患者,常合并糖尿病等基础性疾病,应该对这些基础性疾病进行对症治疗,从而控制病情,改善患者机体功能,提高免疫力;②应该严格按照无菌手术操作,加强医务人员无菌观念;③对护士穿刺技术进行培训,从而提高穿刺成功率,减少因穿刺经验不足而造成的相关感染;④加强对患者及家属健康宣教,保持个人卫生整洁等[19-20]。
本研究显示,120例患者中PICC导管相关性感染17例,感染率为14.17%,共检出17株病原菌,其中革兰氏阴性菌占比58.82%,主要是大肠埃希菌、铜绿假单胞菌,革兰氏阳性菌占比41.18%,主要包括表皮葡萄球菌和金黄色葡萄球菌。这可能是原因为PICC置管时间较长,外部病原菌经皮肤和导管接触,侵入血液,穿刺部位皮肤消毒不彻底,将细菌带入血液中,从而引发感染。单因素分析结果显示,不同年龄、化疗次数、置管时间、免疫功能情况、糖尿病情况急性淋巴细胞白血病化疗患者PICC导管相关性感染发生率比较,差异均有统计学意义(P<0.05)。Logistic回归分析结果显示,年龄≥65岁、化疗次数≥11次、置管时间≥11 h、免疫功能低下、有糖尿病史是急性淋巴细胞白血病化疗患者PICC导管相关性感染的独立危险因素(P<0.05)。这可能是因为患者年龄越大,免疫功能越低下,抵抗力越差,化疗会增加患者创伤,长期化疗患者免疫力降低,容易引发感染,其置管时间越长,病原菌经导管侵入血液的几率就越大,合并糖尿病的患者,其免疫力和抵抗力均更低,易引发感染。
综上所述,年龄≥65岁、化疗次数≥11次、置管时间≥11 h、免疫功能低下、有糖尿病史是急性淋巴细胞白血病化疗患者PICC导管相关性感染的独立危险因素,临床治疗应该选择合适的化疗方案,缩短置管时间,针对危险因素积极采取预防措施,从而减少PICC导管感染发生。

