化疗联合调强放疗治疗食管癌的疗效及不良反应评价
迪丽达尔·斯地克,才层,叶建蔚,胡尔西旦·尼牙孜
新疆医科大学第一附属医院肿瘤中心,乌鲁木齐830054
食管癌是现阶段中国发生率较高的恶性肿瘤,具有预后差、病死率高的特点,80%以上的食管癌为鳞状细胞癌,对放疗具有较强的敏感性,很多患者就诊时已处于中晚期,已不具备手术切除的条件,最终接受放化疗联合治疗[1-2]。虽然食管癌患者于化疗的基础上接受常规放疗能够取得一定效果,但效果并不满意;其中,局部未控制、再次复发和肿瘤细胞发生远处转移是导致食管癌患者死亡的重要原因,因此,寻找最佳的治疗方案以提高对食管癌患者病情的控制率一直是各级医疗机构研究的重点[3]。近年来,随着放射技术的发展,三维适形放疗技术的临床应用越来越多,而调强放疗技术是对三维适形放疗技术的进一步发展[4]。为了尽可能延长食管癌患者的生存期,本研究探讨了120例食管癌患者采用5-氟尿嘧啶+顺铂方案联合调强放疗后的治疗效果和不良反应发生情况,现报道如下。
1 资料与方法
1.1 一般资料
选取2016年8月至2017年8月于新疆医科大学第一附属医院接受治疗的食管癌患者。纳入标准:符合食管癌诊断标准[5],且经病理检查确诊为食管癌;无食管出血或穿孔;相关辅助检查证实未发生远处转移;食管病灶长度≤9 cm;卡氏功能状态(Karnofsky performance status,KPS)评分≥80分,能进半流食;临床资料完整。排除标准:精神状态异常;肿瘤濒危患者。根据纳入和排除标准,本研究共纳入120例食管癌患者。根据治疗方法的不同将其分为观察组和对照组,各60例。观察组中,男38例,女22例;年龄30~75岁,平均(41.7±6.5)岁;病程0.2~1.1年,平均(0.6±0.1)年。对照组中,男40例,女20例;年龄32~78岁,平均(41.9±6.6)岁;病程0.2~1.3年,平均(0.7±0.2)年。两组患者的年龄、性别、病程比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 治疗方法
两组患者均采用5-氟尿嘧啶+顺铂方案进行化疗,具体方法:静脉滴注顺铂20 mg/m2,5-氟尿嘧啶0.5 g/m2,均第1天至第5天。
对照组患者于化疗的同时给予常规放疗,具体方法:放疗前借助食管钡餐透视和计算机断层扫描(CT)等辅助检查手段明确病灶所在的位置、范围和周围入侵情况,然后按照中心设野的要求在模拟定位机下拟定三野,同时可根据病变侵袭程度适当调整视野宽度。放射剂量达到40 Gy时复查,及时调整视野和治疗措施,每周一至周五进行放疗,单次放疗剂量设置为2 Gy,放射总剂量为70 Gy。
观察组患者于化疗的同时给予调强放疗,具体方法:患者取仰卧位,双手向上交叉并置于头顶,通过64排螺旋CT模拟定位机对病灶进行定位,扫描前嘱患者口服碘海醇对比剂,扫描范围涵盖环状软骨上方约2 cm至第一腰椎下缘。将扫描层厚设定为5 mm,扫描图像传入治疗计划系统。依据胃镜、螺旋CT、钡餐造影等检查的结果勾画靶区,肉眼可见的病灶作为大体靶体积(gross target volume,GTV),病灶上下各向外放宽3 cm,将淋巴结引流区在内的病灶设为临床靶体积(clinical target volume,CTV),CTV向外放宽2~8 mm的病灶设为计划靶体积(planning target volume,PTV)。放射源选择6MV-X线直线加速器,以PTV为几何中心作为放射中心,共拟定5~7个共面进行调强照射,淋巴引流区不进行预防性照射。95%PTV所接受的照射剂量为肿瘤的处方剂量,54 Gy为此次照射处方剂量的中位值,每周一至周五照射,每次照射剂量控制在1.8~2.0 Gy。要求正常组织接受的照射量不超过其最大耐受剂量,如受照剂量为30 Gy的肺体积占全肺体积的百分比应低于20%,脊髓的最大受照剂量应低于35 Gy,心脏的平均受照剂量应低于40 Gy。
1.3 观察指标
两组患者于治疗前后均进行食管钡餐检查,依据肿瘤消退情况评估治疗2个月后的临床疗效,评估标准参考世界卫生组织(WHO)实体瘤疗效评价标准[6],其中,完全缓解是指影像资料中发现的病灶通过治疗全部消失,钡餐点化边缘较光滑,钡剂能够顺畅通过,但是食管壁略显强直,管腔稍狭窄或无狭窄,管腔黏膜正常,效果持续时间超过1个月;部分缓解是指治疗后病灶最大双径乘积的总和和单径总和减小>1/2,连续时间超过1个月,钡餐检查提示未发现典型的扭曲或成角,未向腔外形成溃疡,钡剂可顺畅通过,但是边缘不光滑并出现小的缺损或龛影,部分位置狭窄明显;疾病稳定是指治疗后病灶的最大双径乘积的总和和单径总和增大<1/4或减小<1/2,但1个月内未出现新发病灶,钡剂检查提示病变部位钡剂残留或未见病变明显好转,可见明显的充盈缺损或龛影;病情进展是指治疗后至少有1个病灶的双径乘积的总和或单径总和增大≥1/4,或出现新发病灶,钡餐检查可见明显的龛影或管腔局部严重狭窄。总有效率=(完全缓解+部分缓解)例数/总例数×100%。所有患者于放射期间均定期接受检查,以此评估放疗反应,参考美国放射肿瘤学协作组(Radiation Therapy Oncology Group,RTOG)拟定的评分标准[7]评估急性和后期放疗相关不良反应。
1.4 统计学分析
采用SPSS 17.0软件对数据进行统计分析。计量资料以均数±标准差(±s)表示,组间比较采用t检验。计数资料以例数和率(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者近期疗效的比较
观察组患者的治疗总有效率为88.33%(53/60),明显高于对照组患者的58.33%(35/60),差异有统计学意义(χ2=13.807,P<0.01)。(表1)

表1 两组患者的近期疗效[ n(%)]
2.2 两组患者放疗相关不良反应发生情况的比较
两组患者均发生了放疗相关不良反应,包括放射性食管炎、放射性肺炎、骨髓抑制。观察组患者的放疗相关不良反应的发生率均明显低于对照组患者,差异均有统计学意义(P<0.01)。(表2)
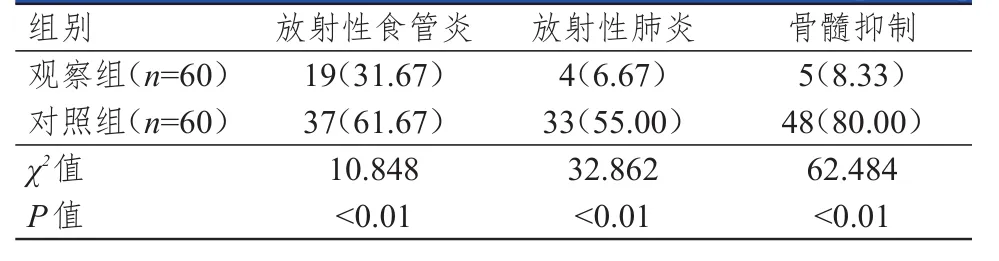
表2 两组患者放疗相关不良反应发生情况的比较[ n(%)]
3 讨论
食管癌具有发生率较高、病死率高、预后差的特点,引起临床各级医疗机构的普遍关注。研究表明,由于受食管组织结构、生物学因素和解剖关系等因素的影响,很多食管癌患者早期无典型临床症状,60%以上的患者就诊时已发生远处转移和肿瘤侵袭,失去了最佳治疗时机,临床目前对于此部分患者多采取联合放化疗方案进行治疗。虽然有证据证实,化疗联合常规放疗能够延长患者的中位生存期,减少肿瘤局部复发和远处转移,但是,常规放疗会降低部分肿瘤靶体积所需的处方剂量,使较大靶体积的肿瘤无法获得理想的放射剂量[8-9]。本研究结果显示,虽然两组患者的治疗方案均有效,但与对照组患者的总有效率相比,观察组患者的总有效率较高(P<0.01)。局部复发、发生远处转移、肿瘤靶区遗漏或局部病灶照射剂量不足是目前临床放疗失败的重要原因,因此,目前各级医疗机构均在研究如何在保证疗效的前提下降低肿瘤局部复发率[10-11]。调强放疗治疗食管癌能够保证肿瘤病灶得到充足的处方剂量,并减少对周围正常组织的损害[12]。有研究证实,调强放疗可以减少放疗并发症的发生,提高对局部病灶的控制率,从而提高治疗效果[13-14]。调强放疗的高剂量分布区照射野与肿瘤形状相近,能够有效解决常规放疗中存在的低剂量靶区问题,从而使靶区内的病灶均能够得到合理的照射剂量,从而提高疗效。文庆莲等[15]研究表明,调强放疗剂量分布均匀能够保证肿瘤病灶得到相应的处方剂量,从而提高近期疗效。王能超等[16]等指出调强组患者的近期局部病灶控制率高于三维适形组患者,且5年生存率明显提高,均提示调强放疗的疗效可靠。本研究还显示,观察组患者放疗相关不良反应的发生率均明显低于对照组(P<0.01),提示调强放疗能够减少放疗相关不良反应。调强放疗通过合理分布照射至肿瘤靶区的剂量,能够有效减少对病灶周围组织和器官的损害,预防和减少各种并发症和放疗相关不良反应的发生。调强放疗在保证脊髓和肺受照剂量无显著增加的前提下使肿瘤病灶尽可能多地获得处方剂量,实现精确放疗,减少正常组织的受照剂量。食管癌容易出现多中心及淋巴结跳跃性转移的情况,放疗的同时辅以化疗,相互补充,能够有效防止肿瘤微病灶发生转移,协同提高疗效,防止肿瘤局部复发[17]。
总之,化疗联合调强放疗治疗食管癌的疗效明确,能够在控制病灶、提高疗效的同时减少放疗相关不良反应,安全性较高,值得临床推广。

