新型冠状病毒肺炎患者相关血液检测指标分析
周玉平,朱传新,龚娇芳,万禧伟
(1.咸宁市第一人民医院检验科,湖北 咸宁 437000;2.咸宁市第一人民医院呼吸内分泌科;3.咸宁市第一人民医院感染科)
新型冠状病毒肺炎(COVID-19)简称“新冠肺炎”,是2019年底暴发流行的烈性呼吸道传染病。致病因子是通过飞沫、接触传播的新型冠状病毒(SARS-CoV-2),且尚无特效药和有效疫苗,易进展为急性呼吸窘迫综合征(ARDS)[1]。SARS-CoV-2感染引起的COVID-19疫情发展迅速,至2020年4月7日全球累计确诊134万,严重威胁到了人民的生命安全与身心健康[2]。早隔离、早诊断、早治疗成为抢救病人的关键[3]。实验室检查对于监测患者疾病变化及治疗效果评价非常重要,多个诊治方案均要求定期对患者进行相关实验室检查。现将已诊治225例COVID-19患者实验室检测结果并与同期隔离观察者393例对比,报告如下。
1 资料与方法
1.1 一般资料
选择我院2020年1~3月发热门诊接诊收入院的发热、咳嗽患者618例,其中SARS-CoV-2感染患者225例为观察组,男142例,女83例;年龄4~90岁,平均(52.43±17.12)岁。选取同期隔离观察者393例为对照组,男234例,女159例;年龄2~88岁,平均(46.51±15.24)岁,以血分析、细胞形态、生化、免疫、细菌培养为依据。根据流行病学、临床症状、胸部CT、咽拭子实时荧光RT-PCR检测SARS-CoV-2。
依据国家卫生健康委办公厅制定的新型冠状病毒感染的肺炎诊疗方案(试行第六版)[4]。观察组:实时荧光RT-PCR检测SARS-CoV-2阳性,肺CT疑似病毒性肺炎。对照组:肺CT无阴影、实时荧光RT-PCR检测SARS-CoV-2阴性。普通型病例的诊断标准:具有发热、呼吸道等症状,影像学可见肺炎表现。重型病例的诊断标准(只需符合其中1项):①呼吸窘迫,呼吸频率≥30次/min;②低氧血症,静息状态下指氧饱和度≤93%;③动脉血氧分压(PaO2)/吸氧浓度(FiO2)≤300mmHg(1mmHg=0.133kPa);④肺部影像学显示24~48h内病灶明显进展>50%者按重型管理。危重型病例的诊断标准:出现呼吸衰竭,且需要机械通气;出现休克;合并其他器官功能衰竭需ICU监护治疗。根据上述标准,观察组中有57例重症,11例危重症。
1.2 标本采集
EDTA抗凝血2mL测血分析、细胞形态、ESR;促凝管血4mL测PCT、CRP、肝功、心肌酶谱、肾功能、血糖、BNP、呼吸道感染九项;动脉血测血气;静脉血测凝血功能;血培养等。
1.3 方法
对我院收治住院的618例患者均取咽拭子测SARS-CoV-2(送市疾控);EDTA抗凝血2mL,采用BC6800血液分析仪检测白细胞计数(WBC)、中性粒细胞计数(N#)、嗜酸性粒细胞计数(E#)、淋巴细胞计数(L#)、单核细胞计数(M#),计算中性粒细胞与淋巴细胞比值(NLR);采用血沉Roller20检测ESR。取抗凝全血制片,采用油镜观察L、中性杆状核粒细胞计数(Nst)、中性分叶核粒细胞计数(Nsg)、异型淋巴细胞百分比(异淋%)及形态。促凝管血4mL,采用AU5800全自动生化仪检测丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)、前白蛋白(PA)、白蛋白(ALB)、肌酸激酶(CK)、肌酐(Cr)、肌酸激酶同工酶(CK-MB)、肌红蛋白(MB)和C反应蛋白(CRP)。动脉血采用血气分析仪检测氧分压(PO2)、氧饱和度(SaO2)和离子钙(Ca2+)。发光MAGLUM12测BNP、PCT;动脉血测血气;血凝仪acltop测凝血功能;细菌培养等。
1.4 统计学方法

2 结 果
2.1 两组患者早期血分析异常率比较
与对照组比较,观察组患者早期WBC、L#、L减少的异常率差异有明显统计学意义(P<0.01);WBC、L#、L增高的异常率差异有统计学意义(P<0.05);WBC、L#正常的比例差异也有统计学意义(P<0.05)。见表1。
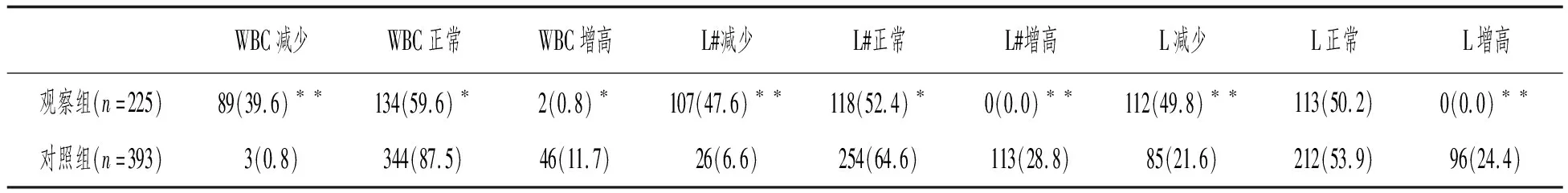
表1 COVID-19患者与隔离观察组早期血分析异常率比较[n(%)]
2.2 两组患者血分析与细胞形态比较
与对照组相比,发热3d观察组患者L#、L明显减少,Nst/Nsg明显增高,差异有明显统计学意义(P<0.01);NLR、Nst、异淋、M#水平较高,WBC、E#、N#、PLT水平较低,差异有统计学意义(P<0.05),见表2。

表2 两组血分析与细胞形态比较
2.3 两组患者生化指标比较
与对照组相比,发热5d观察组患者PA明显减少,差异有明显统计学意义(P<0.01);CRP、ESR、ALT、AST、CK、CK-MB、Mb水平较高,ALB水平较低,差异有统计学意义(P<0.05)。PCT值正常,差异无统计学意义(P>0.05)。见表3。

表3 两组生化指标比较
2.4 重症、危重症与对照组指标比较
与对照组相比,重症与危重症COVID-19患者PO2、Ca2+、SaO2较低,且随病情加重而降低;NT-pro BNP、Cr明显增高,且随病情加重而增高,差异均有统计学意义(P均<0.05)。见表4。

表4 观察组重症、危重症与对照组血气、NT-pro BNP、Cr比较
3 讨 论
COVID-19患者全部有接触史,病情进展迅速,并有极强的传染性,国家启动一级响应,乙类传染病甲级管理。SARS-CoV-2对人体产生免疫攻击,淋巴细胞凋亡增加、半衰期缩短、肾上腺皮质激素增多等使得L#、L、WBC、E#减少。225例COVID-19患者早期89例(39.6%)WBC减少,134例(59.6%)WBC正常,107例(47.6%)L#(0.21~1.94)×109/L减少,112例(49.8%)L(2%~19%)降低,与李萍报道相符[5]。L#、L降低可以作为COVID-19早期诊断的一个指标,而血中L#、L的回升预示疾病的好转。SARS-CoV-2侵入宿主细胞,病毒颗粒表面spike蛋白(钉子蛋白)与肺部上皮细胞表面的一种血管紧张素转化酶2(ACE2)的蛋白结合,侵入肺部,SARS-CoV-2在ACE2作用下合成新的病毒颗粒,损伤肺毛细血管,肺连接蛋白减少,肺泡间隙增大,血液从毛细血管内流出增多,促炎因子增加,导致炎症风暴[6]。这是COVID-19早期WBC减少或正常,随着病情发展WBC、N#、炎症因子增高原因。NLR、Nst/Nsg、Nst是实验室检查中方便、快捷反映机体免疫状态和炎症的敏感指标[7-8]。致炎因子增多,N#、Nst增多,免疫受损,L#减少,NLR增高[9]。NLR与机体的免疫功能受抑制密切相关,当疾病进展NLR增高明显,故与单一的N# 或L# 相比,NLR 更能反映全身炎症状态[10]。COVID-19患者淋巴细胞可见核质发育不平衡,颗粒深染粗大,核不规则,有切迹,可见花瓣核异淋和裂隙核异淋,异淋可作为病毒感染诊断[11]。中性粒细胞和单核细胞核不规则,空泡变性明显、数量增多,在合并细菌感染时,WBC、N#、M#、Nst、Nst/Nsg增高更明显。与对照组相比,早期观察组患者L#,L明显减少,Nst/Nsg明显增高,差异有明显统计学意义(P<0.01);NLR、M#、Nst、异淋水平较高,WBC、N#、E#、PLT水平较低,差异有统计学意义(P<0.05)。PCT是由甲状腺C细胞生成,在健康人群中的血清PCT水平极低,病毒感染不增高[12]。当细菌感染时PCT大量释放入血,PCT增高明显[13]。CRP是肝脏分泌急性反应性蛋白,健康人体中血清CRP较低,在组织损伤或炎性时,CRP水平上升迅速,且其上升速度及水平与感染严重程度呈正比,病情好转恢复快[14]。不同CAP严重程度与CRP水平呈正比,恢复期低于急性期[15]。COVID-19患者早期即有显著的血清前白蛋白(PA)下降,白蛋白(ALB)下降,PA下降早于ALB下降,幅度大,恢复早于ALB,轻至中度ALT、AST异常,说明COVID-19相关肝损伤出现较早,可能存在着肝脏的免疫病理损伤[16]。普通型患者少数病例CK、CK-MB、Mb升高,但幅度较小,恢复较快,呈一过性增高,重症、危重患者CK、CK-MB、Mb明显升高[17]。与对照组相比,观察组患者PA明显减少,差异有明显统计学意义(P<0.01);CRP、ESR、ALT、AST、CK、CK-MB、Mb水平较高,ALB水平较低,差异有统计学意义(P<0.05)。重症与危重症COVID-19患者PO2、Ca2+、SaO2较低,随病情加重而降低;NT-pro BNP,Cr明显增高,随病情加重而增高。COVID-19患者急性发病期时的PLT减少,Fib轻度增高,APTT、PT轻度延长,血浆D-二聚体,NT-pro BNP,血糖增高均为COVID-19患者死亡的危险因素,在有高血压、糖尿病等基础疾病中老年人易进展急性呼吸窘迫综合征(ARDS)和肺多功能衰竭(MOFE)[18]。
综上所述,临床医生在接诊发热、咳嗽患者,特别是疑似感染COVID-19患者,如血液学检测指标符合上述变化特点,并结合流行病学史及肺部影像学结果,应高度怀疑COVID-19的可能,及时建议患者作进一步的核酸项目检查,以免漏诊或误诊,及时控制传染源避免引发更多的接触感染。对已确诊COVID-19患者定期监测血常规、生化变化,及时调整治疗方案,提升治愈率、降低病死率显得尤为重要。

