循经针刺与同神经节段针刺治疗神经根型颈椎病临床观察
吴春宝,马善治
(重庆市中医骨科医院,重庆 400012)
神经根型颈椎病(cervical spondylotic radiculopathy,CSR)是颈椎病中最为常见的类型,约占60%以上[1]。发病率逐年提高,并逐渐趋于年轻化[2]。我们用同神经节段针刺法治疗神经根型颈椎病近期效果满意,现报道如下。
1 临床资料
共120例,均为2015年4月至2018年10月我院筋伤科患者,按随机数字表法分为治疗组和对照组各60例。治疗组男25例、女35例,平均年龄(38.2±12.1)岁,平均病程(3.7±1.35)年。对照组男27例、女33例,平均年龄(38.4±13.5)岁,平均病程(3.6±1.32)年。两组性别、年龄、病程等比较差异无统计学意义(P>0.05),具有可比性。
诊断标准:①具有根性分布的症状(麻木、疼痛)和体征;②椎间孔挤压试验或(和)臂丛牵拉试验阳性;③影像学所见与临床表现基本相符合;④排除颈椎外病变(胸廓出口综合征、网球肘、腕管综合征、肘管综合征、肩周炎、肱二头肌长头腱鞘炎等)所致的疼痛。(参考《中国颈椎病诊治与康复指南2011版》)
纳入标准:①符合诊断标准;②MRI证实椎间盘突出节段不超过2个,突出节段为C4/5、C5/6、C6/7;③签署知情同意书;④配合治疗;⑤如果接受过其他保守治疗需经过30天以上的洗脱期。
排除标准:①不符合纳入标准;②其他各型颈椎病或者合并其他各型颈椎病;③患有严重心脑血管疾病、癌症、严重凝血功能障碍、严重感染;④MRI示伴有严重后纵韧带骨化;⑤MRI示椎间盘突出节段超过2个;⑥MRI示突出节段超出C4/5、C5/6、C6/7范围;⑦有颈部手术史;⑧仅有影像学改变,而无神经根型颈椎病临床症状;⑨不能耐受针灸治疗,依从性差;⑩治疗部位有严重皮肤损伤或皮肤病。
剔除标准:①因其他疾病,无法完成治疗;②自行使用止痛药物或者其他治疗;③在观察中自然脱落。
2 治疗方法
一般治疗。纠正不良生活和工作习惯,行颈康复操锻炼。①举头望月:站立位,双足分开与肩同宽,双手在身后相握用力向下后方拉伸,同时头颈缓慢向上拔伸尽力后仰,如闲庭望月之状。颈肩背部肌肉用力收缩保持5s,颈肩部肌肉放松恢复中立位,头颈项缓慢尽力后仰,缓慢向左侧。②低头探海:站立位,双足分开与肩同宽,双手自然下垂,头颈向前引出,并尽力向下低头,保持5s,颈肩部肌肉放松恢复至中立位。③转体望踵:站立位,双足分开与肩同宽,双手自然下垂,颈肩放松,含胸拔背,虚领顶项,头颈躯干左旋,双眼向后下方尽力望向对侧足后跟,在最大幅度用力拔伸颈部,保持约5s,还原后右侧重复同样动作。④回旋双肩:站立位,双足分开与肩同宽,双手叉腰,双肩作向前回旋运动5~10次,然后作向后回旋运动5~10次,放松颈肩部恢复中立位。每次锻炼时间为20min,早晚各1次。
针灸治疗。根据两颞骨乳突间距,首先确定针刺基本长度单位1“寸”的长度,患者取坐位,颈前屈,充分暴露双侧乳突及后发际,测量者站于患者身后,用双手拇指指腹仔细反复触摸颞骨乳突后,向内侧扪及乳突内缘,用拇指指甲在乳突内缘掐一纵向印记,然后用记号笔标注圆点,用软尺在体表定位点测量两点的弧形距离a,a/9即为1寸,如两颞骨乳突间距为16cm,则1寸为16/9≈1.78cm,1.3寸≈2.31cm,0.5寸≈0.89cm。患者取俯卧位,颈前屈位,颈椎大致呈直线,用嘉佳牌0.25mm×(25~50)mm一次性无菌性毫针,英迪牌KWD-808-Ⅰ型电针治疗仪,密波刺激,频率为2~5Hz,常规消毒,用快速进针法针刺,得气后,两主穴配合电针密波刺激,以增强和维持针感,并予艾灸,留针20min。颈后用TDP照射,热度以舒适为度。
治疗组用同神经节段针刺。取穴根据MRI提示的颈椎间盘突出部位,选用对应节段和下一节段的脊神经后支主干附近为主穴,患侧上肢取穴、C5、臂臑、C6、手三里、C7、合谷、C8、中渚(C4/5椎间盘突出,主穴取C4和C5棘突下旁开1.3寸,上肢取C5:臂臑)。主穴采用《灵枢·官针》“五刺”当中的输刺法,用50mm毫针,管针进针法,外展5度进针(与横断面平行,与矢状面呈外展5度角),进针后针尖向关节突关节方向深刺,针尖抵住关节突关节后,出针1~2mm,离开骨面,配穴用平补平泻法,得气即可。治疗期间留针20min,主穴用艾灸,每日针刺治疗1次,10次为一疗程。
对照组用循经针刺。取穴根据MRI提示的颈椎间盘突出部位及临床症状,颈部取夹脊穴(选用对应节段和下一节段的棘突下缘旁开0.5寸),根据症状表现所在经络,患侧上肢进行辨证循经取穴(五腧穴当中的输穴),手阳明经选三间,手太阴经选太渊,手太阳经选阳溪,手少阴经选神门,手少阳经选中渚,手厥阴经选大陵。主穴采用横断面平行,管针进针法,垂直进针(与横断面平行,与矢状面平行),进针约0.5~0.8寸(1寸=2.5cm),得气即可,配穴用平补平泻法,得气即可。留针20min,主穴用艾灸,每日针刺治疗1次,10次为一疗程。
3 观察指标
参照中国中医科学院望京医院项痹病(神经根型颈椎病)验证方案。
临床症状、体征评分。①颈部疼痛(6分):无疼痛为0分,轻度疼痛为2分,中度疼痛为4分,重度疼痛为6分。②肩背疼痛(6分):无疼痛为0分,轻度疼痛为2分,中度疼痛为4分,重度疼痛为6分。③上肢疼痛(6分):无疼痛为0分,轻度疼痛为2分,中度疼痛为4分,重度疼痛为6分。④上肢麻木(6分):无麻木为0分,偶有麻木、很快缓解为2分,麻木间断、多在睡眠或晨起出现、能缓解为4分,感觉麻木、持续不减、不缓解为6分。⑤颈肩压痛(4分):无压痛为0分,压痛轻、用力按压才感疼痛为2分,压痛明显稍有压痛痛甚为4分。⑥颈部活动(4分):正常为0分;偶有颈部僵硬,仅有屈伸、旋转和侧弯两组以上活动受限为2分;颈部僵硬,屈伸、旋转和侧弯两组以上活动受限为4分。⑦椎间孔挤压试验(4分):正常为0分,神经根节段放射性分布的疼痛或麻木轻微为2分,有明显沿神经根节段放射性分布的疼痛或麻木为4分。⑧感觉障碍(2分):无肢体感觉异常为0分,有肢体感觉异常为2分。⑨上肢肌力(4分):肌力5级为0分,肌力3~4级为2分,肌力0~2级为4分。⑩肌腱反射(4分):正常为0分,腱反射减弱为2分,腱反射消失为4分。
颈肩疼痛测定应用美国国家卫生研究院临床研究中心应用的疼痛测定方法(简化McGee疼痛标尺法)。即用0~10的一直线,分成10等分,标明数码,患者根据自己的痛觉来判定并画在数字上,患者画明疼痛所在的位置判定疼痛的程度进行评分。轻度疼痛为标尺法1~3cm,疼痛可以忍受间断出现,时轻时重。中度疼痛为标尺法4~7cm,疼痛较重频繁发作,但不持续。重度疼痛为标尺法8~10cm,疼痛剧烈持续不能进行日常工作、生活。
用SPSS20.0统计学软件进行分析处理,计数资料以(%)表示、用U检验,P<0.05为差异有统计学意义。
4 疗效标准
疗效指标=(治疗前积分-治疗后积分)/治疗前积分×100%。临床控制:症状体征消失,颈椎活动正常,治疗后症状积分0~2分,疗效指标下降大于90%。显效:症状体征基本消失,颈椎活动基本正常,能参加正常活动和工作,疗效指标下降70%~90%。有效:症状体征有所改善,颈椎活动基本正常,参加正常活动和工作能力改善,疗效指标下降30%~69%。无效:症状体征与治疗前无明显改善,疗效指标下降30%以下。
5 治疗结果
两组临床疗效比较见表1。
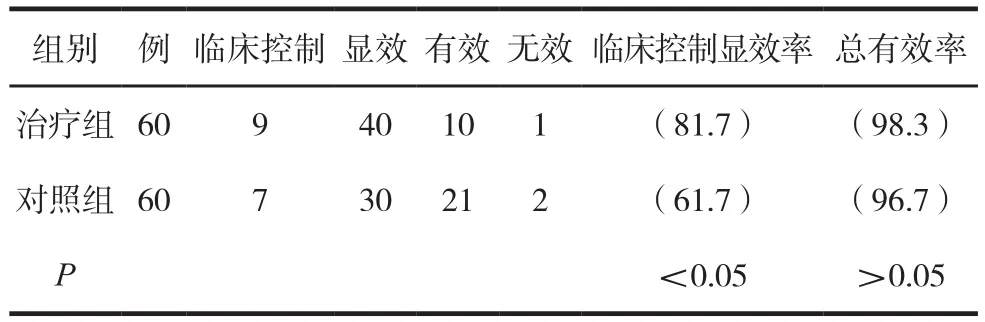
表1 两组临床疗效比较 例(%)
两组均无晕针、感染、血肿、弯针等。对照组1例在初次针刺夹脊穴时出现患侧下肢麻木,立即停止进针,经CT证实针尖进入椎管,立即出针,随访3年未见特殊异常。治疗组1例在初次针刺时出现颈部持续强烈胀痛,难以忍受,无其他特殊不适,继续坚持治疗,3天后颈部强烈胀痛感消失,无特殊不适,随访1年未见特殊异常。
6 讨 论
6.1 同神经节段针刺点的解剖基础
关节突关节由相邻上、下颈椎关节突的关节面组成,两侧的关节突关节以及前方的椎体和椎间盘一起构成颈椎的椎间关节,共同维持颈椎的稳定。关节突关节属于滑膜关节,关节囊附着于关节的边缘,关节囊表面由同节段及上下各一节段的脊神经后支支配。
脊神经后支呈节段性分布,支配相应节段的皮肤和深层肌,脊神经后支自椎间孔处发自各自脊神经呈弧形向背侧由骨纤维孔进入横突间区,分为内、外侧支。内侧支先进入骨纤维管,其中C4、C5分为浅支和深支,C6-8仅有深支。二者在头半棘肌腱性部分深面向后走行,深支穿多裂肌后呈节段性支配棘间肌。内侧浅支走行于颈半棘肌与多裂肌之间,在C4水平穿出颈半棘肌到达头半棘肌,再穿过夹肌和斜方肌腱性起点变为皮支;外侧支向背侧、尾侧走行,在头半棘肌起点处腱性组织中浅出,C4-7外侧支支配颈最长肌和颈夹肌,C8外侧支支配颈髂肋肌。关节支来源于内侧支或内侧深支,穿过关节囊背面,行于头半棘肌深面关节囊组织中。各关节支均有上下两分支分别支配上下两个关节突关节,相邻节段的关节支可在关节背侧形成交通襻[3]。
同神经节段针刺法,将颈部针刺点定位于脊神经后支主干附近,脊神经后支及其分支,与关节突关节的关系紧密,并支配关节囊表面,因此为便于临床操作,将点定位于关节突关节。
6.2 颈部腧穴的定位标准
腧穴的准确定位对于针灸临床非常重要,《太平圣惠方》:“穴点以差讹,治病全然纰缪”。临床常用的腧穴定位法主要有自然标志取穴法、骨度分寸定位法、手指同身寸取穴法和简便取穴法4种。腧穴定位需要对针灸长度基本单位“寸”进行准确界定,古代医学文献对穴位和经络运行线路的描述相对模糊,临床常用的骨度分寸定位法和手指同身寸取穴法,关于针灸长度基本单位“寸”的描述不够准确,没有统一的标准,难以对穴位进行精准定位。部分腧穴在临床操作中存在定位不准确的现象,不同临床医生进行针刺治疗时存在较大差异,解决穴位准确定位的关键问题在于明确针灸长度基本单位“寸”的长度。
骨度分寸定位法。骨度法出自于《灵枢·骨度》,以骨节标志定出度数,测量人体各部位的长短,不分高矮、长幼、胖瘦,把一定部位折成相同分寸,来对腧穴进行定位。《灵枢·骨度》“耳后当完骨者,广九寸。”“足长一尺二寸,广四寸半。”明确提出“广”和“长”两个不同概念,二者不能混淆使用,广是指宽度,长是指长度。后世历代医家为了取穴方便,经过实际测量和临床观察,不断将骨度法进行进一步完善,在《灵枢·骨度》的基础上,对部分尺寸作了大胆的修改,延续了“广”和“长”有所区别的思想,提出了“直寸”和“横寸”的概念,对“直寸”和“横寸”应该加以区分。
手指同身寸取穴法。手指同身寸取穴法出自《千金要方》,作为简易取穴法,方便实用,便于掌握,用患者本人体表的某些部位折算为分寸,作为取穴的长度单位。文献报道手指同身寸取穴法的可靠性较差,赵鸿鸣等[5]通过对1005例正常成年人的测量后发现,同身寸法在不同性别、不同年龄、不同职业之间均存在着较大差异,认为手指同身寸取穴法不能作为临床取穴的统一尺度。陈俊琦等[6]认为手指同身寸取穴法同人体存在比较稳定的比例关系,拇指同身寸、中指同身寸、一夫法可以分别作为人体不同部位的取穴参考。手指同身寸取穴法和骨度分寸法定位取穴有差异,有医家认为不能用同身寸的长度去度量骨度的长度。陈俊琦等[6]通过测量398名大学生拇指同身寸、中指同身寸、一夫法、前发际正中至后发际正中、歧骨至脐中、背腰部肩胛骨内缘至后正中线、上肢部肘横纹至腕掌侧横纹、腘横纹外侧端至外踝尖最高点之间的长度,把这些数据折算成“寸”,然后进行统计学处理,发现三种同身寸取穴法和骨度分寸法定位取穴有差异。
腧穴的定位需要确定统一的取穴标准,文献报道手指同身寸法与骨度分寸法不一致[5-8]。足太阳膀胱经循行于督脉两侧,文献对其腧穴天柱的记载为后发际(或者后发际上0.5寸)正中旁开1.3寸,因此此处的“寸”应明确为“横寸”。完骨穴毗邻颈部,完骨有明显的骨性体表解剖标志,容易暴露,易于辨认,便于准确确认测量点,测量误差较小,因此我们选择完骨穴的距离作为参考。国家标准《腧穴定位人体测量方法中》将完骨点认定为颞骨乳突的最突出点[9],与《灵枢·骨度》“耳后当完骨者,广九寸”的描述不符,其中所描述的完骨当为完骨穴,而非颞骨乳突,我们选择测量左、右两颞骨乳突内缘的距离,与李梦等人的测量方法相同[10]。受试者坐位,颈前屈,充分暴露双侧乳突及后发际,测量者站于患者身后,用双手拇指指腹仔细反复触摸颞骨乳突后,向内侧扪及乳突内缘,用拇指指甲在乳突内缘掐一纵向印记,然后用记号笔标注圆点,用软尺在体表定位点测量两点的弧形距离。结果:100例受试者(重庆市中医骨科医院筋伤门诊患者60例,其中男性25例,女性35例,重庆市医药高等专科学校学生男女各20例)双侧完骨穴之间的宽度在13.5~17.5cm,平均值为14.9cm,不同受试者之间的差异相对较小,折算1寸(横寸)的平均值为1.66cm(14.9/9≈1.66cm)。
6.3 颈段足太阳膀胱经穴位缺失现象
颈段足太阳膀胱经穴位缺失。王佩[11]通过分析《腧穴学》的统一教材中,各经穴位的主治范围与神经节段的关系,发现大部分经穴的主治范围都明显地受神经节段制约,即以神经节段为中心,实现经穴对脏腑功能的调节作用,对与经穴处于同一节段或邻近节段的脏腑病变有较好的调节作用,认为经穴主治的神经节段理论,对于探讨穴位功能主治的特异性和经络实质有重要意义。足太阳膀胱经起于目内眦(精明),经过头颈部、背部、腰部、臀部、下肢后侧,止于小趾外侧端(至阴),从大杼穴(第1胸椎棘突下,旁开1.5寸)至白环输(第4骶椎棘突下,旁开1.5寸),除第8胸椎棘突下没有穴位以外,每个脊柱节段均有足太阳膀胱经穴位,然而在天柱穴至大杼穴足太阳膀胱经循行路线中,从历代文献对其的记载中可以发现,颈段足太阳膀胱经只有循行线路,没有穴位。脊髓有两个重要膨大区域,自C4到T1称颈膨大,自L2至S3称腰膨大,走行于重要解剖结构颈膨大支配区域的足太阳膀胱经缺失穴位。颈段足太阳膀胱经循行部位或许蕴藏着重要的针刺点,甚至是重要的穴位,需要进一步去探索和发现。
夹脊穴、同神经节段针刺点与足太阳膀胱经的关系。夹脊穴分布在脊柱两侧,位于颈椎至骶椎之间,通过经络与全身脏腑、肌肉、筋骨、关节有着密切的联系。晋·葛洪在《肘后备急方》中说:“夹脊大骨空中,去背脊各一寸。”首次提出了夹脊穴的具体位置。承淡安所著《中国针灸学》认为夹脊穴在第1胸椎(T1)至第5腰椎(L5)棘突下旁开0.5寸处,现代文献认为颈椎夹脊是在第1颈椎(C1)至第7颈椎(C7)棘突下,左右各旁开0.5寸处[12]。《灵枢·经脉》谓:“膀胱足太阳之脉,起于目内眦,上额,交巅。其支者:从巅至耳上角。其直者:从巅入络脑,还出别下项,循肩髆,夹脊抵腰中,入循膂,络肾,属膀胱。”明确记载颈段足太阳膀胱经循行于椎旁,其最重要的标志点为天柱穴和大杼穴,“天柱:在项部,大筋(斜方肌)之外缘后发际中,约当后发际正中旁开1.3寸;大杼在背部,当第1胸椎棘突下,旁开1.5寸”。《外科大成·颈项部》谓“项之中属督脉经,项之旁大筋中属足太阳经”,因此可以认为足太阳膀胱经循行与颈项部后侧椎旁的肌肉中,其循行线路近似为天柱穴与大杼穴连线。通过对20例正常成年人在CT上的测量,我们发现,两侧关节突关节外侧缘的间距在3.8~4.7cm之间,平均4.2cm,棘突中点距离关节突关节外侧缘2.1cm。足太阳膀胱经位于棘突中点旁开2.15cm(14.9×1.3/9≈2.15cm),棘突旁开0.5寸与1.3寸相距较远,“同神经节段针刺点”与足太阳膀胱经循行几乎一致,二者之间的特殊相关性值得进一步探索。
6.4 颈部输刺的必要性
输刺法属《内经》五刺中的一种,“输刺者,直入直出,深内之至骨,以取骨痹,此肾之应也”。此法的特点为直进针、直出针,深刺至骨骼,输刺被广泛应用于临床,在骨关节炎,腰椎间盘突出等各种“骨痹”范畴疾病被广泛使用,祖国医学认为神经根型颈椎病属“骨痹”范围,其病位深至骨骼,故采用一般的针刺方法,深度不能达到病所,而不易气至病所,可能会影响临床疗效。采用输刺法针刺相应的颈部夹脊穴,深刺至骨,能直接针刺到病变部位,使针至病所,而使气更易至病所,提高疗效。
6.5 足太阳膀胱经颈部输刺的安全性
足太阳膀胱经大致在人体后正中线旁开1.3寸,约2.2cm,其深部为关节突关节,其表面有脊神经后支走行,内侧为骨性椎板,极内侧靠近棘突和椎板交界区域,骨性椎板覆盖不完全留有空隙,关节突关节的外侧为肌肉组织,其前外侧和前侧有神经根和前后支主干走行,其前内侧有走行于横突孔的椎动脉。自后正中线旁开1.3寸,向关节突关节方向直刺(与矢状面呈外展5度角),其危险性因素存在以下几个方面:第一,与矢状面呈外展角过大,针尖向内侧经椎板内侧间隙进入椎管,损伤脊髓;第二,与矢状面呈内收角过大,针尖经关节突关节外侧穿出,损伤颈神经根或者颈神经根前后支;第三,后正中线旁开过多,与矢状面呈外展角过大,针尖经关节突关节外侧进入横突后方,向内侧损伤椎动脉、脊神经根和脊神经前后支。通过CT对20例成年正常人双侧颈椎关节突关节外缘的距离观察,我们发现,两侧关节突关节外侧缘的间距在3.8~4.7cm之间,平均4.2cm。因此只要准确定位,正确施针,是安全的。
6.6 足太阳膀胱经颈部输刺的具体方法
为确保足太阳膀胱经颈部输刺的准确性和安全性,对于其体表定位和针刺角度有比较严格的要求。①足太阳膀胱经颈部输刺点的定位。脊椎棘突的下缘作为解剖标志,在针灸临床被广泛应用,然而颈椎棘突极不规则,有的分叉,有的不分叉,分叉的方向和长短各不相同,临床上体表准确定位存在一定困难。C3-6椎棘突变异非常大,C2和C7棘突比较粗大,体表触摸相对容易,定点准确,因此,先用画线笔在患者体表标记C2和C7棘突下缘,然后再将其作为参照,触摸C3-6椎棘突下缘并做依次标记,旁开1.3寸,在相应部位标记针刺点。②针刺方法。在进针和行针过程中,由于疼痛等刺激因素的影响,患者的椎旁肌肉出现收缩,可能影响针尖前进的方向。我们所用的直刺,与传统意义上的直刺不一样,传统意义的直刺是指垂直于皮肤表面进针,我们采用的是外展5度进针(与横断面平行,与矢状面呈外展5度角),与皮肤表面呈一定夹角而非垂直进针,外展5度进针可以避免进针方向内收和过度外展,采用管针进针法更加容易准确控制进针方向,因此,我们采用管针进针法,进针后针尖向关节突关节方向深刺,针尖抵住关节突关节后,出针1~2mm,进针过程中不行提插和捻转,“直进”到关节突关节。
研究结果显示,两种治疗神经根型颈椎病皆有良好的疗效,治疗组临床症状和体征的改善优于对照组。同神经节段针刺治疗神经根型颈椎病疗优于循经针刺,同神经节段针刺具有操作流程标准化,不分证型的特点,易于掌握,重复性好。
关于对针灸长度基本单位“寸”的界定方法比较简单,粗糙,测量的样本量偏小,立论的文献依据和实验依据都不够,所确定的1“寸”的科学性值得商榷,需要进一步研究;由于体表定位不够精确,普通X片无法准确判定针尖所到达的位置与关节突关节的关系,无法进行精确定位,更无法分析其与脊神经后支、椎动脉、脊神经根的毗邻关系,而CT检查和三维重建CT价格昂贵,且耗时过长,射线暴露量大,难以在临床和科研中普遍使用,因此对“同神经节段针刺”针刺点的定位只能准确到“片”,而不能精确到点。颈段足太阳膀胱经循行部位或许蕴藏着重要的针刺点,甚至是重要的穴位,需要进一步探索和发现。
——壮肾

