经椎体后路健侧颈7神经移位术治疗脑出血后上肢痉挛性瘫痪1例报告及文献复习
吴鹤鸣,唐勇,李翔,史岩,李雪萍,杨婷,关靖宇,樊友武
20世纪,我国摩托车交通事故的高发生率导致臂丛神经损伤的发生率也逐年升高。1986年顾玉东等率先提出用健侧颈7神经移位术来修复和治疗臂丛神经损伤,并取得了满意的临床效果[1-2]。经过近几十年的基础研究及临床实践检验,健侧颈7神经移位术治疗臂丛神经撕脱伤的安全性和有效性已得到各国学者的认可[3-4]。健侧颈7神经移位术是将患者的患肢和同侧健康大脑的运动皮层直接连接,理论上认为术后同侧健康大脑功能区可以支配患肢的活动。后期功能影像学相关研究也显示,健侧颈7神经移位术后患者脑功能区可发生跨半球的功能重组[5]。于是,根据这一理论,徐文东等(2017年)采用经椎前入路健侧颈7神经移位术对18例中枢神经损伤后导致肢体偏瘫的患者进行治疗,结果证实总体有效率满意[1]。但这一手术方式存在一定的缺陷,部分偏瘫患者由于颈7神经较短,无法做到一次性吻合,需要行腓肠神经桥接吻合,在一定程度上可能影响患者术后肢体功能康复。
为了尝试对这一手术方法进行改进,南京市第一医院神经外科于2019年4月应用经椎体后路健侧颈7神经移位术治疗1例脑出血后上肢痉挛性瘫痪的患者,术后观察2个月,效果较好。现报告如下。
1 临床资料
1.1 一般资料 患者男,52岁,因“脑出血后右侧肢体功能障碍半年”于2019年4月入院。患者于2018年9月因左侧基底节区脑出血,在外院行颅内血肿清除。术后转院至康复医院行高压氧、物理康复治疗近7个月,患者病情有好转,可扶拐行走;但右上肢肌力仍较差,肌张力较高,手指无法正常屈伸,精细运动基本无法完成,严重影响日常生活(表1)。
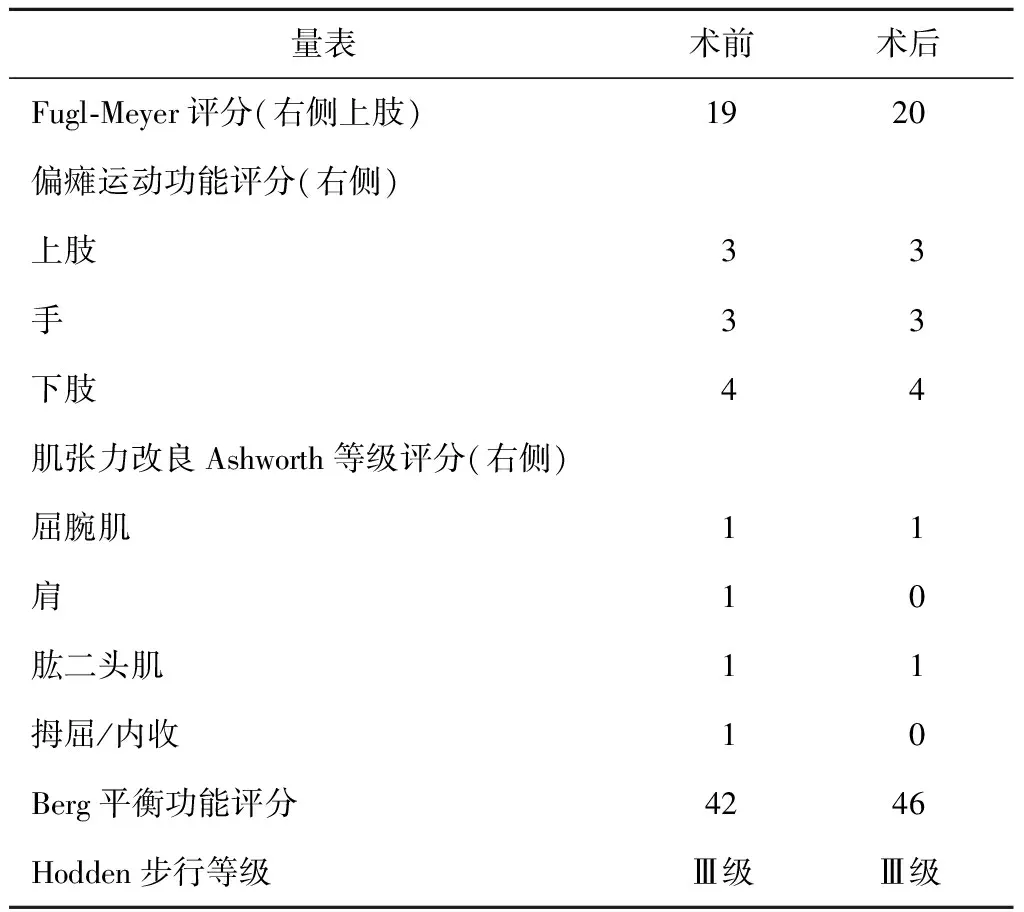
表1 患者健侧颈7神经移位术前及术后功能量表评分比较(分)
1.2 电生理和影像学检查 (1)肌电图检查:右侧腋神经、正中神经、尺神经的运动波幅均较左侧降低;两侧上肢神经感觉传导速度及波幅均正常;(2)头颅CT检查:左侧基底节区软化灶(图1A);(3)颅脑DTI检查:左侧皮质脊髓束较右侧明显减少(图1B);(4)臂丛神经MRI检查:观察臂丛神经的走行及长度(图1C)。
1.3 手术方法 患者全身麻醉后,取仰卧位,电生理监测(包括三角肌、背阔肌、肱二头肌、肱三头肌、大小鱼际肌)协助神经定位及辨别。取患者健侧锁骨上横切口,约6 cm,逐层切开皮肤、皮下组织和颈阔肌;见外侧颈外静脉及其分支,可结扎或拉开颈外静脉;切开胸锁乳突肌后缘的脂肪垫,见位于深部水平走向的肩胛舌骨肌;结扎或拉开颈横动脉,暴露前斜角肌,保护走行于前斜角肌前方的膈神经;沿着膈神经头端寻找到颈5神经腹侧支,其在外侧与颈6神经合并构成上干,位于上干的尾侧略深部见由颈7神经构成的中干,中干后方为下干。用电生理监测再次确认上、中、下干,将颈7神经的前后支从主干向远端分离(图2A),注射利多卡因后近端切断颈7神经,逐层缝合切口。患者变换体位,改为俯卧位,三钉头架固定头部,以颈6、颈7棘突为中心做正中直切口,长约10 cm,切开皮肤、皮下组织和颈部韧带,用骨膜剥离器沿着颈椎棘突两侧进行骨膜下剥离;羊角撑开器辅助暴露颈6和颈7棘突、椎板以及上下关节突,用磨钻和骨撬打开上下关节突,并尽量保留完整上下关节突骨片。显露并分离健侧位于椎间孔内的颈7神经,使用直角钳将前期已切断的远端颈7神经通过椎弓根导管取出。继续用磨钻将颈6和颈7棘突间韧带和部分椎板打开,形成神经移位通道。同样打开患侧上下关节突,显露患侧颈7神经,利多卡因封闭后切断患侧颈7神经,显微镜下操作,无张力缝合两侧颈7神经,固定双侧上下关节突(图2B)。逐层缝合颈部肌肉及皮肤。手术总时长约4 h。术后颈托固定,腹带限制患者患肢外展。
1.4 手术效果 术后患者意识清楚,左上肢活动正常,右上肢腹带约束。术后观察随访2个月。右手手指肌张力较术前降低,左手拇指、中指及食指掌侧有轻度麻木感。患者术后2个月与术前功能评分比较:Fugl-Meyer评分的右上肢评分较术前稍升高;肌张力改良Ashworth等级评分:右侧屈腕肌、肩、拇屈/内收评分下降;平衡功能评分升高(表1)。
2 讨 论
《中国脑卒中防治报告2017》[6]指出:目前中国脑卒中防治的态势非常严峻;我国40岁以上人群现患和曾患脑卒中人数为1 242万,脑卒中患者年轻化趋势明显;患病后存活患者中的70%留有不同程度的残疾,给社会和家庭造成了严重的经济负担。同时,脑瘫也是中枢神经损伤后的主要后遗症。我国脑瘫患儿人数现有4 000 000~5 000 000,而且每年约新增3万左右脑瘫患儿,导致患儿肢体残疾率达到42%~45%[7-8]。这些瘫痪人群对家庭和社会都有着严重的负面影响。大多数患者或患儿虽经历长时间的康复治疗,但仍然会留有不同程度的肢体功能障碍。通常经常规康复手段治疗半年左右,患侧肢体功能即进入到康复平台期,即使后期继续康复锻炼也很难再有明显改善,其中上肢功能恢复尤其缓慢。
20世纪,由于交通事故的频发,臂丛神经根性撕脱伤发病率也逐年升高。上海复旦大学顾玉东等通过临床研究发现,健侧颈7神经切断后并不会影响肢体的运动功能,其可作为运动神经修复的动力神经源;于是在1986年首次应用健侧颈7神经移位术来治疗这一疾病。由于该手术的临床效果明显,无明显并发症,在国际上得到了临床外科医生的广泛认可[2-3]。徐文东等通过大量研究和临床观察发现:通过外周“左右神经的移位交换”手术可以诱发人体大脑发生运动和感觉功能的重塑[9]。但是运动和感觉中枢重塑模式存在一定的差别,运动中枢重塑以跨两侧大脑半球间的重塑为主;而感觉中枢重塑是以一侧半球内的重塑为主,具体是双侧上肢的感觉信号全部汇合至一侧大脑半球;但是运动中枢系统存在一种重要特殊功能,即在一侧大脑半球无法被被激活的情况下,另一侧大脑半球可以通过功能性的重塑实现中枢系统对双侧上肢肢体的控制[10-11]。因此提出假设,健侧颈7神经移位术将患肢与健侧的颈7神经根通过手术连接在一起,可以达到患肢同侧大脑运动皮层共同来支配双侧上肢肢体运动的目的[12]。
顾玉东、徐文东等[1,2,4]将这一假设付诸于临床实践,首次应用经椎体前入路健侧颈7神经移位术治疗中枢神经系统损伤后的上肢偏瘫;术后随访1年证实患者手术效果明显优于仅行常规康复治疗的效果。但该术式的主要缺点是:对健侧颈7神经的长度有一定要求,部分患者的神经长度不足,甚至需要取腓肠神经作为桥梁连接两侧颈7神经,且脊柱前入路在患者吞咽时可能出现上肢疼痛,以及手术时易损伤椎动脉、颈内动脉和食管造成大出血或食管瘘[13-15]。后来Guan等[16]报道,采用从颈椎后入路行健侧颈7神经移位术治疗1例59岁女性患者,证实这一手术入路安全可行,大大减少了以上并发症发生的风险。本研究同样采用颈椎后入路健侧颈7神经移位术治疗1例脑出血后上肢瘫痪患者,并对患者的手功能、肌张力、平衡功能均进行了具体而详细的评估。本例患者的术前Fugl-Meyer评分上肢评分19分,右手痉挛状态明显,术后痉挛状态明显减轻。术后2个月肌张力等级评分示,患侧屈腕肌、肩、拇屈/内收的肌张力都有不同程度的下降;而Fugl-Meyer评分上肢评分20分,较术前改善不明显;但平衡功能评分有一定程度的改善,考虑因上肢肌张力下降,对患者维持重心及平衡辅助功能有一定的帮助。
臂丛神经分为上中下三干,总共含有大约40 000~69 000 根神经纤维,而其中颈7神经纤维数大约占有纤维总数的20%左右[17-18];而由于颈7神经的运动功能在很大程度上与臂丛的上下干神经存有重叠,切断颈7神经通常只会导致同侧上肢短暂的无力和麻木,并不会导致后期肢体运动功能的障碍[19-22]。本例患者术后确实有健侧3根手指桡侧麻木、疼痛,经给予药物镇痛后疼痛明显缓解;在术后2个月时疼痛及麻木感已基本消失。
徐文东等[1]认为,健侧颈7神经移位术存有两个术后恢复窗口期。第一个窗口期在术后第1 d就开始出现,主要是近端颈7神经切断后可以降低患者患侧上肢的痉挛程度。因为颈7神经包含γ运动神经元的神经纤维,切断颈7神经将明显降低γ运动神经元的兴奋性,使肌肉痉挛状态得到明显改善。本例患者术后肌张力评分示患肢各肌肉及关节肌张力不同程度下降,手指通过外力打开后可以维持伸直状态。第二个窗口期是术后约10个月开始,通过功能MRI检查可以发现当患者主动伸展患肢时,同侧大脑(即健侧大脑)出现激活反应。有研究发现,神经吻合术后神经纤维再生的速度约为1 mm/d[16,23];因此,颈7神经移位术后上肢功能的恢复至少需要1年甚至更长的时间。本例患者术后2个月时的Fugl-Meyer评分改善并不明显,考虑为术后恢复时间尚短。
综上所述,本研究通过观察患者术后2个的临床表现显示,术后患侧上肢的痉挛状态明显改善,健侧肢体功能无明显异常,亦无并发症发生。故可以认为经后入路健侧颈7神经移位术对中枢神经系统损伤后上肢痉挛性瘫痪有一定的疗效和安全性。但是该手术的长期疗效还需要更多的临床病例观察和长时间的随访来确定。