全身麻醉或联合颈丛阻滞用于甲状腺手术术后镇痛效果的观察
侯瑞雪 尹 橙 王天龙
(首都医科大学宣武医院麻醉手术科,北京 100053)
绝大多数甲状腺手术患者术后可感受到轻微至中度切口疼痛,尤其在术后第1天内[1-2]。另外患者术后吞咽时喉咙的灼烧感及恶心呕吐均增加了患者的术后不适体验[3]。本研究拟通过对首都医科大学宣武医院行甲状腺手术的患者选择单纯全身麻醉(以下简称全麻)或全麻联合颈丛阻滞的不同麻醉方案,比较患者拔管时间、苏醒质量、术后疼痛视觉模拟(visual analogue scale,VAS)评分及恶心呕吐发生率的情况。
1 对象与方法
1.1 研究对象
选择2018年10月到2019年2月在首都医科大学宣武医院静吸复合全麻下择期行甲状腺手术(除外甲状腺功能亢进、巨大甲状腺肿、胸骨后甲状腺肿)的患者80例为研究对象。入选条件:年龄20~65岁,体质量指数(body mass index,BMI) 19~30 kg/cm2, 美国麻醉医师协会(American Society of Anesthesiologists,ASA)Ⅰ~Ⅱ 级,根据组间性别、年龄、体质量、手术时间等因素均衡的原则,分为芬太尼组(Ⅰa组)、舒芬太尼组(Ⅰb组)、芬太尼+颈丛阻滞组(Ⅱa组)、舒芬太尼+颈丛阻滞组(Ⅱb组),每组20例。所有患者均无镇痛药及皮质醇类药应用史,无药物过敏史,无心脑血管疾病史和其他合并疾病。本研究经首都医科大学宣武医院医学伦理委员会批准,获得所有患者同意并签署知情同意书。
1.2 麻醉方法
所有患者术前常规禁食8~12 h,无术前用药。入室常规心电监护,开放静脉通路。麻醉诱导咪达唑仑1 mg,Ⅰa组、Ⅱa组予芬太尼2~4 μg/kg,Ⅰb组、Ⅱb组予舒芬太尼0.2~0.4 μg/kg,丙泊酚1.5 mg/kg, 罗库溴铵0.6 mg/kg 顺序诱导,至肌肉松弛后行气管插管。插管成功后连接麻醉呼吸机,两组氧流量均设定为1 L/min, 呼吸参数VT 8 mL/kg,呼吸频率10~12次/min,呼吸比1∶1.5,术中维持PetCO235~45 mmHg(1 mmHg=0.133kPa)。 Ⅱa、Ⅱb组患者在插管成功后予0.375%(质量分数)丁哌卡因30 mL行双侧颈浅丛+病变侧颈深丛阻滞。切皮时Ⅰa组给予0.05 mg芬太尼,Ⅰb组给予5 μg舒芬太尼,术中均采用七氟醚吸入维持麻醉,根据心率和血压的波动来调节阿片类药物的用量和七氟醚吸入浓度,按需静脉注射罗库溴铵维持肌松,手术结束前20 min时Ⅰa组给予0.05 mg芬太尼,Ⅰb组给予5 μg舒芬太尼。对于一次插管不成功的不列入统计范围内。手术结束缝皮时停止七氟醚吸入,采用8 L/min 的高流量氧气来置换患者体内的吸入麻醉药,待患者自主呼吸恢复时给予新斯的明与阿托品2∶1的比例来拮抗残余肌松,直至患者潮气量大于5 mL/kg,呼吸频率12~16次/min,呼之睁眼时拔出气管导管。
1.3 观察指标
记录患者的身高、体质量、手术类型及麻醉时间(麻醉诱导到麻醉拔管时间)和手术时间(手术开始划皮到手术缝完最后一针);术中阿片类药物使用情况;术毕患者拔管时间(麻醉停药到拔管时间);围拔管期躁动发生例数;于拔管后2 h、6 h和24 h评定伤口疼痛程度(VAS量表评估)及恶心呕吐发生率;术后24 h随访患者是否发生术中知晓及围拔管期痛苦回忆。
1.4 统计学方法

2 结果
2.1 各组间临床资料比较
4组患者间的性别、年龄、体质量、手术时间比较,差异均无统计学意义(P>0.05),详见表1。
表1 各组一般临床资料


GroupNumber of caseGender(male/female)Age/a Weight/kgLength of surgery/minⅠa204/1636.23±12.9856.74±9.3768±3.21Ⅰb205/1537.52±11.7657.53±9.4263±5.18Ⅱa207/1337.49±11.6955.85±9.3965±6.41Ⅱb206/1435.69±11.7256.65±9.59 66±6.56F2.50*2.261.780.40P0.470.130.230.75
*χ2; Ⅰa: general anesthesia fentanyl; Ⅰb: general anesthesia sufentanil; Ⅱa: general anesthesia fentanyl+cervical plexus block; Ⅱb: general anesthesia sufentanil+cervical plexus block.
2.2 麻醉恢复指标、术后恶心呕吐发生情况及各时点VAS评分
4组患者拔管时间分别为(11.3±2.3)、(10.8±1.9)、(10.6±2.7)、(11.6±2.1) min,差异无统计学意义(P>0.05)。术后2、6 h VAS评分组间比较差异有统计学意义(P<0.05),两两比较显示,Ⅰb、Ⅱb组患者术后2、6 h VAS疼痛评分明显低于Ⅰa、Ⅱa组,术后24 h 4组间VAS评分差异无统计学意义(P>0.05),详见表2。苏醒期躁动例数及术后恶心呕吐(postoperative nausea and vomit, PONV)的发生率组间差异无统计学意义(P>0.05),详见表3。
表2 术后VAS评分
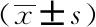

GroupNumber of casePOD-2 hPOD-6 h POD-24 hⅠa204.87±0.344.63±0.332.20±0.24Ⅰb202.80±0.33*2.73±0.30*1.63±0.19Ⅱa204.84±1.544.37±1.711.58±1.22Ⅱb202.73±1.54△2.35±1.68△1.54±1.19F 8.396.812.06P<0.01<0.010.18
Ⅰa: general anesthesia fentanyl; Ⅰb: general anesthesia sufentanil; Ⅱa: general anesthesia fentanyl+cervical plexus block; Ⅱb: general anesthesia sufentanil+cervical plexus block;*P<0.05vsⅠa;△P<0.05vsⅡa;VAS: visual analogue scale;POD: postoperative day.

表3 术后躁动及恶心呕吐发生情况
Ⅰa: general anesthesia fentanyl;Ⅰb: general anesthesia sufentanil; Ⅱa: general anesthesia fentanyl+cervical plexus block; Ⅱb: general anesthesia sufentanil+cervical plexus block;PONV: postoperative nausea and vomit.
2.3 术中4组患者阿片类药物使用情况
其中芬太尼组与芬太尼+颈丛组之间,舒芬太尼组与舒芬太尼+颈丛组之间比较,用量差异无统计学意义(P>0.05),详见表4。
3 讨论
随着现代麻醉学的发展,越来越多的麻醉药物和麻醉方案给麻醉医生提供了多种可能的选择。针对甲状腺手术,试图寻求一种较为合适的麻醉方法以提高患者就医过程的满意度。虽然甲状腺手术术后疼痛属中度疼痛[1-2],但术后吞咽、咳嗽及颈部活动仍给患者带来极大痛苦,是患者手术顾虑的原因之一,而且甲状腺手术的患者术后恶心呕吐的发生率极高[3-4]。据相关文献[4-5]报道,术后PONV的发生率高达63%~84%。因此麻醉科医生有责任为甲状腺手术的患者减轻术后疼痛以及恶心呕吐的发生率。
表4 术中阿片类药物使用情况


GroupNumber of caseFentanyl/mgSufentanil/μgⅠa200.26±0.05-Ⅰb200.24±0.05-Ⅱa20-22.75±3.43Ⅱb20-22.15±2.36P0.890.75
Ⅰa: general anesthesia fentanyl;Ⅰb: general anesthesia sufentanil; Ⅱa: general anesthesia fentanyl+cervical plexus block;Ⅱb: general anesthesia sufentanil+cervical plexus block.
研究[6-7]表明在甲状腺手术中行双侧颈浅丛+主要病变侧颈深丛阻滞可有效降低患者围术期疼痛,明显减少术中阿片类药物的用量,降低阿片类药物引起的恶心、呕吐、嗜睡、便秘等不良反应。但也有研究[8-9]显示颈丛阻滞加气管内全身麻醉, 并不能缩短拔管时间、减少麻醉药用量和术后不良反应的发生。本研究结果证实甲状腺手术全麻+颈丛阻滞较单纯全麻在术中镇痛药用量与术后镇痛方面并未有突出优势。考虑到芬太尼和舒芬太尼两种阿片类药物的镇痛效能不同,笔者根据全麻中所选阿片类药物的种类不同将每组患者又分为两组不同的亚组:即全麻芬太尼组、全麻舒芬太尼组、全麻芬太尼+颈丛组阻滞、全麻舒芬太尼+颈丛组阻滞4组,发现无论联合或不联合颈丛阻滞,舒芬太尼作为全麻镇痛组分相对芬太尼用于甲状腺手术全麻中时,可有效减轻该类手术患者术后2、6 h VAS评分,提高患者的舒适度。这可能与舒芬太尼本身的药理学效能有关。因为舒芬太尼作为μ阿片受体高选择性的激动剂,与芬太尼相比,它对μ1型受体有更高的选择性,静脉用药的效价比是芬太尼的5~10倍。舒芬太尼与血浆蛋白结合率为92.5%,高于芬太尼,其清除半衰期是2.5 h[10-11]。虽然其消除半衰期较芬太尼短,但由于与阿片受体的亲和力较芬太尼强,故不仅镇痛效力更大,而且作用持续时间更长。其在体内经肝脏代谢后的去甲舒芬太尼的药理活性效价约为舒芬太尼的10%[12]。因为甲状腺术后疼痛属中度疼痛,去甲舒芬太尼可能对中度疼痛仍有比较明显的镇痛作用。
甲状腺手术术后疼痛属中度疼痛,主要表现在术后4~6 h内吞咽、咳嗽时疼痛较为严重,而颈丛阻滞一般是在术前进行,在术后4~6 h,局麻药的血药浓度达不到镇痛效应的有效浓度,不能明显减轻患者的咳嗽吞咽痛,而且颈丛阻滞因其有创性操作可能造成膈神经、喉返神经的麻痹等相关合并症,在甲状腺手术中似乎并不可取。 另外,有研究[13]表明阿片类药物导致术后恶心呕吐的机制可能是通过δ受体刺激位于极后区的化学感受带导致恶心呕吐的发生。舒芬太尼对δ受体的亲和力比μ受体低100倍,可以看出舒芬太尼较芬太尼在预防PONV发生方面的优势。本研究中Ⅰb、Ⅱb组恶心呕吐发生率相对于Ⅰa组和Ⅱa组,差异无统计学意义。这可能与由于甲状腺术后PONV的发生不仅跟阿片类药物的使用有关,更重要的是与手术体位、麻醉药物的选择及患者术前有无晕动史、吸烟史等因素相关[14-15]。阿片类药物的使用可能只是加重患者术后恶心呕吐的因素之一。可见对于术后易发生恶心呕吐的高危人群行甲状腺手术时舒芬太尼较芬太尼的使用有其潜在优势。
综上所述, 全麻联合颈丛阻滞相对单纯全麻并未减少甲状腺手术患者术后疼痛评分,而选择舒芬太尼作为全麻镇痛组分相对芬太尼在镇痛方面存在一定优势。

