倒班工作睡眠障碍患者的注意网络功能研究
刘玉莲 贾竑晓 宋 楠 姚 昊 宁艳哲
(首都医科大学附属北京安定医院 国家精神心理疾病临床研究中心 精神疾病诊断与治疗北京市重点实验室,北京 100088)
随着现代工作生活节奏的加快,据相关统计[1],在欧洲和美国有15%~30%的成年工作者值过夜班,有19%的欧洲工作者长期值夜班。有研究[2]显示,最常出现睡眠紊乱的班次是夜班。因此长期值夜班人群最容易患倒班工作睡眠障碍。长期值夜班与人体正常的睡眠节律相悖,不仅会增加糖尿病、肿瘤等多种疾病的患病风险,同时也会导致注意力在内的多种认知功能下降[3]。Posner等[4]提出人脑内有3个注意子网络:警觉网络、定向网络和执行控制网络。针对原发性失眠症患者的研究[5]显示,3个注意子网络效率与规律睡眠者差异无统计学意义,平均反应时间显著延长。但目前尚无研究证实倒班工作睡眠障碍患者是3个子网络全部受损还是部分受损。
Fan等[6]设计的注意网络测试(attention network test, ANT)成为研究注意的代表神经心理范式,能够较全面地评估注意网络的警觉、定向和执行控制功能,已经被广泛应用于焦虑症、帕金森病、强迫症的注意网络研究[7-8]。住院病房的护士大部分都有多年规律值夜班的工作经历,由于护士工作规律且干扰因素较少,近年来国内外学者开展了一系列以倒班工作睡眠障碍的护士为研究对象的研究。因此本研究从长期值夜班护士中选取了倒班工作睡眠障碍患者进行注意网络评估,阐明其注意力下降的神经机制。
1 对象与方法
1.1 研究对象
自2019年1月至2019年11月选择首都医科大学附属北京安定医院30例倒班工作睡眠障碍的女性护士为倒班工作睡眠障碍组。入组标准:符合2005年美国睡眠障碍协会制定的《睡眠障碍国际分类(第2版)》中对倒班睡眠障碍的诊断标准[9];年龄18~35周岁,右利手,受教育年限10 年以上;连续规律值夜班超过12个月;近一年无明显的压力刺激、创伤刺激及其他应激状态出现,无长期喝咖啡、吸烟、饮酒史;无心、肝、肾、血液等系统疾病病史,无偏头痛、痛经等慢性疼痛性疾病;无焦虑、抑郁、幽闭恐惧症等相关精神类疾病。排除标准:虽规律值夜班超过1年但不符合倒班睡眠障碍的诊断标准。同时按照年龄、性别、受教育年限组间匹配的原则,选择正常规律睡眠的26例女性健康者为对照组。
1.2 方法
1.2.1 注意网络测试
采用 Fan等[6]设计的注意网络测验,对被试进行警觉、定向和执行控制 3个网络功能评估。应用 E-prime实验软件编程,17寸台式电脑(距离电脑注视点60 cm)完成实验。电脑屏幕呈现刺激,包括中心注视点、提示及靶刺激。具体过程如下:首先,屏幕中心呈现一个注视点;其次,提示信号呈现;第三步提示信号消失,注视点再次呈现;第四步,要求反应的靶刺激呈现,受试对象按键反应后靶子立即消失,下一轮实验开始。整个测试包括 336轮试验, 其中练习 24次和正式试验 312轮, 耗时约 30 min。
1.2.2 测试数据处理
靶刺激的反应总错误率超过20%的实验模块不计入分析,每次错误反应和反应时超过1 500 ms或少于200 ms的数据删除。警觉网络效率=无提示条件反应时-双重提示条件反应时;定向网络效率=中心提示条件反应时-空间提示条件反应时;执行控制网络效率=方向不一致的靶刺激条件反应时-方向一致的靶刺激条件反应时。因为在方向不一致靶刺激条件下,被试的反应时较靶刺激一致时延长,上述计算的数值越大提示执行控制网络效率越低。
1.2.3 睡眠质量评价
本研究采用匹兹堡睡眠质量指数(Pittsburgh Sleep Quality Index, PSQI) 对倒班工作睡眠障碍患者的睡眠质量进行评价。
1.3 统计学方法
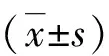
2 结果
2.1 组间人口学资料比较
倒班工作睡眠障碍组患者年龄 22~35岁,平均年龄(28.33±2.60)岁;受教育年限15~18年,中位受教育年限16(2.25) 年;PSQI总分(9.60±3.83)分。健康对照组受试者,年龄 23~35岁,平均年龄(27.19±2.47岁); 受教育年限 14~19年,中位受教育年限16(3.00) 年。两组间年龄(t=1.68,P=0.10) 及受教育年限(z=-0.18,P=0.86)差异均无统计学意义(P>0.05)。
2.2 两组的注意网络测验指标比较
与对照组相比, 倒班工作睡眠障碍组的警觉网络效率值明显降低(t=-4.81,P<0.01), 表明倒班工作睡眠障碍组的警觉网络受到损害。倒班工作睡眠障碍组的执行控制网络效率值明显增加(z=-2.64,P<0.01), 说明他们完成冲突任务的时间延长, 执行控制功能异常。两组的定向网络效率、平均反应时间和正确率差异均无统计学意义(P>0.05),详见表1。

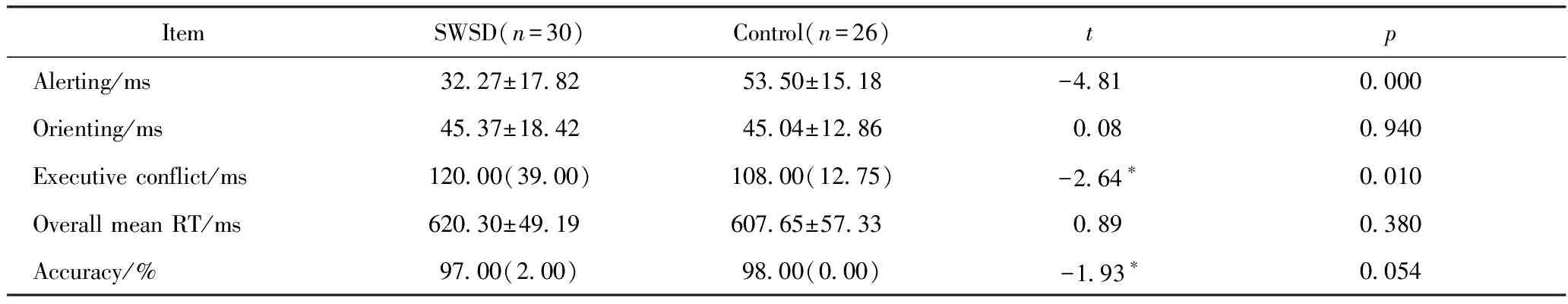
ItemSWSD(n=30)Control(n=26)tpAlerting/ms32.27±17.8253.50±15.18-4.810.000Orienting/ms45.37±18.4245.04±12.860.080.940Executive conflict/ms120.00(39.00)108.00(12.75)-2.64∗0.010Overall mean RT/ms620.30±49.19607.65±57.330.890.380Accuracy/%97.00(2.00)98.00(0.00) -1.93∗0.054
*zvalue,results from two-sample non-parametric test;SWSD:shift work sleep disorder;RT:reaction time.
2.3 倒班工作睡眠障碍患者ANT指标与PSQI总分的相关性
对倒班工作睡眠障碍患者ANT 各指标与PSQI总分相关性分析结果显示, PSQI总分与执行控制网络效率值成正比(r=0.58,P=0.001),与其他ANT指标无相关性(P>0.05)。
3 讨论
注意力是认知功能的重要组成部分。国外学者对以长期值夜班护士为代表的倒班工作睡眠障碍患者的注意等认知功能损害做了大量的研究[3,10]。国内学者[11]也开展了一些相关研究, 如倒班医护人员记忆功能有所下降,但目前尚无倒班工作睡眠障碍患者的注意网络功能的相关研究。本研究的主要结果为倒班工作睡眠障碍护士在警觉网络效率和执行控制网络效率上都显著低于健康对照组。
警觉网络主要用于维持灵敏状态,从而接受信息传入,与额叶功能有关。本研究显示,倒班工作睡眠障碍护士的警觉网络效率较对照组显著下降,提示其警觉功能受损。一项关于医护人员慢性疲劳综合征注意网络的研究[12]证实,该类患者警觉功能显著受损。据相关调查研究[10]显示,长期值夜班护士的精神状态和睡眠质量明显差于普通人群,疲劳程度明显高于普通人群。同样正常人在疲劳状态下失匹配负波的波幅显著减小,表明人在疲劳时警觉功能下降[13]。这提示长期的疲劳可能是导致倒班工作睡眠障碍护士警觉网络效率下降的主要原因。
执行控制网络主要负责计划、推理、决策、记忆等多项高级认知任务加工过程。本研究的结果表明,倒班工作睡眠障碍护士的执行控制网络效率较健康对照组显著下降,提示其解决冲突的反应时间延长、执行控制能力下降。国外一项长期值夜班对认知功能影响的纵向研究[3]显示,在患者纳入后第5年、第10年进行认知功能评价,患者出现执行控制在内的多种认知功能下降。执行功能损害可能也是长期值夜班护士在工作中常感到能力下降的原因之一。此外,本研究结果还显示,执行控制网络效率与PSQI总分成正比,这提示睡眠质量直接影响执行控制功能。近年来研究[14]表明,前额叶是执行控制功能的核心脑区。既往神经影像研究[15-16]也提示,原发性失眠患者的前额叶的结构和功能连接都发生特异性改变。结合本研究结果, 笔者推测倒班工作睡眠障碍患者的执行控制网络损害可能与前额叶的功能异常有关。
本研究中,倒班工作睡眠障碍患者的定向注意网络效率、平均反应时间和正确率与正常对照组间差异无统计学意义。定向网络功能主要是指从输入感觉信息中选择信息的过程。定向功能正常说明倒班工作睡眠障碍患者可以从位置线索中获益,表明其顶叶视空间功能相对保留。睡眠剥夺作为另外一种睡眠障碍,相关研究[17-18]显示,睡眠剥夺后较睡眠剥夺前定向网络效率、正确率下降,平均反应时延长,而警觉网络效率和执行控制网络效率无显著变化。这表明与急性睡眠剥夺相比,倒班工作睡眠障碍注意功能受损的机制不同,提示在今后干预不同类型的睡眠障碍时采取不同的治疗方案。
此外,本次研究也存在一些不足:如本次试验受试者均为女性护士,结果尚无法外推到男性护士。不过这也在一定程度上剔除了性别这个混杂因素,且有研究[19]表明,在对轮班工作的容忍度上存在着性别差异。今后可以针对男性护士开展研究以比较在性别上的差异。

