分子诊断技术的临床应用进展
刘婉彤,童梅,林福玉,高向东,刘金毅
1.中国药科大学 生命科学与技术学院,江苏 南京 210009;2.北京三元基因药业股份有限公司,北京市长效干扰素工程技术研究中心,北京 102600
1 分子诊断技术
依据患者的遗传学数据等信息的个体化治疗,可以提高患者的依从性,增强药物疗效,减少治疗成本。分子诊断技术是用分子生物学方法针对人体及各种病原体的遗传物质的表达及结构进行检测,从而达到预测及诊断疾病的目的[1],为个体化医疗提供数据支持。20世纪60年代,液相分子杂交法的建立意味着分子诊断时代的开启。近年来分子诊断技术发展迅速,可大致分为以下4类技术。
1.1 基于核酸分子杂交技术的分子诊断技术
核酸分子杂交技术是指不同来源的2条核酸单链,在一定条件下以碱基互补配对的原则特异性形成双链,包括Southern印迹杂交、Northern印迹杂交、原位杂交、荧光原位杂交(fluorescencein situhybridization,FISH)等技术。其中FISH是应用有荧光标记的探针与靶片段形成杂交体,通过荧光检测体系获得待测DNA的相关数据,具备特异性强、检测速度快的特点,在产前诊断领域应用广泛。美国医学遗传学学会于1993年发布了应用FISH进行产前诊断的相关说明[2],FISH技术在我国也应用于临床多年。FISH技术在产前诊断领域作为核型分析技术的补充已成为专家共识[3]。
1.2 基于PCR技术的分子诊断技术
20世纪80年代,Mullis发明了聚合酶链式反应(PCR),即体外扩增目的核酸片段的技术。核酸扩增技术目前在临床中应用广泛,至今已经发展出多种PCR技术,包括荧光实时定量PCR(quantitativereal-timePCR,qPCR)、数 字 PCR(digital PCR,dPCR)等。qPCR技术由于操作过程在封闭体系中进行,降低了污染概率,并且可以通过对荧光信号监测从而进行定量检测,因此临床应用最为广泛,已成为PCR中的主导技术[4]。dPCR也称为单分子PCR,其原理是将单个核酸分子放在独立的反应单元中进行PCR扩增后,检测反应室终点荧光并进行分子计数统计实现定量分析。由于具备高灵敏度、高精确度的特点,不易被PCR反应抑制剂干扰,无需标准品可实现真正意义的绝对定量,而成为研究热点[5]。
1.3 基于基因芯片技术的分子诊断技术
基因芯片技术的原理是将大量已知序列的核酸探针固定在基片表面,再将其与靶核苷酸杂交,通过对探针的检测获得待测样品的序列信息。依据探针的种类可将基因芯片分成2类,即cDNA微阵列芯片和寡核苷酸微阵列芯片[6]。前者的探针是细胞中特定的mRNA逆转录成的相应的cDNA,而后者的探针为原位合成的寡核苷酸片段。由于基因芯片技术具有自动化程度高、操作简单、通量高等特点,在基因分型、基因表达、单核苷酸多态性检测等方面均有广泛应用。
1.4 基于基因测序技术的分子诊断技术
基因测序技术始于1977年由Sanger发明的DNA双脱氧链末端终止测序法,由于它的准确率极高,因而被认为是基因测序的“金标准”,但也同时因成本高、通量低而限制了其在临床方面的应用。进入21世纪后,基因测序技术快速发展,第二代及第三代测序技术相继发明。第二代测序技术也称高通量测序(high-throughput sequencing,HTS)技术,相对于一代测序,它可以实现大规模平行测序,基本原理是将基因组分割成短片段,对短片段测序再进行拼接,具备检测用时短、灵敏度高、通量高、经济等诸多优势,极大地推动了分子诊断在临床检测方面的应用,也推进了基因组学的发展。HTS技术是目前临床应用最广的测序技术。第三代测序技术主要是以单分子测序及纳米孔测序为代表,如Oxford Nanopore公司开发的MinION纳米孔测序技术,PacBio公司开发的SMRT测序技术等[7]。它无须核酸扩增,读长明显优于HTS技术,可在基因组水平辅助个体化医疗,是未来发展的主要技术方向。
分子诊断方法在临床各领域的广泛应用,为疾病的预防、诊断、治疗等提供了科学有效的检测数据,其技术的革新同时大大推动了精准医疗的发展。
2 分子诊断技术的临床应用
分子诊断技术在临床上主要用于肿瘤、感染性疾病、遗传性疾病等疾病的预防、诊断、治疗方面,如表1所示。
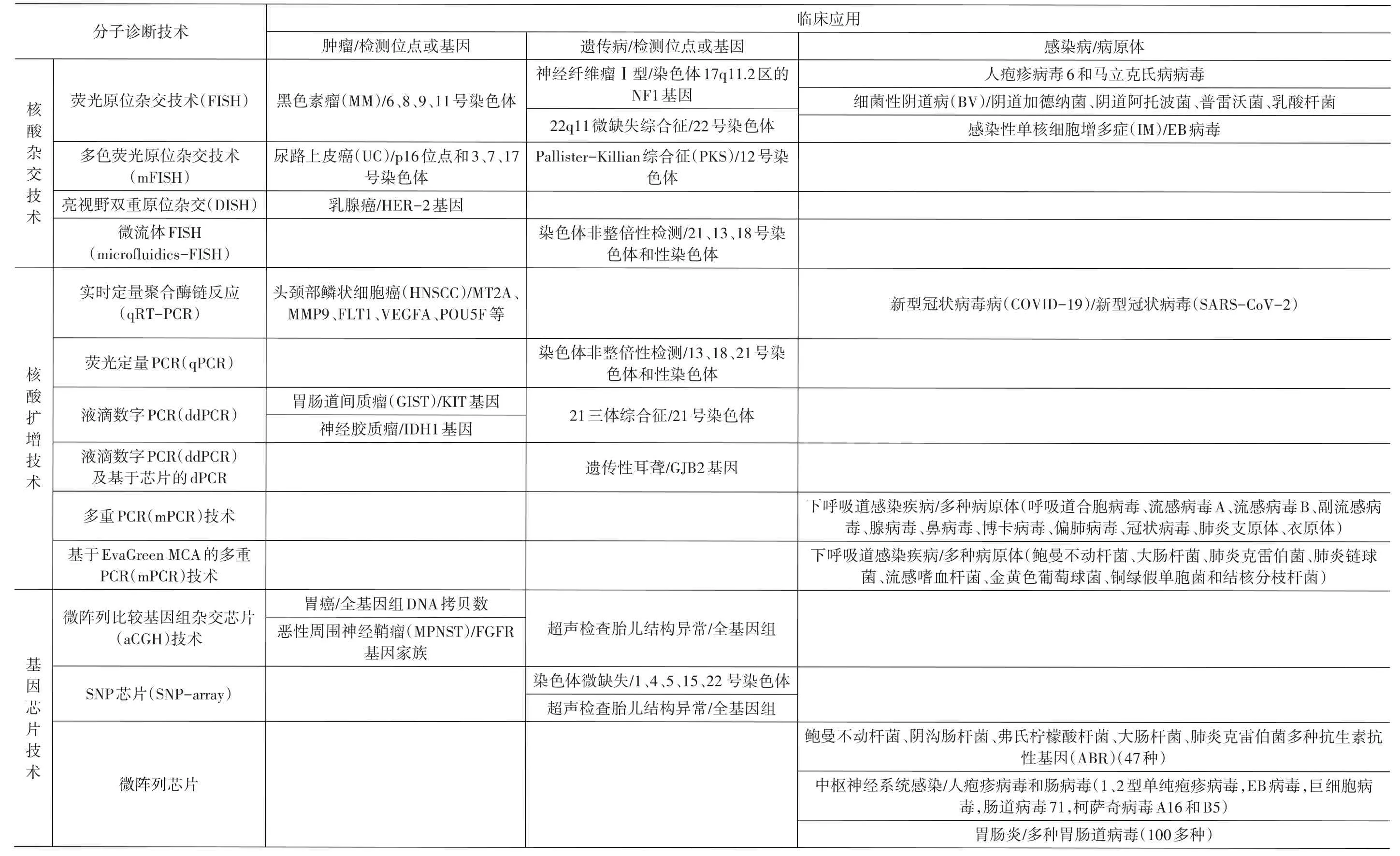
表1 分子诊断技术的临床应用

表1 分子诊断技术的临床应用(续)
2.1 分子诊断技术在肿瘤中的临床应用
肿瘤的发生是基因与环境共同作用的结果,恶性肿瘤的个体化与精准医疗意义重大,分子诊断技术不仅有助于癌症的预防与早期诊断,更在癌症分子分型、预测预后、治疗方案筛选等方面起作用。
FISH技术用于检测染色体数目及结构的改变,而染色体的状态与肿瘤的发展密切相关。应用FISH技术对特定染色体进行检测可以预估癌症的预后,Mian等[8]对81位尿路上皮癌(UC)患者长期随访,使用多色荧光原位杂交(multicolor-FISH,mFISH)技术对患者的9p21(p16)位点及3、7和17号染色体进行检测,筛选膀胱癌复发高风险人群并预估疾病发展。FISH技术也应用于肿瘤诊断过程中。由于恶性黑色素瘤(MM)与痣的外观相似,因而难以诊断,Uguen等[9]使用FISH和p16-Ki67-HMB45联合免疫组化的方法建立了黑素细胞性肿瘤分类的辅助诊断方法。乳腺癌居于我国女性癌症发病率首位,而HER-2基因对乳腺癌的治疗及预后有重要价值,FISH技术一直被视为检测HER-2扩增的金标准,但近年来也不断有新的核酸杂交方法应用于HER-2基因的检测中。Edelweiss等分别使用FISH技术、亮视野双重原位杂交(bright-field dual in situ hybridization,DISH)及免疫组织化学(immunohistochemistry,IHC)方法对复发性及转移性乳腺组织细胞块的HER-2基因状态进行检测,3种方法检测结果一致,但DISH可以同时对肿瘤组织形态及基因拷贝数进行评估,DISH与IHC联用代替FISH进行检测,结果更可靠,并且克服了FISH检测的繁琐、切片不能长时间保存等缺点[10]。
核酸扩增技术,尤其是荧光定量PCR技术以其独有优势在肿瘤治疗中应用广泛。头颈部鳞状细胞癌(HNSCC)是常见的癌症之一,多项研究表明人乳头瘤病毒(HPV)感染是其致病因素之一。Polanska等[11]收集了74例原发性HNSCC组织样本,应用实时定量聚合酶链反应(qRT-PCR)对15种HNSCC相关分子标志物进行分析,同时应用PCR技术对HPV进行检测,研究证实HPV阴性与HPV阳性的HNSCC患者中常见生物标记物MT2A、MMP9、FLT1、VEGFA和POU5F的表达有一定差异,这对预估HNSCC患者的疾病发展及生存率有重要意义。
肿瘤的液体活检由于具备方便、快捷、非侵入性等优势,利于动态监测恶性肿瘤的发生发展。通常用于检测和分析的生物标志物有循环肿瘤 DNA(circulatingtumor DNA,ctDNA)、microRNA(miRNA)、循环肿瘤细胞(circulating tumor cells,CTCs)等。通过 ctDNA 及 CTCs进行基因突变的检测已广泛用于临床,但由于这些分子标志物含量普遍较低,因而要求检测方法具备更高的灵敏度。dPCR检测灵敏度可达0.0001%~0.001%[12],在肿瘤液体活检领域有广阔的应用前景。Boonstra等[13]建立了一种应用液滴数字PCR(ddPCR)分别检测胃肠道间质瘤(GIST)患者肿瘤组织及ctDNA的KIT外显子11、9突变的方法,尤其是基于ctDNA的检测方法的建立,对GIST早期治疗及疾病监测更有意义。Hirano等[14]也建立了在源自脑脊液的ctDNA中检测IDH1基因突变的ddPCR方法,从而确定神经胶质瘤的分类。
基因芯片可以高通量获取基因表达谱,在肿瘤的临床治疗中用于研究分子机制及生物标记物以辅助个体化治疗。应用微阵列比较基因组杂交芯片(array-compare genomic hybridization,aCGH)技术检测基因拷贝数变化(copy number variation,CNV),可以探寻癌症发生发展中的相关分子机制。Seabra等应用aCGH技术获取了22位肠型胃腺癌患者的全基因组DNA拷贝数,分析CNV对癌症发展的影响,旨在找到关键基因,为胃癌治疗寻找潜在靶点[15]。Jin等也应用aCGH技术研究与朝鲜族胃癌发病相关的CNV,发现7p22.1、13q34和17p13.3的CNV可能是朝鲜族胃癌患者独有的[16]。aCGH技术还可以和其他分子诊断技术联合使用预估肿瘤的预后。恶性周围神经鞘瘤(MPNST)是罕见且预后极差的软组织肉瘤,Zhou等综合应用aCGH、FISH、IHC技术对成纤维细胞生长因子受体(FGFR)家族的FGFR1~4基因及蛋白表达进行检测,发现不同的FGFR对MPNST的预后影响不尽相同,有利于今后开发治疗MPNST的靶向药物[17]。
特定基因的突变会增加肿瘤发生的几率,通过基因测序技术对癌症高风险人群进行基因检测,可以及早采取措施干预疾病的发生或减缓疾病进程。BRCA1/2基因突变的女性罹患卵巢癌、输卵管癌、腹膜癌和乳腺癌的风险大大增加,一项研究招募了来自43个多国中心的8000余名女性,应用DNA直接测序技术对样本进行基因测序,筛选出5783名BRCA1或BRCA2突变的女性进行前瞻性研究,发现预防性卵巢切除术确实可以使BRCA1或BRCA2携带者的癌症发生率及死亡率大幅度降低[18]。
与此同时,由于HTS技术高灵敏度的特性,在肿瘤液体活检中也应用广泛。肺癌是我国男性中发病率最高的癌症,其中主要的发病类型为非小细胞肺癌(NSCLC),而在NSCLC靶向治疗中,基因突变的检测必不可少。Dono等收集了42例患者血浆样本,用HTS技术对血浆ctDNA中EGFR基因20外显子T790M的突变进行检测,以评估已经对第一、二代EGFR-TKI治疗产生耐药性的患者能否继续接受第三代EGFR-TKI药物奥西替尼的治疗,该研究发现由于HTS极高的灵敏度及检出率,使得液体活检更有效地代替了组织检测,提高了患者依从性[19]。胰腺导管腺癌(PDAC)是一种预后较差的肿瘤,KRAS基因突变与其预后密切相关,有研究用下一代测序技术针对17名PDAC患者ctDNA中的KRAS基因进行分析,证实了KRAS突变与PDAC不良预后的相关性,测序技术对ctDNA的分析使得对肿瘤疾病的有效动态监测成为现实,可以更好地预测患者疾病进展情况[20]。
此外,新一代测序技术也应用于肿瘤治疗中。Krieg等应用高维单细胞大规模流式细胞仪进行单细胞RNA测序(RNA-seq),以预测抗PD-1免疫疗法对黑色素瘤的治疗效果。获取黑色素瘤患者外周血单核细胞,对免疫细胞亚群进行研究,发现治疗前CD14+CD16-HLA-DRhi单核细胞是抗PD-1免疫治疗效果的预测指标[21]。
2.2 分子诊断技术在遗传病中的临床应用
《中国出生缺陷预防报告》的数据显示,我国每年约有100万新生儿患有出生缺陷,而遗传是造成先天缺陷的因素之一。遗传病是因遗传物质发生改变或致病基因控制导致的疾病,一般分为染色体综合征、单基因遗传病及多基因遗传病。近年来,分子诊断技术在遗传病诊断、新生儿筛查等领域发挥着重要作用。
染色体综合征主要是由于染色体的数目和结构异常而导致,常常涉及多个器官组织的功能异常,甚至直接发展成死胎。以往产前染色体病诊断手段主要以羊水的核型分析为主,分辨率低,检测周期长,且成功率并不高。相比之下,FISH技术能同时检测多条染色体,用时短,在产前诊断中得到了广泛应用。FISH技术常与其他诊断技术联合使用以提高检测灵敏度及准确性。在林少宾等的研究中,联用FISH技术、单核苷酸多态性芯片(SNP-array)技术与G显带核型分析,探究胎儿神经纤维瘤Ⅰ型(NF1)的基因型与疾病之间的关联,发现胎儿染色体17q11.2区域存在缺失是NF1发生的原因,研究还对患儿父母的外周血进行了FISH检测,确定胎儿所携带的基因缺失是新突变[22]。蔡美英等将BACs-on-Beads技术与FISH技术联用,作为一种新的检测22q11微缺失的方法[23]。
除了传统的FISH技术外,新型技术也在逐步应用于临床。mFISH是一种通过使用多种不同的配体或荧光色体进行DNA特定标记的技术。Murakami等应用mFISH方法针对Pallister-Killian综合征(PKS)进行了产前诊断。PKS是由于组织特异性嵌合等臂12p染色体所导致的遗传病,研究者通过羊膜穿刺法获取脐带淋巴细胞标本,用mFISH进行染色体分析并诊断[24]。Pietrzyk等采用微流体FISH(microfluidics-FISH)技术进行染色体非整倍性检测,与传统FISH相比,这种方法检测快速,更加高效[25]。
在产前诊断中,PCR技术因能对靶片段指数扩增并呈高度特异性杂交,应用最为广泛。染色体多态性位点的短串联重复序列(short tandem repeats,STR)作为遗传标记,经PCR扩增获得DNA二维图谱,根据图谱上正常人与患者峰值的差异可以进行诊断。迄今已有大量研究采用STR与荧光定量聚合酶链反应(QFPCR)联用的方法进行胎儿非整倍体的产前诊断。秦胜芳等收集6066份羊水,通过对 13、18、21、X和Y染色体上的STR进行QFPCR检测,检出135例染色体数目异常,与核型分析结果一致[26]。Kozaric等比较了QFPCR与核型分析的优势,发现在针对常见染色体非整倍性的检测中,QFPCR方法更加快速且可靠,但在其他染色体异常的检测中,2种诊断手段应结合使用[27]。
传统的侵入性诊断有母系污染的可能,对于诊断有一定影响,此外也有造成流产的风险。为了解决这些问题,无创产前筛查(non-invasive prenatal testing,NIPT)得到迅速发展,ddPCR因其高敏感度在NIPT领域应用广泛。一项针对21三体综合征的前瞻性研究中,对213名孕妇同时进行侵入性诊断及NIPT,在DNA含量低至5%时,ddPCR仍能准确检测出异常,成功开发了一种基于ddPCR的NIPT手段[28]。Chang等利用ddPCR及基于芯片的dPCR技术开发了一种诊断单基因疾病的NIPT方法,该方法通过母体外周血中的游离DNA(circulating cell free DNA,cfDNA)即可预测胎儿基因型[29]。
多重连接依赖探针扩增(multiples ligationdependent probe amplification,MLPA)是一种高灵敏的相对定量技术,通过探针和靶DNA的杂交,扩增产物经毛细管电泳分析,主要用于检测基因片段的缺失和重复或检测染色体数目。它具备信息量大、操作简便、重复性好的优点。高通量连接探针扩增技术(HLPA)是MLPA技术的改良,Xu等应用HLPA对1182名孕妇进行了唐氏综合征的筛查,开发了一种成本低、效率高的非整倍性检测新方法[30]。
基因芯片作为一种新兴技术,正逐步取代核型分析在产前诊断的地位。aCGH技术能在全基因组水平快速检出染色体CNV,同时检测出变异来源。Chong等应用aCGH技术对1000余例超声检查异常的胎儿进行产前诊断,由于aCGH芯片技术的高分辨率,其与超声检查联合应用将提高检测的准确性[31]。SNP-array技术主要用于SNP位点的基因分型及全基因组关联分析,与aCGH相比,SNP-array的分辨率更高。Schwartz等应用SNP芯片技术对349份母体cfDNA进行检测,以筛查1p、4p、5p、15q及22q的微缺失,研究结果表明SNP-array技术可以为产前诊断及时提供有效信息,提高检测效率[32]。郭依琳等同样通过SNP-array对904例超声检测异常的胎儿进行了检测,SNP-array对于染色体异常的检出率远高于传统的核型分析,的确有着更高的分辨率和准确率[33]。
高通量测序技术可一次性对几十万到几百万的DNA分子进行序列测定,是当前最热门的技术之一。对于染色体非整倍体疾病的检测,可以通过HTS对母体cfDNA进行测序,利用生物信息工具分析外周血中不同染色体的差异,从而对胎儿染色体出现的非整倍体变化进行精准识别。Bianchi等应用HTS进行了大规模平行测序,对美国21个中心的1914名妊娠女性血液样本进行三体21和18的检测,与传统筛查方法相比,HTS技术假阳性率降低显著,准确率高[34]。
染色体微缺失微重复综合征是由于染色体片段的部分缺失或重复所致,如猫叫综合征、Di-George综合征等。此类疾病以往常用基因芯片技术进行检测,而HTS可以一次分析23对染色体的染色体非整倍体以及CNV,为该类疾病提供了新的诊断方法。Desheng等[35]分别用SNP-array以及大规模平行CNV测序评估患者样品中的CNV,结果表明对于致病性的CNV,两者都能准确检出,而在一些未知CNV的检测上,HTS的检出率要比SNP-array高。
单基因遗传病的临床症状表现多样,治疗率并不高,最有效的方法还是通过产前诊断及时检测从而避免。HTS基于大规模测序和数据分析,有效解决了单基因遗传病突变率高、常规分析的片段要求严格及全基因分析工作量大等问题。谭梅等应用HTS技术对206名新生儿进行地中海贫血的致病基因检测,HTS不仅可以有效检测地中海贫血的基因类型,而且可以寻找新的基因突变,对地中海贫血进行早期诊断[36]。Wei等使用HTS检测Hermansky-Pudlak(HPS)综合征,这是一种常染色体隐性遗传病,可导致出血时间延长、白化病、溶酶体胶质样沉积等病状。Wei筛选了100例色素沉着不足的基因,在10例HPS病例中确定了14种新突变,证明了基于HTS的HPS诊断的可行性和实用性[37]。
2.3 分子诊断技术在感染疾病中的临床应用
感染性疾病是因人体感染细菌、病毒、真菌等病原微生物而引起的疾病。WHO统计显示,每年有1700万人死于感染性疾病。传统的病原诊断耗时长、精准性低,而分子诊断更加快速、准确,使得疾病能得到及早治疗、控制病毒蔓延,是病原体检查的主要发展趋势。
在感染性疾病的诊断中,FISH技术通过特异性探针对病原体快速诊断并鉴定,在检测病毒基因组在被感染细胞中的位置及病理切片中的微生物等方面都有所应用。Kaufer介绍了一种用FISH检测疱疹病毒基因组的方法。一些疱疹病毒如人类疱疹病毒6(HHV-6)和马立克病病毒(MDV),已被证明可以将其遗传物质整合到宿主染色体中,Kaufer应用FISH技术可以在MDV感染细胞的中期染色体中检测到整合的疱疹病毒基因组,从而对病毒感染过程进行可视化分析[38]。吕治等对33例细菌性阴道病(BV)患者和28例正常对照组分别进行FISH检测和革兰染色检测,FISH评分诊断方法在敏感度、特异度、阳性预测值、阴性预测值等方面均优于革兰染色评分诊断方法[39]。FISH技术在监测感染性单核细胞增多症(IM)患者EB病毒(EBV)载量方面具有优势。Cao等针对EBV进行检测,比较了分子诊断方法(FISH和EBV实时PCR)与血清学检测,结果表明分子诊断方法的灵敏度更高,且FISH方法与PCR检测相比,能反映患者体内循环的绝对病毒负荷,更适于EBV拷贝数的检测[40]。
PCR技术既可以检测疾病中的毒力因子、致病因子或变异因子,也可以测定病原体的DNA和RNA,在检测出病因的同时,还可以对病原体进行基因分型和耐药性检测,因此应用广泛。常规PCR检测的病原单一,对于临床上各种混合感染的检测较为困难。而多重PCR(mPCR)技术可以解决这一问题。张海邻等利用mPCR技术对儿童下呼吸道感染的病原体进行快速检测,这对于后期的指导用药有很高的临床价值[41]。Hu等则建立了一种基于EvaGreen MCA的mPCR技术,这是一种用于检测呼吸道细菌病原体的高灵敏、高通量和低成本的特异性方法[42]。
基因芯片具备高度集成核酸探针的特性,可以高通量检测病原体。Martínez等应用DNA芯片检测了胃肠道病毒,研究者针对已经报道的胃肠炎有关或在胃肠道中发现的所有病毒制备了微阵列芯片,并对76例胃肠炎儿童临床样本进行检测,检测率达92%,同时检测出了共感染。与RTPCR分析相比,微阵列的另一个优势是能够识别罕见病毒[43]。Liu等开发了一种应用基因芯片技术,检测与中枢神经系统感染相关的人疱疹病毒和肠病毒。作者以人疱疹病毒的DNA聚合酶基因和肠病毒的5'-UTR为靶基因设计引物和探针,在临床样本检测中,微阵列对所有病毒的检测特异性都在96%以上,灵敏度稍有偏差[44]。此外,基因芯片在检测抗生素抗性(ABR)基因中也有应用。Wolff开发了一种基于微阵列检测ABR的方法,研究者基于末端脱氧核苷酸转移酶(TDT)反应设计了微阵列芯片,结果表明此方法与商业化检测相比,特异性与灵敏度没有显著差异,但成本显著降低[45]。
高通量测序因其准确性高、周期短、通量大,而作为发现病原体的有力工具被广泛使用。可以应用高通量测序对耐药基因进行分析。丁月平等应用全基因组测序技术(WGS)对碳青霉烯类耐药肺炎克雷伯菌(CRKP)进行测序及耐药基因筛选,共发现48种耐药基因,这为CRKP的治疗与防控提供了科学依据[46]。
2020年肆虐的新型冠状病毒病(COVID-19)将感染性疾病推到了大众视野面前,在COVID-19的检测中,广泛应用了HTS技术。张永振与Holmes教授应用HTS对一名新冠肺炎患者的支气管肺泡灌洗液样品进行检测,首次获得了新型冠状病毒(SARS-CoV-2)完整基因组并上传到GenBank(MN908947),这对COVID-19的防治和研究意义重大[47]。Kim等收集了韩国的COVID-19患者的鼻咽样本,分离病毒后接种到Vero细胞中,提取病毒RNA合成cDNA,构建NGS文库,分析结果表明该病毒序列与先前报道的SARSCoV-2序列包含在同一簇中,并且与SARS-CoV-2序列有高度同源性(>99.5%)[48]。宏基因组学下一代测序(mNGS)方法能快速鉴定病原体,是信息时代病毒诊断的趋势,针对从不同患者来源获取的样本进行测序,还可以追溯SARS-CoV-2的起源并对病毒变异进行研究。Chen等[49]通过mNGS技术对COVID-19进行了鉴定,研究者对2名患者进行常规呼吸道病原体检测,结果均为阴性,应用SARS-CoV特异性RT-PCR分析,仅有一组产生了阳性结果,应用mNGS技术进行测序后比对才确认该病毒并不是SARS-CoV,而是一种新型冠状病毒即SARS-CoV-2,并且2名患者的检测样本中共有基因组序列是相同的,说明他们感染的是同一种病毒。
此外,也有大量RT-PCR试剂盒被开发用于COVID-19检测。武汉大学中南医院强烈推荐应用RT-PCR法检测SARS-CoV-2基因组作为呼吸道病原学检测的方法[50]。香港大学和大兴疾病预防控制中心设计了2个靶向COVID-19的高度保守的ORF1b和N基因区域的实时RT-PCR检测方法,并应用了一组阳性和阴性对照评估了测定,还对2例疑似患者进行了检测,结果为阳性[51]。武汉市金银潭医院和上海交通大学在对武汉市99例COVID-19患者进行分析,应用实时RT-PCR对病人上呼吸道咽拭子样本进行检测[52]。中国疾病预防控制中心也发表了关于COVID-19的早期调查,同样是通过分离病毒提取核酸,采用RTPCR技术检测病毒RNA[53]。当然,由于PCR的高灵敏度,PCR检测会出现因样品污染而导致的假阳性现象,或是因样品质量不佳或病毒基因组在探针处变异而导致的假阴性现象。所以目前临床上也采用血清学检测进行辅助诊断,如酶联免疫吸附试验、胶体金法等。
综上所述,分子诊断的临床广泛应用对疾病预防、诊断、预估预后、制定个体化医疗方案等起着促进作用。随着我国人口老龄化的进程,癌症、慢性病等发病率会持续升高,同时国民健康意识也在逐渐提升。分子诊断技术将呈现自动化趋势,以减少人工消耗,降低成本,检测结果自动化判读也会减低人工误差。同时,单分子技术的突破也使得检测高灵敏度成为分子诊断技术未来发展趋势,提升检测效率。另外,无创检测及微创检测等检测手段会提高患者依从性,利于分子诊断技术在临床中的进一步推广和应用。未来几年,分子诊断技术将更加广泛地应用到体检、重大疾病早期诊断、预防及治疗中。

