外固定架联合髓内钉内固定治疗胫骨干开放性骨折疗效观察
李建平,崔兴杰,刘彦荣,刘震
府谷县人民医院骨科,陕西 榆林 721000
胫骨干骨折是骨科中的常见病、多发病,其致病因素多为暴力打击、压轧等,有严重外伤、创口面积大、骨折粉碎等特点。胫骨因其紧贴皮肤,因而开放性骨折较为常见,骨折处组织挫伤及污染严重,若得不到合理的处理,预后较差,会引起严重的临床后果[1-2]。手术是治疗胫骨干骨折的主要方式之一,最常用的方法为髓内钉内固定术,多功能外固定架有助于减轻骨折断端再次损伤,并有利于纠正骨折继发改变,促进创面愈合[3]。本研究探讨了外固定架联合髓内钉内固定对胫骨干开放性骨折患者的治疗效果,现将结果报道如下:
1 资料与方法
1.1 一般资料 选择2017 年7 月至2019 年8 月间府谷县人民医院骨科诊治的90 例胫骨干开放性骨折患者为研究对象。纳入标准:(1)经临床及影像学诊断为胫骨干开放性骨折;(2)初次行胫骨手术治疗,此前无下肢手术史。排除标准:(1)骨肿瘤及骨代谢异常者;(2)凝血功能异常者;(3)心、肝、肾等脏器功能衰竭者。按随机数表法将患者分为观察组和对照组各45例。观察组中男性32例,女性13例;年龄20~64岁,平均(42.11±1.27)岁;高空坠落10 例,重物砸伤21 例,交通致伤14 例;病情程度按Guslilo 分型:Ⅰ型12 例,Ⅱ型14 例,ⅢA 型19 例。对照组中男性30 例,女性15 例;年龄21~65 岁,平均(42.31±1.05)岁;高空坠落12 例,重物砸伤20 例,交通致伤13 例;病情程度按Guslilo 分型:Ⅰ型11 例,Ⅱ型14 例,ⅢA 型20 例。两组患者的基线资料比较差异均无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准,患者及家属均知情并签署同意书。
1.2 手术方法 对照组采用单纯髓内钉内固定治疗。麻醉方法为硬膜外麻醉,患者取仰卧位,应用双氧水和生理盐水反复冲洗创面,碘伏消毒,清除受污染且失去活力的组织以及创口异物等。C形臂X线机辅助下进行操作,用骨锥在患者胫骨结节近端打开进针点,并利用透视将圆头探针送至骨折处,判断导针位置无误后,使用直径8 mm的扩髓器沿导针扩髓,将髓腔扩大到比选用的髓钉大2~3 mm,扩髓时谨慎操作,避免导致骨皮质破裂;如果患者出现骨缺损,则在骨缺损部分植入患者自身的骼骨或同种异体骨;将2枚髓内钉缓慢打入骨折远端,再安装锁定瞄准器,将远端的2枚髓内钉锁定后再锁定近端髓内钉,最后安装尾钉;使用生理盐水对创伤口进行冲洗,随后逐层缝合伤口;术后给予患者静脉注射头孢唑啉的抗感染治疗。
观察组在对照组基础上联合多功能外固定架治疗,操作方法:在骨折远端及近端穿针并置入固定钉,以螺杆连接固定,而后对骨折进行整复,复位满意后对各个弓环、连接棒进行安装、固定。外架1周左右后进行手术治疗,手术方法同对照组。
1.3 观察指标与评价方法 ①记录两组患者治疗情况,包括手术时间、骨折愈合时间、住院时间。②采用美国膝关节协会(AKS)评分及健康调查简表(SF-36)评分评估两组患者术后1周和6个月的膝踝关节功能恢复情况及生活质量。③记录两组患者的术后疗效情况。④记录两组患者术后并发症发生情况,包括深部感染、断钉、畸形愈合、肢体短缩等。
1.4 疗效评价标准 术后疗效采用Johner-Wruhs评分评价[4]。评分分值0~100 分,其中>90 分为显效,71~90 分为有效,≤70 分为无效。总有效率=显效率+有效率。
1.5 统计学方法 应用SPSS22.0 统计软件进行数据分析,计量资料以均数±标准差表示,组间比较采用t检验,计数资料比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者的治疗效果比较 观察组患者的手术时间、骨折愈合时间、住院时间明显短于对照组,差异均具有统计学意义(P<0.05),见表1。
表1 两组患者的治疗效果比较
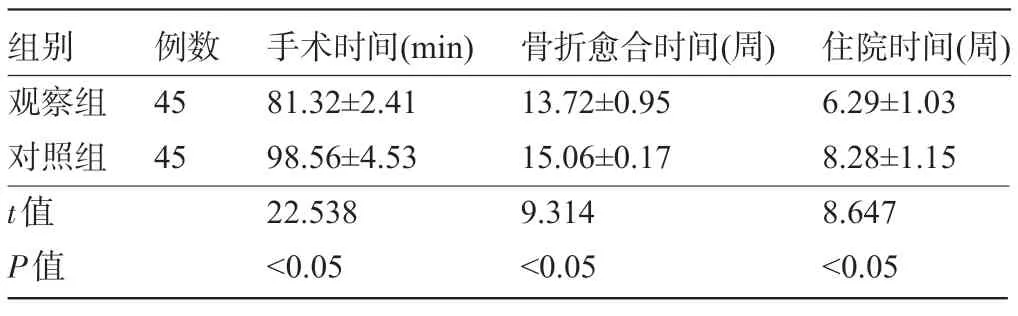
表1 两组患者的治疗效果比较
组别观察组对照组t值P值例数45 45手术时间(min)81.32±2.41 98.56±4.53 22.538<0.05骨折愈合时间(周)13.72±0.95 15.06±0.17 9.314<0.05住院时间(周)6.29±1.03 8.28±1.15 8.647<0.05
2.2 两组患者治疗后的AKS 评分及SF-36 评分比较 与术后1 周比较,两组患者术后6 个月的AKS评分及SF-36 评分均显著升高,差异均有统计学意义(P<0.05)。术后6 个月,观察组AKS 评分及SF-36 评分明显高于对照组,差异均有统计学意义(P<0.05)。见表2。
表2 两组患者治疗后的AKS评分及SF-36评分比较,分)
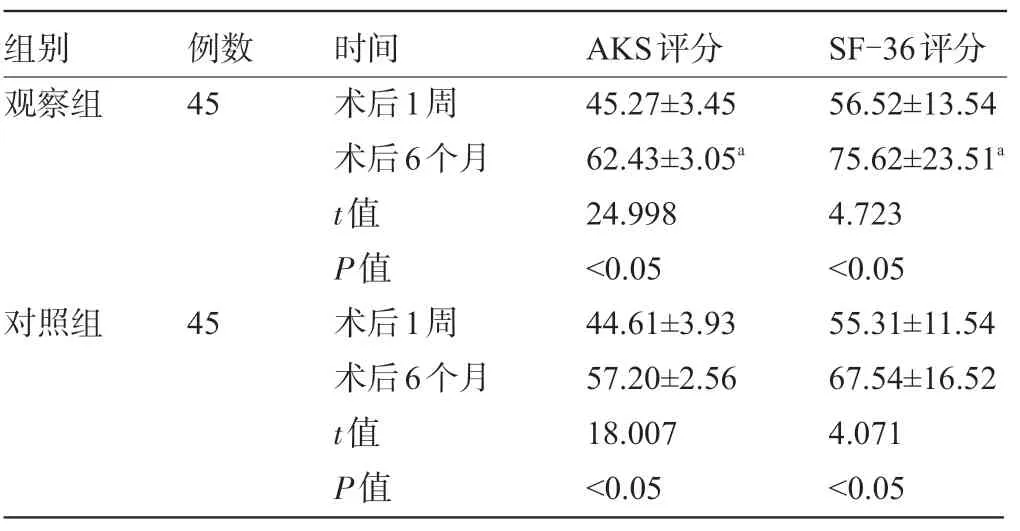
表2 两组患者治疗后的AKS评分及SF-36评分比较,分)
注:与对照组术后6个月比较,aP<0.05。
组别观察组例数45对照组45时间术后1周术后6个月t值P值术后1周术后6个月t值P值AKS评分45.27±3.45 62.43±3.05a 24.998<0.05 44.61±3.93 57.20±2.56 18.007<0.05 SF-36评分56.52±13.54 75.62±23.51a 4.723<0.05 55.31±11.54 67.54±16.52 4.071<0.05
2.3 两组患者的治疗效果比较 观察组患者治疗总有效率为95.56%,明显高于对照组的77.78%,差异有统计学意义(χ2=13.682,P<0.05),见表3。

表3 两组患者的治疗效果比较(例)
2.4 两组患者的并发症比较 观察组患者的术后并发症发生率为8.89%,明显低于对照组的26.67%,差异有统计学意义(χ2=10.813,P<0.05),见表4。
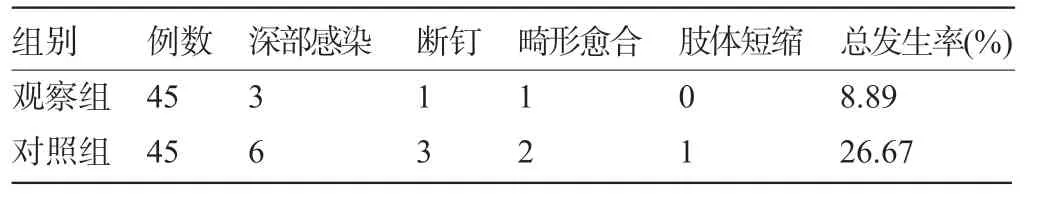
表4 两组患者的并发症比较(例)
3 讨论
胫骨干开放性骨折是骨科中常见的长骨开放性骨折,患者骨折创伤后,其恢复周期相对较长。以往,钢板外固定手术是目前临床治疗胫骨干开放性骨折的主要方式,但由于患者软组织、血管损伤严重,术后常引发深部感染、断钉、畸形愈合、肢体短缩等并发症,对患者的生命健康有一定危害[5-6]。近年来,髓内钉内固定广泛的应用于临床,大大的改善了患者预后,其对患者皮肤、软组织和骨膜的损伤小,有效降低软组织感染和皮肤坏死等并发症发生率。多功能外固定架能够纠正骨折成角、旋转等继发改变,在内固定手术之前应用有助于手术的进行及术后康复。
本研究中,观察组采用外固定架联合髓内钉内固定术,取得了良好的效果,观察组患者的手术时间、骨折愈合时间、住院时间均明显短于对照组,分析原因,观察组术前采用多功能外固定架治疗,能够早期进行骨折复位,有助于髓内钉内固定手术的进行,因此可节约手术时间[7-8]。多功能外固定架经皮穿刺距离骨折断端距离远,不但不二次损伤骨折端,而且有助于骨折的整复,能够更好地促进骨折创面的愈合。之所以观察组患者的骨折愈合时间和住院时间低于对照组,是因为在内固定治疗前已经对骨折进行复位和外固定牵引,最大限度的保护的骨折断端,促进局部创面修复,保证骨折端血液供应,从而能有效保留对骨折断裂处的血液供给,其固定牢固,避免了患者身体移动等因素引起的二次损伤[9-10]。有临床研究发现,外固定架可以促进胫骨干开放性骨折的愈合,缩短患者的住院时间,从而降低患者的住院费用,减轻患者的治疗负担;在胫骨干开放性骨折的治疗中,可以减少开放性骨折常见的并发症发生率,如深部感染、断钉、畸形愈合、肢体短缩等[11-12]。本研究中,观察组患者采用外固定架联合髓内钉内固定,不但骨折愈合时间、住院时间缩短,但术后治疗总有效率可达95.56%,而对照组总有效率仅为77.78%,差异有统计学意义,并且观察组并发症发生率可降低至8.89%,远低于对照组的26.67%。分析其原因,外固定架联合髓内钉内固定不但保有了髓内钉内固定的优势,如切口小、软组织少、骨外膜破坏小等,而且结合了外固定架的优势,从而实现对骨折断处的最大化固定,进而促进膝踝关节的功能恢复[13]。研究显示,髓内钉内固定对患者皮肤、骨膜的损伤小,且手术切口处于骨折远端,进而能有效降低软组织感染和皮肤坏死等并发症发生率。髓内钉内固定具有一定弹性,可使骨折处两端受压均衡,提高骨骼抗扭转和抗折弯的能力,有效避免骨折移位情况。髓内钉内固定对患者骨折的干扰较小,有利于患者早期进行相应的功能锻炼,对促进患者的康复训练有一定帮助[14-15]。因此,外固定架联合髓内钉内固定对胫骨干开放性骨折的治疗,能有效提高患者术后疗效的总有效率,降低患者术后并发症发生率,安全性高,在临床治疗中有重要意义。
综上所述,外固定架联合髓内钉内固定治疗胫骨干开放性骨折疗效显著,值得临床推广应用。

