梅毒血清固定孕妇不同孕期外周血T细胞亚群及NK细胞水平分析
王秋凤,郑艳,吴雪琴
深圳市龙岗中心医院妇产科,广东 深圳 518116
近年来随着社会的发展,我国梅毒患者的发病率逐年呈上升趋势,梅毒血清固定患者的发病率也逐年增加。由于存在个体差异,临床上男性患者血清固定的发生率低于女性患者,很大部分女性患者由于处于生育期,疾病原因不明、治疗困难、孕后是否会导致胎传梅毒等给生育期女性患者造成了极大的困扰[1-3]。因此,对梅毒女性患者妊娠后不同孕期机体免疫系统功能状态及其对妊娠结局影响的系统研究具有重要的意义。本研究旨在探讨梅毒血清固定孕妇不同孕期外周血T 细胞亚群及NK 细胞水平,为患者的临床治疗提供参考。
1 资料与方法
1.1 一般资料 选取2013 年5 月至2019 年5 月深圳市龙岗中心医院妇产科收治的梅毒血清固定孕妇38例作为观察组。观察组孕妇纳入标准:①所有孕妇已接受规范驱梅治疗,临床症状消失,无重复感染;②经脑脊液常规、生化以及不加热梅毒螺旋体反应素实验(RPR)检测排除孕妇神经梅毒;③配偶或性伴侣长期性接触无感染;④免疫缺陷病毒(HIV)检测抗体阴性;⑤无自身免疫性疾病,近半年内未使用免疫调节药物。排除标准:①合并严重肝肾功能不全、严重系统性疾病及自身免疫疾病孕妇;②具有精神病史孕妇。同时选取同一时期正常备孕健康女性38 例作为对照组。对照组孕妇纳入标准:①血清甲苯胺红不加热血清(TRUST)试验、梅毒螺旋体明胶颗粒凝集试验、HIV 检测抗体阴性;②无自身免疫性疾病。观察组孕妇年龄23~39岁,平均(29.3±6.2)岁;血清固定时间1.6~6 年,平均(3.7±2.3)年。对照组孕妇24~38 岁,平均(29.5±6.4)岁。两组孕妇的临床资料比较差异均无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准,受检者均知情并签署同意书。
1.2 检测方法 ①对所有孕妇妊娠前(积极备孕阶段)、妊娠早期(孕周6~12周)、妊娠中期(孕周13~27周)、妊娠晚期(孕周39~38周)于上午抽取外周血2/5 mL肝素抗凝,保存在-80℃冰箱中待检;②使用快速漩涡混匀器处理后抽取100 μL加入试管,于试管中加入CD4+、CD8+、CD3-Cy5三色抗体各20 μL,充分混匀后置于恒温冰箱中培育25 min;③加入500 μL红细胞溶解剂,充分混匀后静置15 min,于1 000 r/min的离心机离心分离5 min后去上层清液,加入4 mL磷酸盐缓冲液后再离心分离一次,清除没有结合抗体和红细胞;④采用FACS Calibur型流式细胞仪检测T细胞亚群以及NK细胞水平。
1.3 观察指标 比较两组孕妇妊娠前、妊娠早期、妊娠中期以及妊娠晚期T 细胞亚群和NK 细胞水平,同时分析观察组产妇妊娠结局。
1.4 统计学方法 应用SPSS17.0 统计学软件对数据进行分析,计量资料以均数±标准差表示,组间比较采用t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组孕妇不同孕期外周血T 细胞亚群水平比较 观察组孕妇妊娠前、妊娠早期、妊娠中期及妊娠晚期CD3+水平、CD8+水平分别与对照组比较差异均无统计学意义(P>0.05),但CD4+水平明显低于对照组,差异有统计学意义(P<0.05);观察组孕妇妊娠前、妊娠早期、妊娠中期以及妊娠晚期CD3+、CD8+水平先降低后升高,CD4+水平先升高后降低,组内比较差异均有统计学意义(P<0.05),见表1~表4。
表1 两组孕妇妊娠前外周血T细胞亚群水平比较(%

表1 两组孕妇妊娠前外周血T细胞亚群水平比较(%
组别观察组对照组t值P值例数38 38 CD3+69.4±7.1 71.1±6.4 1.096 3 0.276 5 CD4+35.2±5.3 40.1±6.1 3.737 9 0.000 4 CD8+23.5±3.3 21.9±2.7 2.313 2 0.083 5
表2 两组孕妇妊娠早期外周血T细胞亚群水平比较(%
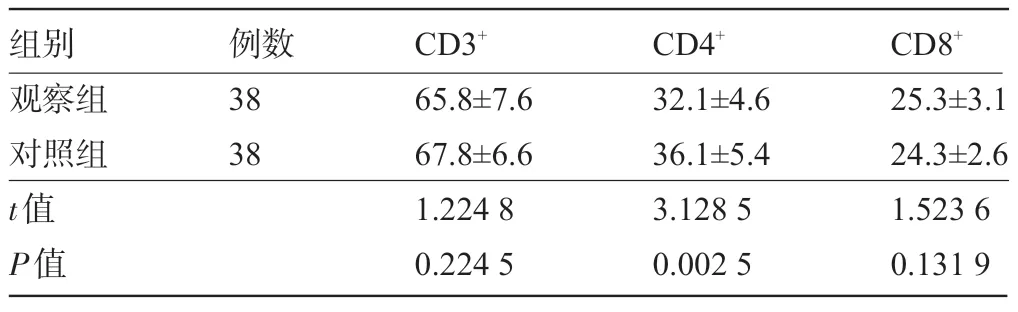
表2 两组孕妇妊娠早期外周血T细胞亚群水平比较(%
组别观察组对照组t值P值例数38 38 CD3+65.8±7.6 67.8±6.6 1.224 8 0.224 5 CD4+32.1±4.6 36.1±5.4 3.128 5 0.002 5 CD8+25.3±3.1 24.3±2.6 1.523 6 0.131 9
表3 两组孕妇妊娠中期外周血T细胞亚群水平比较(%
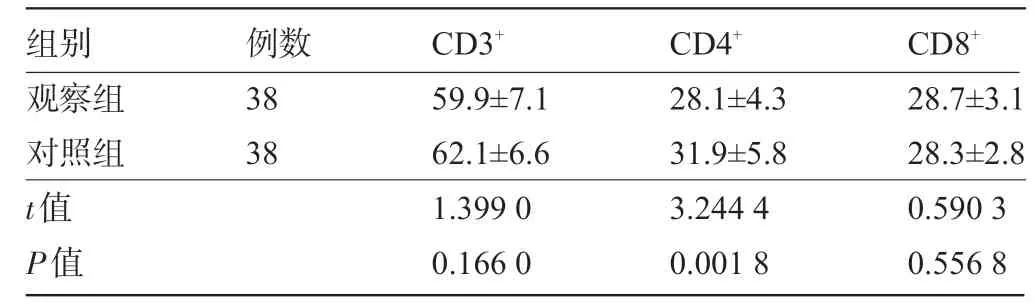
表3 两组孕妇妊娠中期外周血T细胞亚群水平比较(%
组别观察组对照组t值P值例数38 38 CD3+59.9±7.1 62.1±6.6 1.399 0 0.166 0 CD4+28.1±4.3 31.9±5.8 3.244 4 0.001 8 CD8+28.7±3.1 28.3±2.8 0.590 3 0.556 8
表4 两组孕妇妊娠晚期外周血T细胞亚群水平比较(%

表4 两组孕妇妊娠晚期外周血T细胞亚群水平比较(%
组别观察组对照组t值P值例数38 38 CD3+63.6±6.1 66.8±6.9 2.141 9 0.135 5 CD4+29.7±4.7 33.3±5.4 3.099 9 0.002 7 CD8+26.8±2.8 26.7±2.9 0.152 9 0.878 9
2.2 两组孕妇不同孕期NK细胞水平比较 观察组孕妇妊娠前、妊娠早期、妊娠中期以及妊娠晚期NK细胞水平与对照组比较差异均无统计学意义(P>0.05);观察组孕妇妊娠前、妊娠早期、妊娠中期以及妊娠晚期NK 细胞水平先降低后升高,组内比较差异有统计学意义(P<0.05),见表5。
表5 两组孕妇不同孕期NK细胞水平比较(%

表5 两组孕妇不同孕期NK细胞水平比较(%
组别观察组对照组t值P值例数38 38妊娠前18.1±3.4 19.9±3.3 2.341 8 0.121 9妊娠早期16.1±3.1 17.2±2.9 1.597 4 0.114 4妊娠中期13.3±2.8 14.3±2.3 1.701 2 0.093 1妊娠晚期14.4±2.9 15.9±2.5 2.4150 0.0682
2.3 观察组孕妇妊娠结局 观察组孕妇妊娠结局显示,新生儿先天梅毒5 例,TRUST 试验显示新生儿11个月全部转阴。
3 讨论
近年来,随着梅毒患者发病率逐年升高,男性患者梅毒血清固定的发生率明显低于女性患者,因此对梅毒血清固定女性患者妊娠后机体免疫功能状态的研究有利于探究血清固定的机制,了解患者妊娠对胎儿的影响,从而减轻患者心理压力和经济负担,有利于家庭和谐和社会稳定[4-5]。目前梅毒患者发生血清固定的机制尚不十分清楚,但患者发生血清固定可能主要与早期梅毒治疗不选择首选药物、药物治疗量不足、治疗不规则、梅毒的类型以及机体的细胞免疫功能受到抑制有关。其中机体免疫功能受到抑制是当前研究的热点,研究表明梅毒血清固定患者存在明显的细胞免疫不平衡和免疫抑制[6-7]。
本研究显示,梅毒血清固定孕妇妊娠期间CD3+水平、CD4+水平、NK细胞水平低于健康女性,CD8+水平高于健康女性,梅毒血清固定孕妇妊娠前、妊娠早期、妊娠中期以及妊娠晚期CD3+、CD8+、NK 细胞水平先降低后升高,CD4+水平先升高后降低。研究结果表明梅毒血清固定孕妇怀孕后外周血T淋巴细胞亚群呈现明显抑制状态,并表现出周期变化,这与健康孕妇的变化总体一致,但是抑制表现更为明显,可能是与孕妇梅毒螺旋体感染以及妊娠均会抑制机体细胞免疫有关[8-10]。正常情况下,T淋巴细胞及其亚群数目相对稳定,机体在免疫应答中相互作用,共同完成抗原的识别、应答以及清除,以维持内环境的稳定,确保免疫功能处于正常状态。当孕妇T淋巴细胞亚群数量和功能发生异常时,提示了机体免疫功能的紊乱,会导致一系列病理改变。而NK细胞作为一种不需要特异抗体参与表达即可直接杀伤靶细胞的细胞,它在T 淋巴细胞启动之前就与巨噬细胞一起构成细胞免疫系统第一道防线,起着免疫监视作用[11-12]。梅毒血清固定孕妇机体防御功能受到破坏后,吞噬、杀伤梅毒螺旋体功能下降,不能有效的杀伤梅毒螺旋体,因此机体处于持续感染状态。但是T细胞亚群不仅在梅毒血清固定中产生了作用,还参与了妊娠的整个过程,在孕妇妊娠中起到了保护作用,保障了母体和胎儿的正常发展。因此梅毒血清固定孕妇在妊娠的过程中胎儿相对安全,先天性梅毒患发生的风险较低,但应对患儿进行长期随访。本研究显示,梅毒血清固定孕妇妊娠结局显示,新生儿先天梅毒5 例,TRUST 试验显示新生儿11个月全部转阴。
妊娠作为女性一个特殊的生理过程,其免疫功能处于一定的抑制状态,但是这种变化的机制相对复杂,随着妊娠的进展,抑制有一定程度的降低,免疫调控受到多环节的影响。并且对于研究对象的地域差异、年龄段等因素不同,机体免疫处于动态变化,均可能导致研究结果存在不同程度的差异,因此具体作用机制还需要进一步深入研究[13-15]。
综上所述,梅毒血清固定孕妇不同孕期外周血T细胞亚群及NK 细胞的变化存在差异,妊娠时胎儿相对安全,先天性梅毒患儿风险较小。

