急性脑梗死血清hs-CRP 脂蛋白(a)及D-二聚体水平与颅内动脉狭窄的相关性研究
曾国勇 曾祥俊 田云飞
南昌大学附属赣州医院,江西 赣州 341000
脑卒中具有高发病率、高病死率、高复发率、高致残率、医疗费用高的特点[1],是全球第二大最常见的死亡原因,也是成人致残的第一大原因,给全世界造成了巨大的经济社会损失[2]。缺血性脑血管病发病机制复杂,主要机制是在缺血发作期间由于脑血流中断和(或)氧合过低引起活性氧过量产生,从而促发氧化应激反应[3],导致促氧化剂和抗氧化防御系统之间的不平衡,突然增加的氧化应激又导致线粒体呼吸功能障碍、胞质钙的病理性增加以及胞质pH酸化,最终导致神经元细胞死亡[4]。另研究已经表明,急性缺血性卒中(acute ischemic stroke,AIS)患者的氧化应激生物标志物如丙二醛(MDA)和谷胱甘肽(GSH)显著增加,而血清MDA水平与梗死面积、加拿大神经系统功能评分和临床结局相关[5-6]。而炎症也是AIS发病另一个关键因素,在缺血半影带细胞死亡中起着至关重要的作用[7]。有证据表明,许多炎症外周生物标志物如白细胞介素6(IL-6)、血浆C反应蛋白(CRP)浓度和白细胞计数等与AIS的严重程度和临床结局相关[8-9]。
脑供血动脉狭窄是AIS最常见的影像学表现,其分布存在种族差异性,国内急性缺血性卒中患者以颅内动脉狭窄多见,前循环狭窄发生率高于后循环狭窄[10],而颅内动脉狭窄或闭塞的AIS患者病情更容易出现急性期进展。目前,国内外对缺血性脑卒中的发病机制研究更加深入,及早发现脑动脉狭窄并采取相应的治疗措施,对防治缺血性卒中具有重要意义。但大多数患者仍无法在超急性期完成头颅MRA、CTA等血管影像学检查以发现或确认脑动脉特别是颅内动脉狭窄,所以需要更多早期就能检测的有效预测因子准确预测AIS患者的脑动脉狭窄及其发生、发展和判断预后。本研究拟通过联合检测AIS血清hs-CRP、Lp(a)和D-二聚体水平,观察AIS体内的炎性状态及其与颅内动脉狭窄之间的关系。
1 对象和方法
1.1观察对象选择2014-06-2018-12在南昌大学附属赣州医院神经内科门诊或住院部就诊且确诊为急性缺血性脑梗死的患者。入选标准:根据动脉粥样硬化性脑梗死诊断标准诊断的脑梗死[1];发病7 d内入院。入组患者入院后进行颈动脉彩超、MRA检查,如发现存在明显颅内动脉狭窄,则进行全脑血管造影(DSA)检查。排除标准:心房纤颤、器质性心脏病、心律失常、明显的肝肾或心功能衰竭、内分泌紊乱、甲状腺机能异常、凝血功能异常、意识障碍者;并发肿瘤、严重感染、其他自身免疫性疾病;近期有明显外伤及手术史;临床资料不完整,无法进行病因学和危险因素分析。共纳入298例急性缺血性脑卒中患者,其中男170例,女128例,年龄(59.76±12.41)岁。
1.2方法
1.2.1 临床资料收集:包括所有入组患者的人口学资料(性别、年龄、体质量等)、病史资料(高血压、糖尿病、冠心病、卒中家族遗传史、吸烟、饮酒等)以及血糖、糖化血红蛋白、同型半胱氨酸(homocysteine,Hcy)、尿酸(uric acid,UA)、总胆固醇(CHO)、低密度脂蛋白胆固醇(LDL-C)、甘油三酯(TG)、高密度脂蛋白胆固醇(HDL)等血液生化指标。
1.2.2 Lp(a) 、hs-CRP和D-二聚体的测定:空腹12 h后抽静脉血,使用0.5 mol/L EDTA-Na2抗凝,以3 000 r/min离心30 min分离血清,离心半径10 cm,不能及时测定者将标本放置-70 ℃冰箱保存。使用美国BeckmanCouter DXC800全自动生化分析仪检测。hs-CRP测定采用透射免疫比浊法,Lp(a)测定方法采用ELISA法,采用双抗夹心法测定D二聚体(试剂盒均由美国BeckmanCouter公司提供)。
1.2.3 分组方法:每位患者均按标准流程进行全脑血管造影术(DSA),由2位以上经验丰富的医师判断造影结果,依据DSA结果将患者共分为2组:DSA显示颅内动脉内径正常或狭窄<50%为对照组,颅内动脉[颈内动脉(ICA)、大脑前动脉(ACA)、大脑中动脉(MCA)、基底动脉(BA)、椎动脉颅内段(VA)]中至少有1支内径狭窄≥50%为脑动脉狭窄组(研究组)。研究组又按照病变累及的支数,分为2个亚组,即单支病变组和多支病变组。

2 结果
2.1DSA检测结果颅内动脉狭窄组150例,无狭窄组148例,狭窄组中单支病变组88例(58.7%),多支病变组62例(41.3%)。在颅内动脉狭窄病变患者中,单纯前循环狭窄者95例(63.3%),单纯后循环狭窄者33例(22.0%),前循环合并后循环狭窄者22例(14.7%),前循环狭窄率高于后循环狭窄发生率,而前循环中又以大脑中动脉狭窄最多见。
2.2急性脑梗死患者脑动脉狭窄危险因素分析经过单变量分析发现,脑动脉狭窄组年龄、高血压病、吸烟、糖尿病、吸烟、Hcy、LDL-C、hs-CRP、Lp(a)、DD与非狭窄组比较存在均显著差异(P<0.05),脑动脉狭窄组血清hs-CRP、Lp(a)和DD水平均明显高于非狭窄组(P<0.05)。见表1。将单变量分析有意义的因素作为自变量,以预后不良为因变量,纳入多因素Logistic回归分析显示,年龄、高血压、糖尿病、吸烟、hs-CRP、Lp(a)是急性脑梗死患者脑动脉狭窄的独立危险因素。见表2。
2.3脑动脉狭窄亚组与hs-CRP、Lp(a)、DD相关性分析多支病变组血清hs-CRP、Lp(a)、DD水平显著高于单支病变组(P=0.007、P=0.006、P=0.05)。见表3。
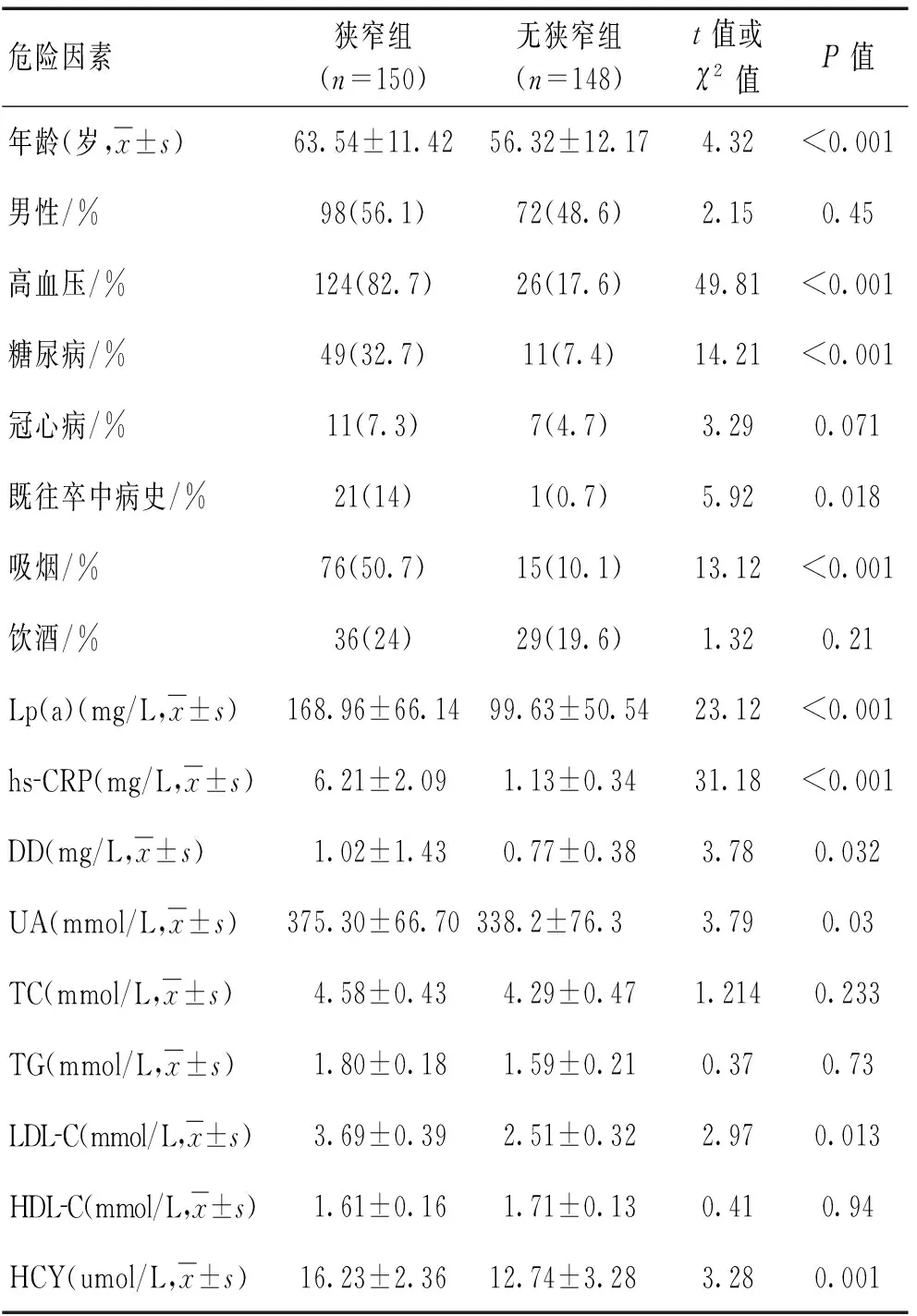
表1 狭窄组与无狭窄组危险因素的单变量分析
注:Lp(a):脂蛋白(a);DD:D-二聚体;hs-CRP:超敏C反应蛋白;UA:尿酸;TC:总胆固醇;TG:甘油三酯;LDL-C:低密度脂蛋白胆固醇;HDL-C:高密度脂蛋白胆固醇;HCY:同型半胱氨酸。
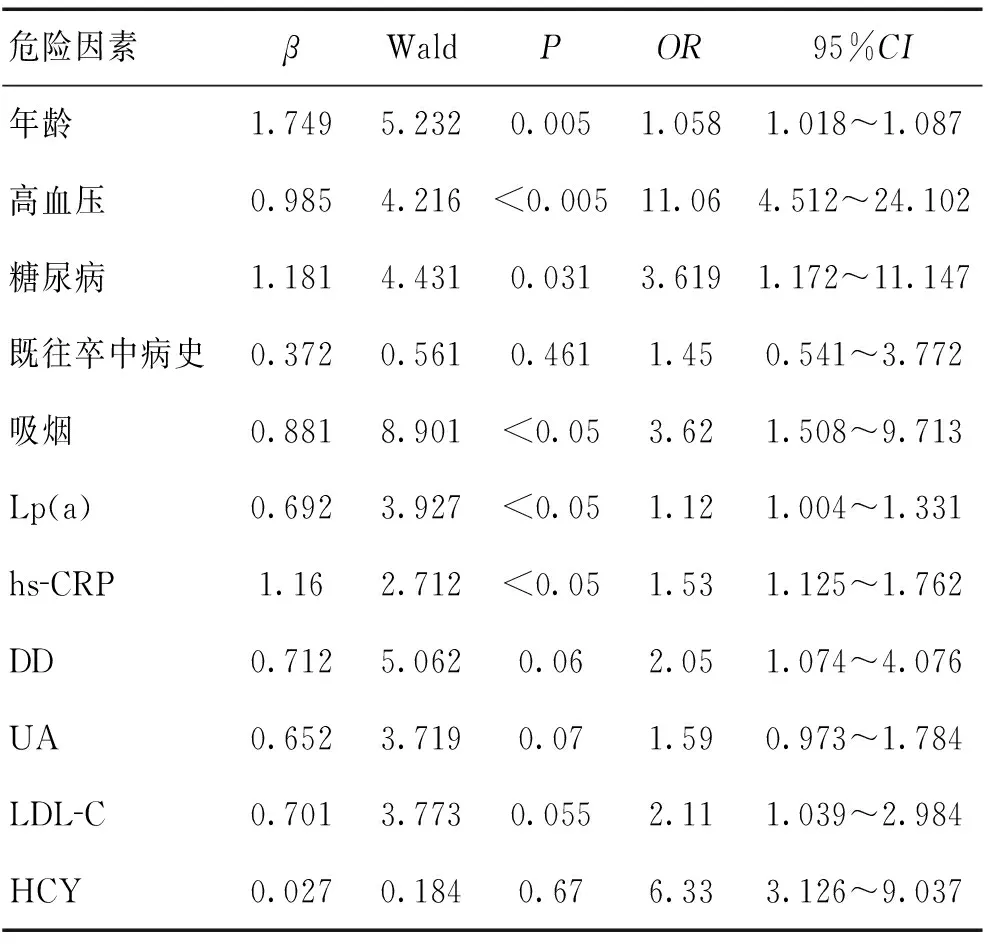
表2 多变量Logistic回归分析结果
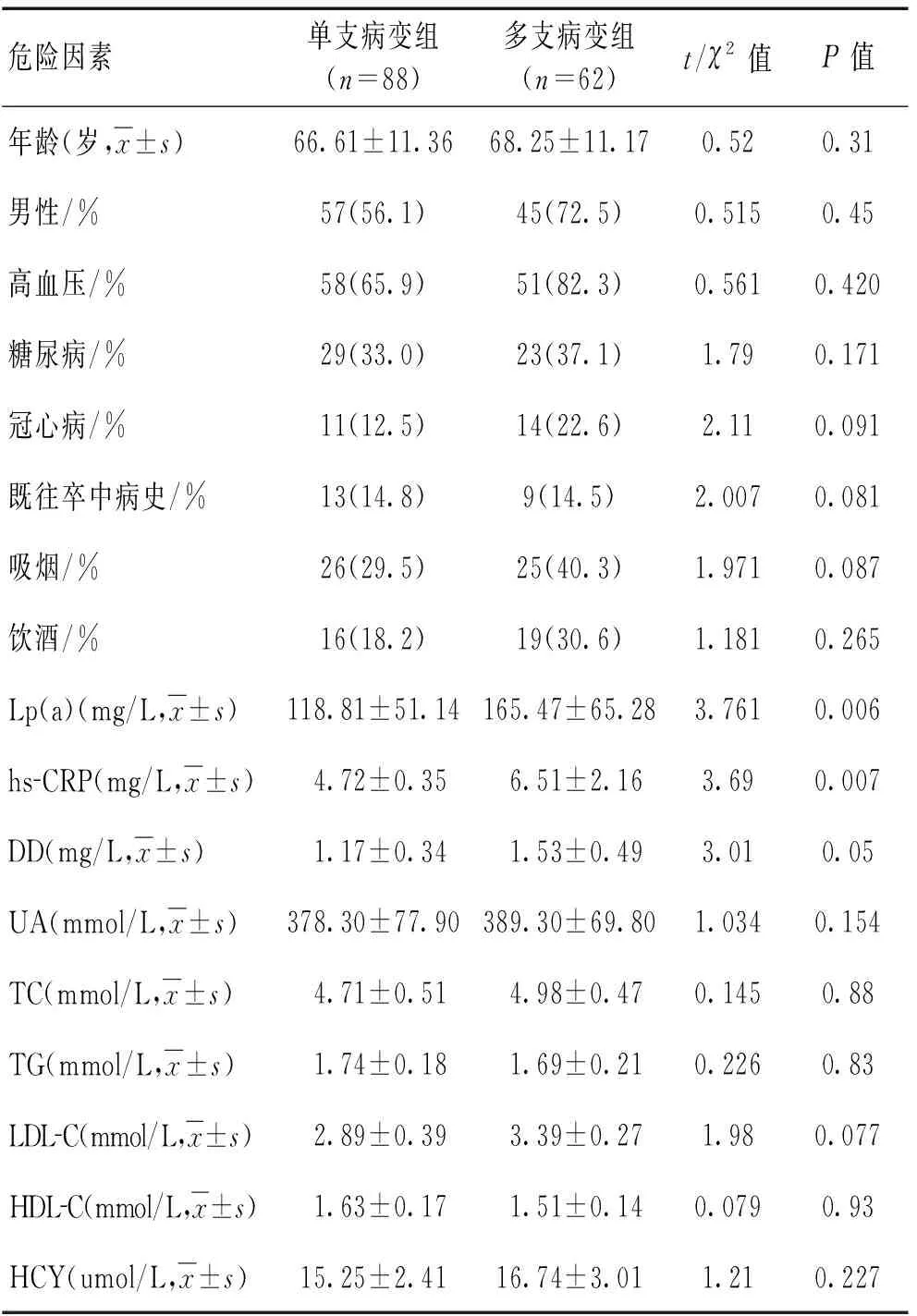
表3 依据脑动脉病变数目分组的危险因素单变量比较
注:Lp(a):脂蛋白(a);DD:D-二聚体;hs-CRP:超敏C反应蛋白;UA:尿酸;TC:总胆固醇;TG:甘油三酯;LDL-C:低密度脂蛋白胆固醇;HDL-C:高密度脂蛋白胆固醇;HCY:同型半胱氨酸。
3 讨论
脑血管病在我国国民死因调查中居于第一位,并呈现年轻化趋势,其中以缺血性脑卒中多发,脑卒中严重危害着我国人民生命健康[11]。脑血管病发病机制复杂,目前国内外对缺血性脑卒中的发病机制研究更加深入,但有关颅内动脉狭窄的分布和其危险因素各项研究结果不尽一致。本研究选择脑梗死常见危险因素以及多项血液生化指标进行多变量Logistic回归分析发现,年龄、高血压、糖尿病、吸烟、hs-CRP、Lp(a)是急性脑梗死脑动脉狭窄的独立危险因素,其发生颅内动脉狭窄的风险分别是无狭窄组的1.058、11.06、3.619、3.62、1.53、1.12倍,与TIAN等[12]研究结果稍有不同,除了发现年龄、高血压、糖尿病、吸烟是急性脑梗死脑动脉狭窄的独立危险因素外,hs-CRP和Lp(a)也与急性脑梗死的颅内动脉狭窄呈独立相关。颅内动脉狭窄组DD水平虽然较无狭窄组明显升高(P<0.05),但未发现其与急性脑梗死的颅内动脉狭窄呈独立相关。
本研究单变量分析显示,多支病变组年龄、血清hs-CRP、Lp(a)和DD水平均高于单支病变组。多变量分析发现年龄与颅内动脉狭窄呈独立相关,提示随着年龄增长,颅内动脉狭窄也趋于严重。作为颅内动脉狭窄的独立因素,血清Lp(a)与纤溶酶原的结构具有高度同源性,诱导产生纤溶酶原激活物抑制剂,能够促进血管平滑肌细胞增生和单核细胞趋化,导致动脉粥样硬化的发生和发展[13-15]。多支颅内动脉病变组Lp(a)水平较单支病变组显著升高,提示体内抗动脉粥样硬化功能减弱,脂质清除不力。Hs-CRP是一种全身炎性反应急性时相蛋白[16-19],本研究发现多支颅内动脉病变组血清hs-CRP水平较单支病变组显著升高,提示多支病变组AIS患者体内炎性状态活跃,是促进动脉粥样硬化重要因素[20-22]。有德国学者发现,半数心脑血管事件可以发生在胆固醇水平正常甚至低胆固醇的个体,70%患者即使进行了他汀治疗仍然存在潜在心血管事件的风险,认为可能与hs-CRP、Lp(a)水平异常有关[23,25]。ZHANG等[19]也证实,hs-CRP水平是脑梗死预后不良的高危因素,血清hs-CRP水平明显升高的患者脑卒中复发风险显著增加。
本研究结果虽然未发现DD与急性脑梗死的颅内动脉狭窄具有独立相关性,但由于DD对于各种血栓性疾病均具有良好敏感性,提示伴颅内动脉多支狭窄病变的急性脑梗死患者血液纤溶凝血系统激活水平较非狭窄组及单支狭窄病变组高,更易于出现血栓形成,预后可能更差。
血清hs-CRP、Lp(a)水平和年龄、高血压、糖尿病、吸烟等因素都是急性脑梗死颅内动脉狭窄的独立危险因素,临床上无法及时行头颅MRA等脑血管影像学检查的患者可以考虑通过先检测血清hs-CRP、Lp(a)水平来判断AIS颅内动脉狭窄及其严重程度,或可为患者预后判断提供一定的参考依据,为临床防治伴颅内动脉狭窄的急性缺血性卒中提供帮助。需要指出的是,本研究是基于南昌大学附属赣州医院的回顾性病例系列研究,很可能存在病例选择偏倚;其次,本研究设计为横断面研究,仅能体现病例选择周期内部分急性脑梗死患者脑动脉狭窄的分布及其危险因素,有关颅内动脉狭窄分布的确切特点及其与危险因素相关性仍有待大样本前瞻性研究进一步证实。

