急性椎基底动脉闭塞机械再通疗效分析
孟飞龙 徐浩文 权 涛 袁永杰 王子博 高 飞 管 生
郑州大学第一附属医院,河南 郑州 450052
椎基底动脉闭塞(VBAO) 所致的急性缺血性卒中(AIS) 约占所有缺血性卒中的20%[1]。这些患者即使接受积极的药物保守治疗,其不良结局率也达80%左右,较前循环脑卒中预后差[1-2]。早期血管闭塞再通已被证实是急性缺血性卒中治疗的主要目标。2015年发表的5 项具有里程碑意义的随机对照试验证实了机械血栓切除术(MT) 在治疗急性前循环卒中大血管闭塞中的优越性[3-7]。然而,在急性 VBAO 卒中患者中,MT 的获益尚未得到证实,尽管多项初步研究表明,MT可能是治疗椎基底动脉闭塞引起的急性缺血性卒中的一种安全有效的方法[2,8-9]。本文旨在描述VBAO 血管内治疗(ET)的经验,评估机械再通的可行性和安全性;评价与临床预后相关的参数。
1 资料与方法
1.1研究对象回顾性分析2012-01-2019-07在郑州大学第一附属医院神经介入科行血管内机械再通术治疗急性VBAO卒中146例患者的临床和影像学数据。入选标准:(1) 年龄≥18 岁;(2) 初始 NIHSS评分≥6分;(3) 发病时间≤24 h;(4) 发病前mRS评分≤1分;(5)血管造影期间明确颅内 VBAO;(6)患者或家属签署知情同意书。排除标准:(1)术前头颅CT显示脑出血;(2)椎基底动脉串联闭塞或合并夹层病变;(3)资料不全或失访。排除超时间窗治疗患者16例,串联病变或夹层8例,影像资料不全及失访患者12例,最终纳入110例患者。根据术后3个月的预后将患者分为预后良好组53例(mRS 0~2分)和预后不良组57例(mRS 3~6分)。见图1。
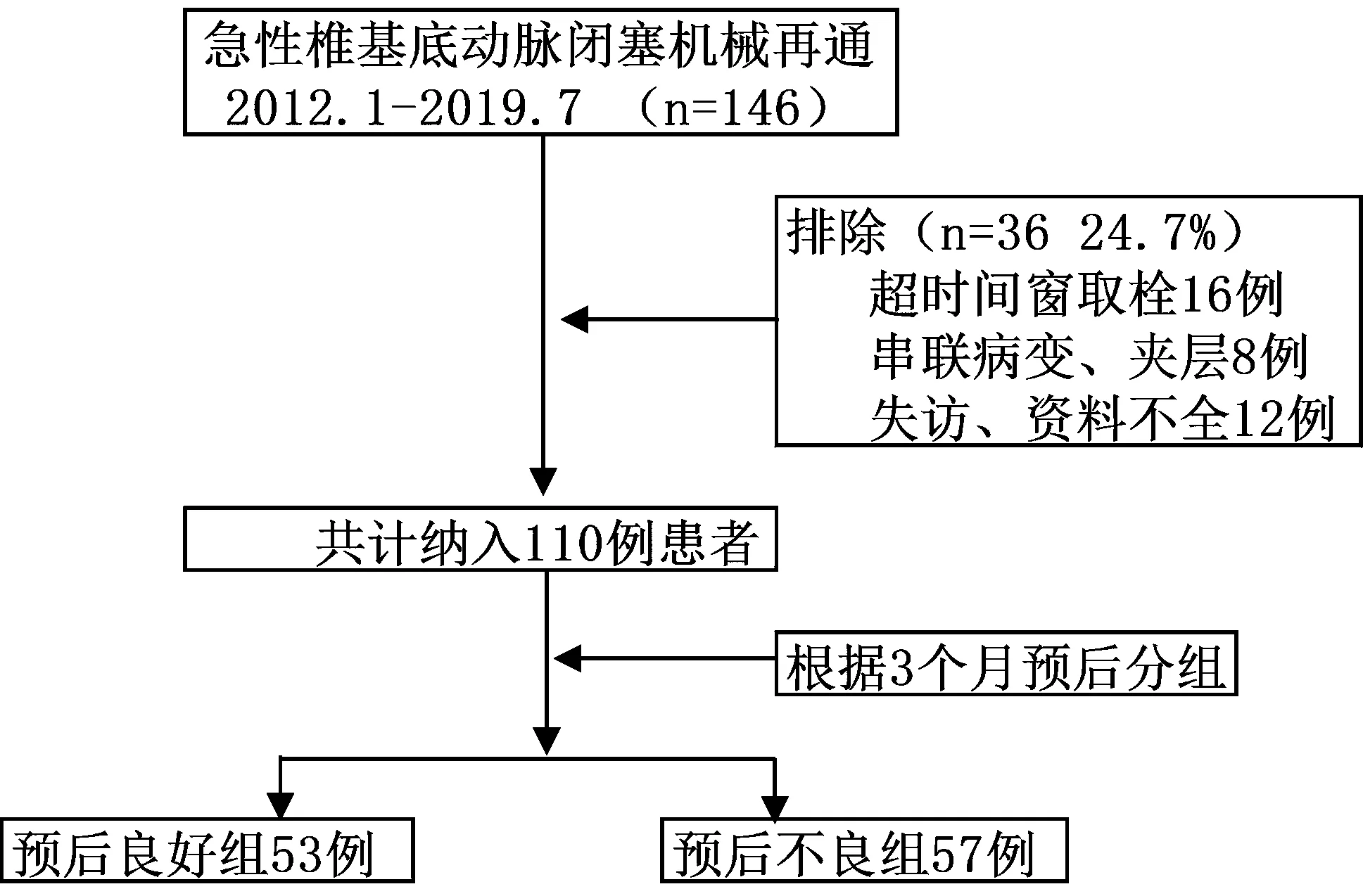
图1 流程图Figure 1 Flow Chart
1.2方法符合入组标准患者经麻醉医师评估后给予镇静麻醉或全身麻醉,经导引导管行椎动脉造影证实椎基底动脉闭塞。结合患者的临床症状、病史及影像学表现,由术者决定首选治疗策略(如可回收支架拉栓、血栓抽吸系统抽栓、球囊扩张以及支架置入等方法)对患者进行机械再通治疗。一般首先采用支架系统取栓。对支架开通失败或开通后残留狭窄较重的患者,应考虑其他腔内治疗方法进行补救。部分闭塞段较短、血栓负荷低、原位狭窄严重的患者可直接采用血管成形术。支架置入患者在排除颅内出血后,立即给予欣维宁静脉注射,首次0.8 μg/kg静脉推注,然后以0.1 μg/(kg·min)维持至术后24 h。24 h后桥接双联抗血小板药物治疗(首次负荷剂量阿司匹林300 mg+氯吡格雷300 mg;以后阿司匹林100 mg /d+氯吡格雷75 mg /d,至少服用3个月)。
1.3疗效评估及随访介入再通术后24 h内常规行头部CT平扫检查明确有无出血转化,术后3 d内行头颅MRI+MRA评估脑梗死及血管再通情况。症状性颅内出血定义为术后颅脑CT显示颅内出血合并神经功能恶化(病情变化前后NIHSS评分增加≥4分或死亡)(ECASSⅡ标准)[10]。通过末次常规术中脑血管造影结果采用改良脑梗死溶栓试验(modified thrombolysis in cerebral infarction,mTICI)分级评估血管再通状态[11],成功再通定义为2b或3级。于术后3个月由专业医师通过门诊或电话随访采用mRS评分评估患者预后。其中mRS 0~2分为预后良好,mRS 3~6分为预后不良。
1.4统计学分析采用SPSS 22.0统计软件进行数据分析。计量资料采用独立样本t检验或非参数秩和检验;计数资料采用χ2检验。以P<0.05为差异有统计学意义。在90 d的随访中进行单因素分析,以确定与良好预后相关的因素。
2 结果
在纳入的110例患者中,男83例(75.5%),年龄(57.92±12.952)岁,预后良好组年龄(P=0.006)、入院NIHSS评分(P=0.000)均明显低于预后不良组。2组年龄、入院NIHSS评分、高血压史、闭塞性质等基线资料差异有统计学意义(P<0.05),其余差异无统计学意义(P>0.05)。见表1。
成功再通患者95例(86.45%),其中50例(52.6%)90 d时预后良好。在15例未成功再通的患者中,只有3例在随访期间获得良好预后。预后良好组发病至股动脉穿刺时间(450 min vs 510 min,P=0.037)、手术时间(90 min vs 120 min,P=0.007)均明显短于预后不良组。10例(9.1%)患者发生症状性脑出血,其3个月预后均不良。静脉溶栓桥接治疗、麻醉方式及一期支架置入2组比较无显著性差异(P>0.05)。见表2。
3 讨论
本研究结果显示,急性椎基底动脉闭塞血管内机械取栓再通率为 86.4%,3 个月预后良好率为 48.2%(53/110)。相关研究报道[12-14],急性椎基底动脉闭塞机械再通率为81%~100%,预后良好率20%~56%。与本研究结果一致,表明急性椎基底动脉闭塞机械再通的效果显著优于传统的药物保守治疗、静脉溶栓和动脉溶栓。
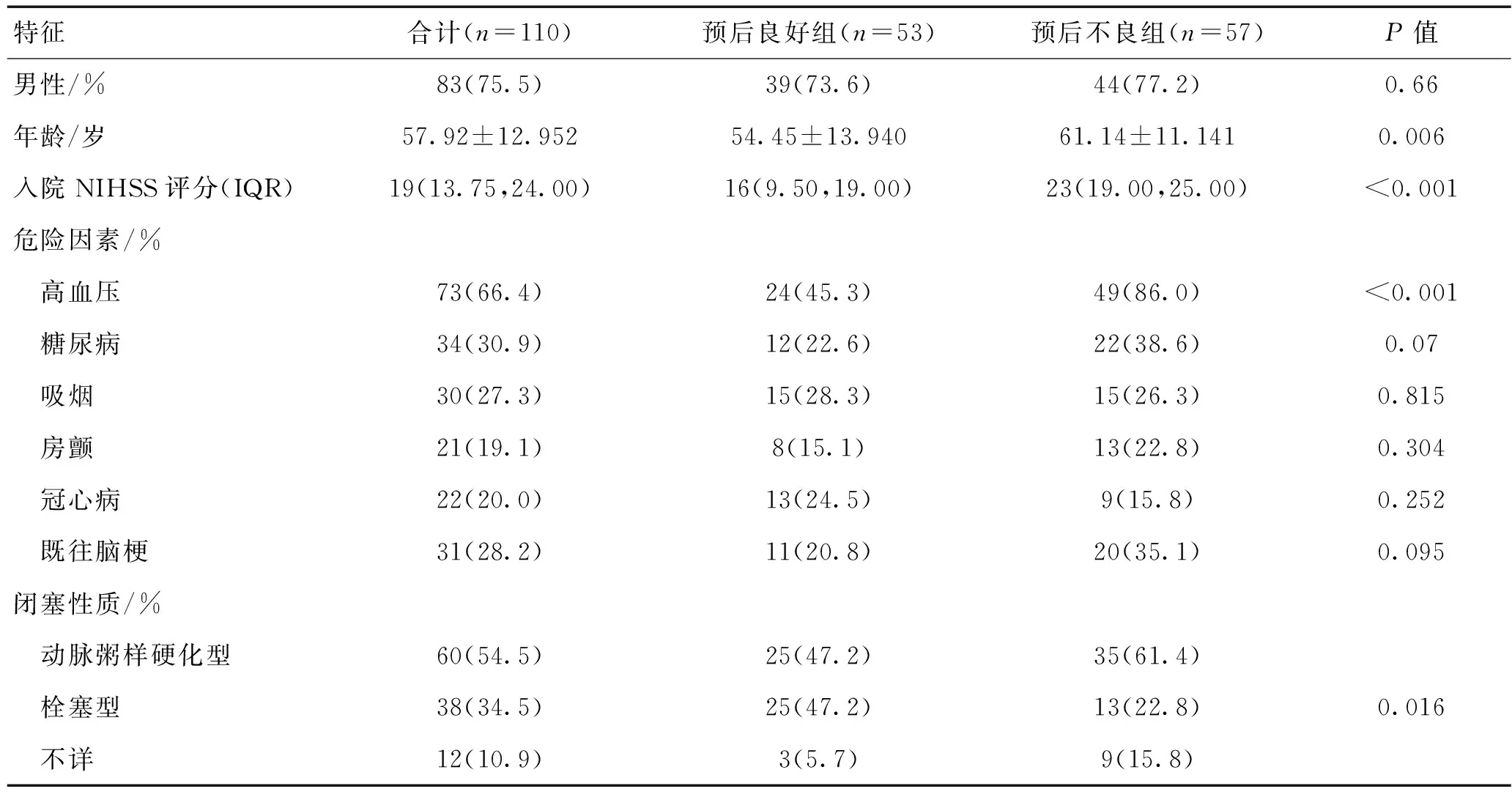
表1 2组基线资料比较
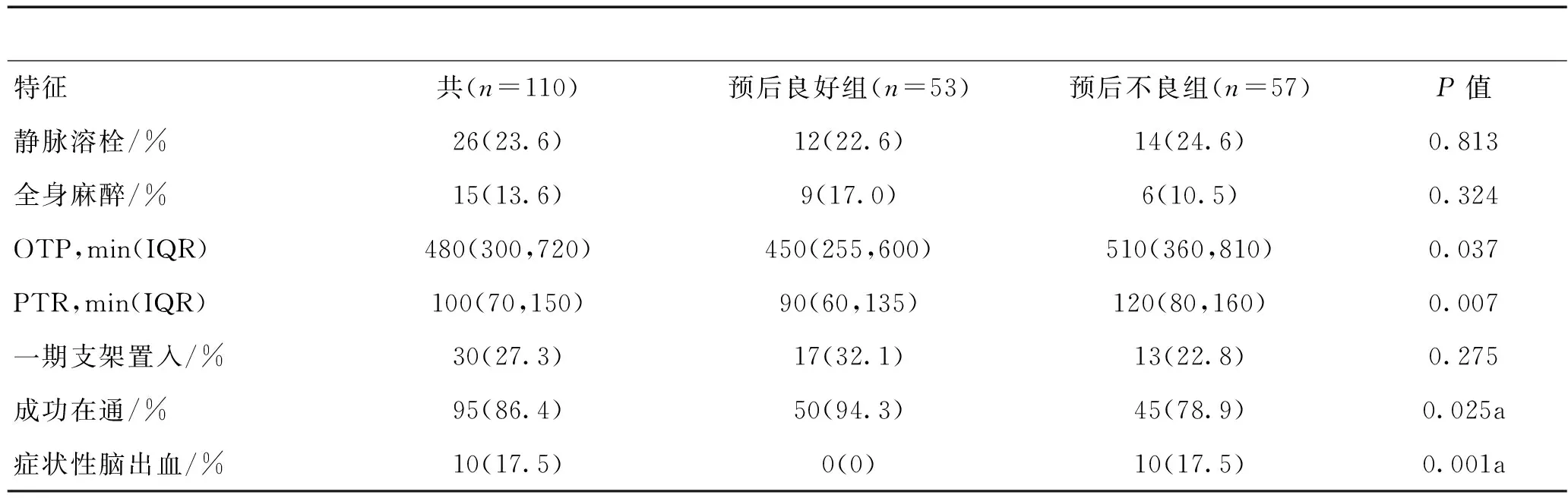
表2 2组临床特征比较
注:OTP为发病至股动脉穿刺时间;PTR为股动脉穿刺至再通时间;a为Fisher确切概率法
由于急性VBAO病因的复杂性,最佳治疗策略仍存在争议[15-19],且影响患者机械取栓再通术后预后的因素有很多。本研究结果显示,较高年龄、入院时合并高血压、基线NIHSS评分较高、发病至股动脉穿刺及手术时间较长、血管再通不理想及术后症状性脑出血均为预后不良的危险因素。老年患者常合并基础疾病、血管条件差、侧支循环不充分,导致高龄患者难以达到良好的临床预后[20]。根据临床及影像学表现严格筛选,充分把握适应证,能够改善部分老年患者的生存状况。基线NIHSS评分反映初始病情的严重程度,患者入院NIHSS评分较高预示其神经功能缺损严重,其梗死面积往往较大。入院NIHSS评分越高,预后越差,与相关研究报道一致[21-22]。
本研究显示,栓塞型的临床预后良好率高于动脉粥样硬化型(65.8% vs 41.7%,P=0.001)。由栓塞导致的后循环闭塞常发生在基底动脉远端,且支架容易通过闭塞段实现再通[1,23],而动脉粥样硬化型闭塞是在狭窄病变基础上形成原位血栓,支架通过相对困难,术后残余狭窄率较高[17,24-25]。由于存在基础狭窄往往需要进行重复的机械再通术或者行球囊/支架的腔内血管成形术,导致手术时间延长,增加脑出血风险。且大部分栓塞性卒中患者发作至明显症状时间较动脉粥样硬化型患者更快,这可能导致栓塞性卒中患者较动脉粥样硬化型卒中患者更早、更及时就医。利用病史或影像学对病因进行术前诊断,可以帮助术者选择合适的治疗方法,从而改善患者预后。
从发病至股动脉穿刺及股动脉穿刺至血管再通的时间与预后关系密切,发病时间愈长,缺血半暗带愈少,可挽救的脑组织愈少,导致患者预后恢复不理想;而手术时间长提示病变复杂、血栓负荷量大等原因导致闭塞段血管开通困难,相应取栓次数增加,血管内皮损伤更大。一项Meta分析显示[26],3个月的良好预后比例随着发病至再通时间的延长而降低,病死率随着发病到再通的延长而增加。早期恢复缺血脑组织血流,减轻脑组织损害,使脑组织功能恢复正常,患者的预后较好。因此发病后尽早就诊以及术前对患者病情及影像学的准确评估、合理的器械选择、球囊导管的应用、联合中间导管抽吸以及规范熟练的手术操作流程以缩短发病至再通的时间,争取更多的患者取得良好预后。
术后症状性脑出血是血管内机械再通治疗急性缺血性卒中后的严重并发症。国外研究报道其发生率为0~10%[12-14]。研究指出[27],再灌注损伤脑出血是预后不良的预测因素,尤其是症状性脑实质出血。延迟开通的时间越长,脑组织梗死越严重,血管壁通透性增加,导致再灌注损伤和出血转化发生率增高.本研究中症状性脑出血的发生率为9.1%,发生率与国外报道结果基本一致。术前严格的影像学筛选,术中合理使用造影剂和溶栓药物,术后血压管理,是降低术后症状性脑出血的有效途径。
本研究存在一定的局限性,为单中心回顾性研究且影响预后的因素较多,结果可能会有偏移,应谨慎解释。另外,研究纳入人群均为当地居民,可能会与国外研究稍有不同。今后应进行大样本随机对照研究,探索急性 VBAO 的最佳治疗方案。血管内介入治疗急性椎基底动脉闭塞性脑卒中有较高的再通率和预后良好率。高龄、合并高血压、入院NIHSS评分较高、发病至股动脉穿刺及至手术时间较长、术后即刻再通效果及症状性脑出血与预后不良相关。

