维生素D对儿童哮喘发病机制的影响及辅助治疗方案选择
杨振东,周高俊,张晓丽,谢雄,黄燕,姚慧,安冰,张巧月,关凯
小儿哮喘的特征为慢性气道炎症和气道高反应性,是儿童常见的慢性呼吸道疾病。近年来哮喘患病率逐年上升,全球约有3亿人受影响[1]。过去20年的流行病学研究和荟萃分析表明, 儿童维生素D缺乏(vitamin D deficiency,VDD)与哮喘风险增加、症状恶化和肺功能下降有关。孕妇维生素D摄入不足和血清维生素D含量低也与后代喘息增加有关。遗传研究发现,维生素D受体(vitamin D receptor,VDR)和维生素D结合蛋白(vitamin D binding proteins,VDBPs)的遗传多态性增加了哮喘的易感性[2]。
维生素D除了在人体骨骼和肌肉健康中起重要作用外,它还是一种类固醇激素,对骨骼外组织的新陈代谢具有重要作用[3]。研究表明,维生素D的生物学效应是通过与VDR结合并诱导基因组或非基因组效应介导的,维生素D可调节多达5%的人类基因,在36多种不同类型的细胞中诱导生理反应,调节白细胞中291个基因的表达,并参与160多种不同的生物代谢途径。已证明维生素D是人类重要的免疫调节剂[4],先天性和适应性免疫系统细胞以及上呼吸道结构细胞在VDD中会促进炎症反应并产生相应的细胞因子,而补充维生素D可以减轻这些炎症作用。因此,维生素D和VDD的多种生物学作用可能会对哮喘的发病机制和严重程度产生影响。维生素D的免疫调节作用包括对B细胞和T细胞的作用,以及增加抗菌肽(cathelicidin)的产生。这些免疫调节可以预防细菌/病毒感染,减少哮喘发作,抑制气道平滑肌重塑,改善气道功能,增加对糖皮质激素(glucocorticoid,GCS)治疗的反应性,使临床受益[5]。
越来越多的证据表明,补充维生素D有助于预防哮喘的发生和减少反复急性发作,也可能有助于哮喘的治疗[6-7],但也有不同的意见[8]。
1 维生素D对哮喘发病机制的潜在影响
1.1 对免疫功能的影响
1.1.1 对先天免疫功能的影响:呼吸道感染(respiratory tract infection, RTI)是哮喘复发的主要原因,并可加重哮喘症状。维生素D增强抗菌反应,并有益地调节对细菌、病毒和真菌感染的炎症反应。病原体触发Toll样受体(Toll-like receptor,TLR)刺激各种类型的细胞,例如气道上皮细胞,巨噬细胞,单核细胞和树状突细胞(dentritic cells,DCs),并增强25(OH)D-1α-羟化酶(CYP27B1)的表达。CYP27B1将循环中25-羟基维生素D [25(OH)D,25D]转化为活性1,25-二羟基维生素D [1,25(OH)2D,1,25D][9-10]。这些事件导致下游反应产生抗菌肽和β-防御素,抗菌肽对革兰氏阳性和革兰氏阴性细菌有广泛的抗菌活性,亦有抗病毒作用,也是对抗肺炎和哮喘感染风险的重要因素。在病毒感染时,肺上皮细胞能够将非活性维生素D转化为1,25D,并促进抗菌肽的产生[10]。
1,25D促进单核细胞增殖并成熟为巨噬细胞。VDD中巨噬细胞功能缺陷,趋化性受损、吞噬作用降低及促炎因子产生增加。补充维生素D可用作哮喘的预防策略。
1.1.2 对适应性免疫功能的影响:研究表明,1,25D不仅通过抑制T辅助细胞1(T-helper cells 1,Th1)相关细胞因子合成,而且通过调节Th2细胞,调节性T细胞(regulatory T cells,Tregs)和Th17细胞的活性来发挥免疫调节作用。在过敏性疾病中,维生素D和Th2细胞间的作用更为复杂,Th2细胞在免疫球蛋白E(immunoglobulin E,IgE)合成中起着核心作用。但在不同的动物模型或人类T细胞培养系统中,维生素D抑制或促进Th2反应。据报道,增加25D水平并不能提高人外周血Th2细胞因子水平[5]。血清25D水平与过敏原特异性IgE呈负相关。在体外,1,25D减少人外周血B细胞中IgE的产生,并增加B细胞中IL-10的合成。研究显示,哮喘的炎症不仅涉及Th2细胞,而且涉及另外几个T淋巴细胞亚群。Tregs是重要的CD4+T细胞,可抑制炎症反应并防止过度的免疫反应。1,25D已显示出可以提高Tregs的产量和功能。
先天性和适应性免疫对维生素D的免疫反应机制见图1[11]。
从阳光照射经皮肤获取的维生素D3或从食物中获得的维生素D2或D3,首先在肝脏中代谢为25D。在表达CYP27B1和VDR的靶细胞如单核细胞/巨噬细胞和DC中,可通过胞内分泌反应在局部将25D转化为1,25D。在单核细胞/巨噬细胞中,1,25D的胞内分泌合成促进了对感染的抗菌作用。在DC中,1,25D的胞内分泌合成抑制DC成熟,从而调节了Tregs的功能。Th对25D的反应也可以旁分泌方式介导,DC产生的1,25D作用于表达VDR的Th细胞。表达CYP27B1/VDR的上皮细胞也发生25D的胞内分泌作用。嗜中性粒细胞似乎不表达CYP27B1,但可受到肾脏合成1,25D循环水平的影响。表达VDR的Th还是全身1,25D的潜在靶标。上皮细胞,滋养细胞和蜕膜细胞都能够以胞内分泌方式对25D作出反应,但也可能对全身性1,25D作出反应以促进抗菌作用。
1.2 对气道重塑的影响
气道平滑肌(airway smooth muscle,ASM)束调节支气管运动和支气管腔横截面积,并且是人气道收缩的主要效应器。气道重塑的特征是由于气管壁结构异常和哮喘患者ASM质量增加,这与气道狭窄和肺功能下降有关。细胞外基质沉积引起气道结构改变,ASM细胞肥大和增生是哮喘加重的元凶[12]。ASM质量增加主要是由于细胞数量增加,某些ASM重塑是可逆的。对动物模型的研究表明,可以通过减少气道炎症抑制ASM重塑。ASM中胶原蛋白III和层黏连蛋白的含量与1秒用力呼气量(forced expiratory volume in the first second,FEV 1)的可逆性有关。
用人ASM细胞进行体外实验表明,维生素D调节气道重塑的基因转录,减少和/或改善人ASM细胞重塑的标志性特征。用1,25D处理经哮喘患者血清致敏的人ASM细胞,发现可抑制ASM细胞增殖周期的细胞核抗原表达以及从G1期到S期的转变。维生素D通过抑制核因子κB(NFκB)介导的信号传导并减少促炎细胞因子的分泌来减少气道重塑。但补充维生素D作为一种潜在治疗方案的试验尚无明确答案[12]。
1.3 对GCS治疗的影响
GCS是治疗哮喘的一线抗炎药。约15%的哮喘患者对GCS反应较差,称为GCS耐药性(GCS-resistant,SR)哮喘。SR的分子机制包括GCS与GCS受体(GCS receptors,GRs)结合减少,GRs表达下调,炎性途径激活增强或缺乏共抑制活性[5,13]。
维生素D和GCS组合应用可增强GCS作用,并可能逆转SR。补充维生素D通过调节受损的Tregs,从而增加Tregs的产生和功能、诱导IL-10分泌并诱导ASM细胞中GCS的生物利用度来逆转SR。儿童哮喘管理计划参与者(n=1 024)数据分析发现VDD(<30 μg/L)与重度哮喘的急性发作、紧急就诊或住院风险增加有关。这项研究中,哮喘加重风险最低的组是25D水平≥30 μg/L且吸入GCS的组,这表明维生素D状况和GCS应用具有预防哮喘加重的协同作用[14]。维生素D和地塞米松联合治疗被证明优于单药治疗,且可减少由地塞米松引起的高血糖、高血脂、过敏和大鼠行为异常[15]。
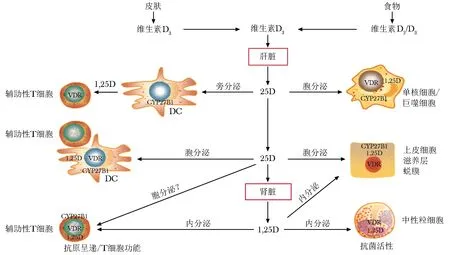
图 1先天性和适应性免疫对维生素D的免疫反应机制
Fig1Immune response mechanisms of innate and adaptive immunity to vitamin D
1.4 遗传效应
哮喘可能是由于遗传因素及各种环境因素相互作用引起。维生素D合成、运输和降解受几种基因调控,尤其是VDBP和VDR。这些基因中的多态性可能会影响25D的状态和1,25D的功能。对VDR基因多态性研究发现FokⅠ(rs2228570)、TaqⅠ(rs731236)基因多态性与哮喘风险有关;BsmⅠ(rs1544410)、ApaⅠ(rs7975232)多态性可能没有关联。但亚组分层分析种族特异性表明,非洲人群中FokⅠ SNP的存在降低了哮喘风险;TaqⅠ SNP的tt基因型与亚洲人群患哮喘风险增加而与美国人群哮喘风险降低相关。族裔间结局的显著差异可能源于地理差异、各种饮食模式、族裔多样性以及族裔间对不同维生素D血清水平和VDR基因表达的重要影响[16]。
全基因组微阵列芯片研究首次发现补充维生素D影响人体许多重要的调节和代谢途径,证实了维生素D对DNA修复、应激反应和免疫调节的潜在作用[3,17]。
1.5 维生素D对胎儿肺成熟和哮喘的影响
研究表明,孕妇体内维生素D水平低与后代发生喘息或哮喘的风险增加相关[18]。美国对1 194名母亲和儿童配对研究表明,当孕妇维生素D摄入量最高时,后代反复喘息的风险降低62%。来自苏格兰的1 212对和日本的763对母子类似研究分析显示,孕妇维生素D摄入量最高时,反复喘息的风险分别降低了67%和36%。
维生素D调节过程是正常胎儿肺发育的一部分,怀孕期间胎儿不产生25D,完全依赖于母体胎盘转移,1,25D也无法穿过胎盘。25D胎盘转移主要发生在最后3个月,因此早产儿有VDD风险。对动物和人肺细胞进行的研究证明维生素D具有通过诱导VDR依赖性增加II型肺泡细胞中表面活性物质磷脂的合成和分泌以及出生后维生素D依赖性肺泡生长的能力,维生素D对胎儿和新生儿肺部发育和成熟具有积极作用[19]。
2 维生素D辅助治疗儿童哮喘最佳治疗方案选择
美国国家健康与营养调查及其他多项研究证实VDD与儿童哮喘风险增加相关[20-21]。关于最佳血清25D水平和补充维生素D摄入量的建议仍有争议。2010年美国医学研究所(Institute of Medicine, IOM)推荐目标血清25D >20 μg/L。而美国内分泌学会将VDD定义为25D <30 μg/L。维生素D补充剂量,IOM建议年龄 > 1岁每日600 IU。美国内分泌学会推荐0~1岁儿童最高为2 000 IU /d,1~18岁儿童为4 000 IU /d以纠正VDD[22]。
2.1 补充维生素D最佳时机
一般认为实验室测试确认VDD(< 20 μg/L)后可开始维生素D治疗。根据孩子的年龄,体重和居住地,补充1~3个月[23]。但也有人建议25D浓度<30 μg/L时就应给予治疗。
研究发现,当新生儿脐带血25D <30 μg/L时,出生后两年内很容易发生RTI,这表明从出生起就需要补充维生素D[24]。为了防止孕妇后代患哮喘,应从生命一开始就补充维生素D。认为维生素D的影响仅局限于胚胎肺发育的肺泡期是一种误解。实际上,维生素D在胎儿肺的早期形态发生中已经起着相当重要的作用。在两项著名的研究即“维生素D产前哮喘减少试验(VDAART)”、“2010年哥本哈根儿童哮喘前瞻性研究(COPSAC 2010)”中,前者孕妇在妊娠的22~26周开始补充维生素D,而后者从妊娠的10~18周开始补充,这个时间似乎有点晚了,可能不能达到维生素D的最大作用。此外,维生素D还影响人类的生殖能力,在怀孕前摄入足够的维生素D有助于优化受精卵的植入。维生素D从生命开始就影响胚胎肺和免疫系统的发育[25-26]。
2.2 维生素D补充最合适剂量
研究认为哮喘儿童每天补充维生素D 500 IU 6个月不足以增加25D。每天服用1 000 IU维生素D 12个月后,只有50%的患者25D浓度> 30 μg/L[27]。
最近研究表明,为了减少哮喘的风险,应每天补充维生素D 500~2 000 IU[28]。每天补充 1000 IU维生素D可以维持哮喘患者尤其是GCS应用者的骨骼健康。因此,每天服用2 000 IU维生素D可以促进维生素D的骨骼外作用。每天添加1 500~2 000 IU维生素D可以增加25D > 30 μg/L[21]。为了最大程度地发挥维生素D对基因表达的作用,有必要补充超过2 000 IU/d的维生素D。如果25D浓度未达到30 μg/L,则新生儿的剂量可以增加到1 000 IU/d;婴儿2 000~3 000 IU/d,1~18岁儿童3 000~5 000 IU/d,直到取得良好的临床效果[29]。最近的观察表明,VDD患者具有特定的基因表达模式,并且随着25D水平的增加而发生显着变化[17]。
维生素D为脂溶性,一般不会发生中毒。除非长期误用每天超过10 000 IU才可能会导致中毒。中毒定义为25D水平>150 μg/L,伴有高钙血症、高钙尿症和高磷血症。有虚弱、便秘、食欲不振、恶心、呕吐等症状[30]。上述推荐的维生素D剂量是安全的,但最好在医生指导下应用。
2.3 选择补充维生素D的适当途径
通常口服补充更方便、更合适。不建议为解决顺从问题而釆用间歇性大剂量注射维生素D。一项荟萃分析(涉及25项研究,10 933个病例)研究得出结论,每天或每周补充维生素D可以预防RTI风险。研究表明,RTI可以引起哮喘复发/恶化。这项荟萃分析还发现,仅每日或每周补充维生素D可以预防RTI,且对严重VDD患者则具有更好的保护作用,而大剂量注射则不能。
大剂量用药为什么不能预防RTI?因为大剂量给药后循环中25D大幅波动的潜在不利影响可能会影响活性1,25D酶的合成和降解的长期调节,从而导致肾外组织中1,25D代谢产物活性降低,这种作用可能削弱了25D支持针对呼吸道病原体的保护性免疫反应能力[10]。应避免间歇性使用大剂量维生素D[10]。
2.4 维生素D产生积极效果的适宜疗程
考虑到25D半衰期为2~3周,并受自然季节和感染影响,因此治疗时间应超过12个月[31]。一项研究将70例免疫缺陷患者和频繁RTI的儿童分为维生素D干预组和对照组。干预组4 000 IU/d持续一年。结果表明,在感染评分、抗生素应用、微生物培养状况和25D浓度方面,干预组显著优于对照组。该研究还观察到维生素D干预具有时间依赖性,影响患者免疫功能可能需要用药6个月以上[32]。
Yadav等[33]研究了维生素D对儿童中度~重度哮喘的治疗作用。根据GINA指南对维生素D组每月补充60 000 IU 共6个月,而安慰剂组则接受葡萄糖粉作为安慰剂。结果维生素D组中哮喘症状出现的频率显着低于安慰剂组(P=0.011),最大呼气流速(peak expiratory flow rate,PEFR)也显着增加(P=0.000),类固醇需求显着降低(P=0.013),急诊就诊次数显着降低(P=0.015)。在维生素D组中,不仅哮喘症状得到了早期控制,而且在接下来的6个月中,哮喘的严重程度也明显降低(P=0.016)。简言之,维生素D辅助治疗最佳疗程可能需要6~12个月。
2.5 补充维生素D后应达到的最佳目标25D水平
美国内分泌学会建议人体25D的最佳浓度为40~60 μg/L,或至少> 30 μg/L。建议婴儿每天服用维生素D 400~1 000 IU,> 1~18岁的儿童每天服用维生素D 600-1 000 IU,成人每天服用1 500~2 000 IU。VDD使哮喘儿童对RTI敏感,RTI可能导致哮喘发作。25D > 38 μg/L的哮喘儿童不易患RTI,低25D水平的儿童容易发生ARTI。因为低25D的水平不能有效激活抗菌肽的 mRNA,并且不能诱导产生足够的抗菌肽,抗菌肽可以杀死病原体。补充维生素D可逆转抗菌肽的 mRNA的诱导。因此,需要使维生素D浓度大于38 μg/L才能最有效地激活抗菌肽的 mRNA,以产生足够水平的抗菌肽[10]。
3 结论
维生素D对儿童哮喘发病机制有潜在的有益影响,从而影响儿童哮喘的病情与转归。维生素D辅助治疗至少有以下益处:(1)有助于维持哮喘患儿骨骼健康,与GCS组合可以减少哮喘儿童骨钙流失并有益于正常体格发育[34];(2)可以减少或避免RTI的发生,RTI可以引起哮喘复发/恶化。维生素D调节免疫功能,诱导抗菌肽和防御素的产生,提高针对细菌、病毒和真菌感染的干扰素γ和IL-10水平,减少哮喘复发或症状恶化风险[35];(3)可通过调节受损的Tregs增加IL-10分泌并增强GCS的抗炎功能,从而逆转GCS的耐药性[14];(4)可以减轻实验大鼠GCS治疗的其他不良反应,例如高血糖、高血脂、过敏和行为异常[15];(5)可以提供产前帮助,孕妇在产前摄入维生素D可以增加其25(OH)D浓度,从而降低其子代患哮喘/喘息的风险[27];(6)有助于纠正哮喘儿童的维生素D不足、VDD,有益于儿童的整体身心健康[36]。
近年,哮喘治疗尤其是新的生物制剂开发取得了许多新进展,新药价格昂贵且不易获得,其疗效还需进一步观察[37];而补充维生素D辅助治疗却是一种低风险、低成本、方便实用的治疗措施,值得进一步研究和推广应用。
致谢:北京首都儿科研究所附属儿童医院宋国维教授提供部分参考资料

