抗中性粒细胞胞浆抗体相关性血管炎感染患者淋巴细胞及CD4+T细胞减少与死亡的相关性
袁瑞丽,杨云娇,李菁
抗中性粒细胞胞浆抗体(antineutrophil cytoplasmic antibody,ANCA)相关性血管炎(ANCA associated vasculitis,AAV)是一种可以累及肾脏、耳鼻喉、肺等全身多脏器的系统性血管炎。根据2012年Chapel Hill分类,主要分为显微镜下多血管炎(microscopic polyangiitis, MPA)、肉芽肿性多血管炎(granulomatosis with polyangiitis, GPA)和嗜酸性肉芽肿性多血管炎(eosinophilic granulomat-osis with polyangiitis, EGPA)[1]。AAV首选治疗药物为糖皮质激素和环磷酰胺(cyclophosphamide,CTX),在治疗过程中患者常发生感染,死因以感染为首要因素[2]。AAV患者发生感染与淋巴细胞下降有关[3],本研究分析不同程度淋巴细胞减少及CD4+T细胞下降与死亡的相关性,同时分析患者的感染病原学。
1 资料与方法
1.1 纳入标准
根据1990年美国风湿病学会(ACR)血管炎分类标准[4-5]GPA符合2条以上:(1)鼻或口腔炎症:痛或无痛性口腔溃疡、脓性或血性鼻分泌物;(2)胸部X线异常:胸片示结节、固定浸润灶或空洞;(3)尿沉渣异常:镜下血尿(>5个红细胞/HP)或红细胞管型;(4)病理:动脉壁、动脉周围或血管外部局域有肉芽肿炎症。EGPA符合4条以上:(1)哮喘;(2)外周血嗜酸性粒细胞增多,>10%;(3)单发或多发性神经病变;(4)游走性或一过性肺浸润;(5)鼻窦病变;(6)血管外嗜酸性粒细胞浸润。按照2012年Chapel Hill血管炎会议分类标准[1],MPA符合:坏死性血管炎,很少或无免疫复合物沉积,主要影响小血管,可累及中小动脉;坏死性肾小球肾炎非常常见;常见肺毛细血管炎;缺乏肉芽肿性炎症;核周型ANCA阳性。
收集符合AAV诊断并使用激素和/或CTX治疗后发生感染住院的患者共78例。ANCA阳性,但不满足MPA、GPA或EGPA其中任何一种分类的血管炎归类为AAV。
排除标准:非使用激素和/或免疫制剂后发生感染住院,或者死因与使用激素和/或CTX后感染无关的患者。排除5例诊断时并发感染的AAV患者,1例胆源性胰腺炎,1例心源性猝死,4例自动出院后失访的患者。
1.2 数据收集和分层定义
收集患者住院期间血常规检测的淋巴细胞绝对值,将淋巴细胞最低值连续两次符合≥0.8×109/L、0.5~0.79×109/L、0.3~0.49×109/L、<0.3×109/L分为无下降、轻度、中度和重度下降;并将患者住院期间检测的CD4+T细胞计数,按≥500×106/L、200~499×106/L、<200×106/L分为无减少、轻度和重度减少。
记录患者年龄、病程、起病时伯明翰系统性血管炎活动性评分(BVAS)、起病时血清肌酐值及24小时尿蛋白定量、发病初到住院时激素使用时间、环磷酰胺累计剂量及患者转归。病原微生物感染定义为:有临床症状、微生物培养或血清学检测阳性结果、与症状符合且有相关治疗措施。
1.3 统计学方法
2 结果
2.1 患者情况
本研究共纳入67例患者,年龄(62±14)(25~84)岁,病程(19±38)(0.3~211)月,住院时间(29±18)(1~94)d;女性39例,男性28例;MPA 37例,GPA 12例,AAV 18例,无EGPA患者。存活44例,死亡23例;两组MPA为22例比15例,GPA为10例比2例,AAV为12例比6例;呼吸道感染40例比22例,泌尿系统感染4例比1例,血液感染0例比3例;透析治疗4例比12例。病程中所有患者均使用了激素,其中61例使用环磷酰胺,16例使用雷公藤,3例使用甲氨蝶呤,2例使用美罗华,2例使用吗替素考酚酯,2例使用他克莫司,2例使用环孢素A。
存活组及死亡组平均年龄、病程、住院时间、起病时BVAS、起病时血清肌酐值及24 h尿蛋白定量、CTX累计剂量、激素使用时间均无差别(表1),临床诊断类型也无差异。淋巴细胞减少在两组间存在显著差异(P<0.001);其中38例检测了T细胞亚群,两组间CD4+T细胞计数下降存在显著差异(P=0.003)(表1)。
所有患者按照淋巴细胞减少的程度进行分组比较,病程、CTX累计剂量和激素使用时间均无显著差异(表2)。
2.2 感染病原学
对死亡患者的感染病原学进行分析,发现病原微生物以巨细胞病毒(cytomegalovirus,CMV)最为多见(15例,淋巴细胞减少不同程度三组分别为4、5、6例),其次为鲍曼不动杆菌(共12例,三组分别为0、4、8例)、肺炎克雷伯菌(11例,三组分别为1、4、6例)、铜绿假单胞菌(10例,三组分别为2、4、4例)、白色念珠菌(8例,三组分别为0、2、6例)、黑曲霉菌(7例,三组分别为2、1、4例)、卡氏肺孢子虫(PCP)(6例,三组分别为1、1、4例)和屎肠球菌(4例,三组分别为0、2、2例)。其中淋巴细胞中度和轻度下降者最常见CMV感染,淋巴细胞重度下降者最常见病原学为鲍曼不动杆菌(图1)。
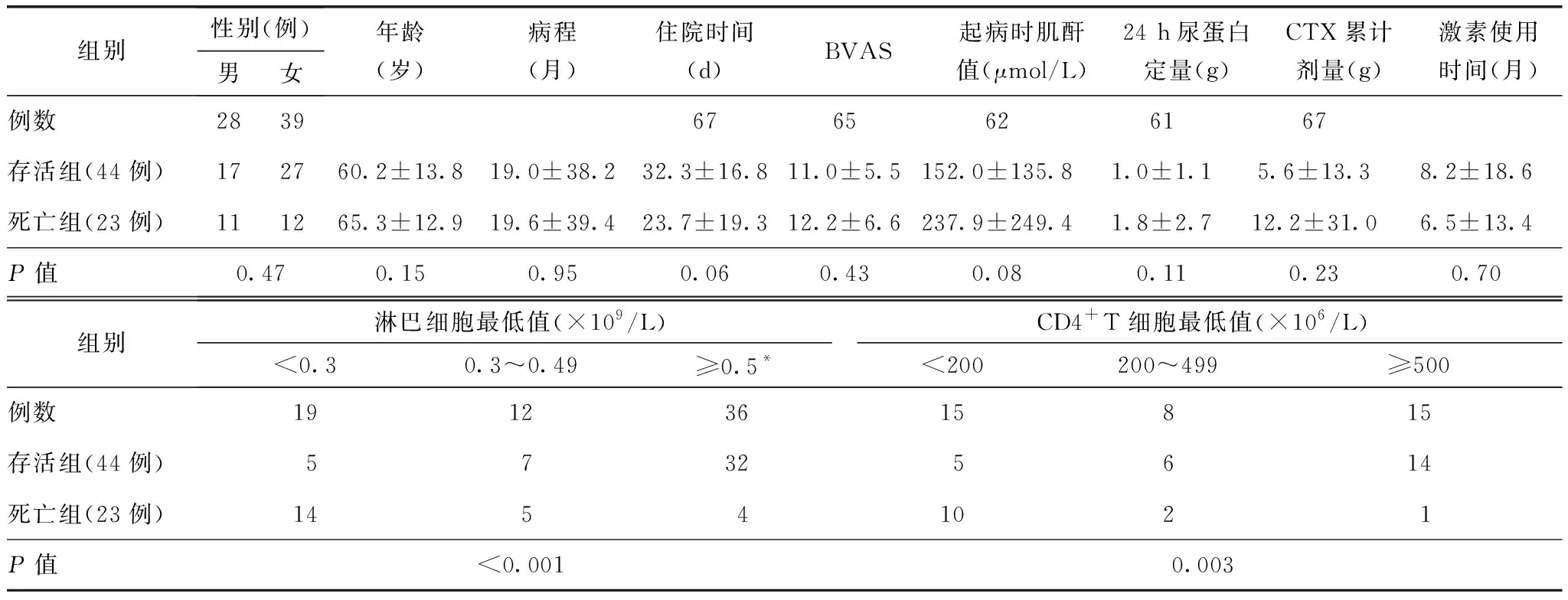
表1 AAV并发感染患者一般情况及临床表现Table 1 Demographic data and clinical manifestation of AAV patients with Infection
BVAS:伯明翰系统性血管炎活动评分;CTX:环磷酰胺;*淋巴细胞大于0.8×109/L组无死亡,故将此组与0.5~0.79×109/L合并

表2 淋巴细胞减少分组病程、CTX累计剂量和激素使用时间比较Table 2 Comparison of disease duration, cumulative dose of cyclophosphamide, duration of steroid use amongthe patients with different levels of lymphocytopenia
2.3 死亡风险因素分析
校正年龄和性别后,按照淋巴细胞减少不同程度进行多因素COX模型死亡风险预测分析,发现重度淋巴细胞减少HR为5.23 (95%CI:1.68~16.31,P=0.004),中度淋巴细胞减少HR为3.87 (95%CI:1.03~14.54,P=0.045)(表3)。因仅有38例患者检测CD4+T细胞计数,数据例数较少,故未对CD4+T细胞计数进行多因素分析。
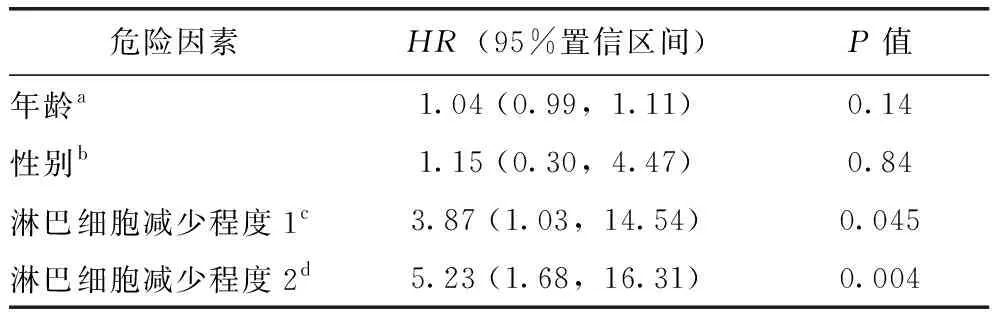
表3 多因素COX模型死亡风险分析Table 3 Multivariate Cox analyses for risk of death
a:每增加一个单位;b:女性比男性;c:淋巴细胞<0.3×109/L比≥0.5×109/L;d:淋巴细胞0.3~0.49×109/L比≥0.5×109/L
3 讨论
激素及免疫抑制剂的使用使AAV患者的长期生存率有了显著提高,但感染作为AAV治疗药物的不良反应,成为患者死亡的主要原因之一[2, 6-9]。淋巴细胞及其亚群,尤其是CD4+T淋巴细胞的下降,除了与治疗有关,也与感染的风险增加相关,这些已在HIV感染患者及其他免疫力低下(如化疗或器官移植后)的患者中得到证实[3, 10-12],淋巴细胞低于0.3×109/L时,需要采取预防感染的措施。目前关于AAV感染后淋巴细胞减少程度与死亡风险的研究较少,本研究发现患者淋巴细胞及CD4+T细胞减少与死亡相关,多因素COX模型分析发现淋巴细胞中重度减少是死亡的风险因素。
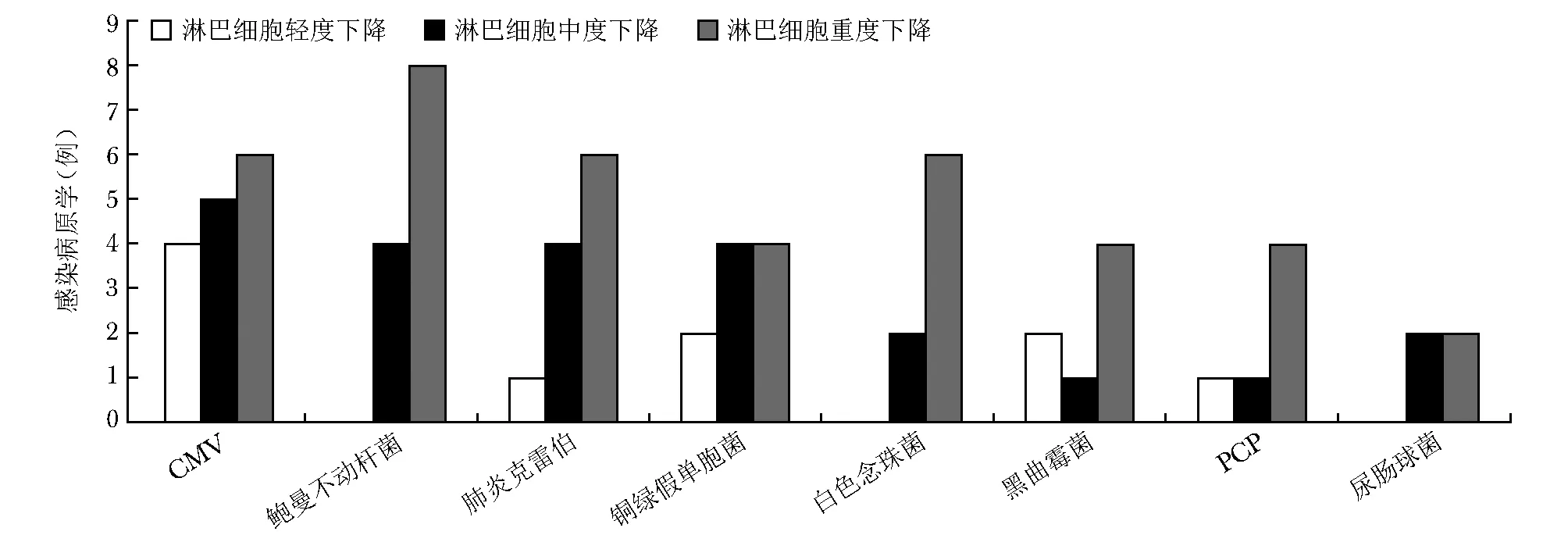
图 1死亡组患者感染病原学
Fig1Pathogens in the death group with different levels of lymphocytopenia
CMV:cytomegalovirus; PCP:卡氏肺孢子虫
长期使用激素及CTX为AAV患者发生淋巴细胞减少的危险因素[11, 13-14],但本组患者比较了病程、入院前使用激素时间及CTX累计剂量发现上述因素在不同淋巴细胞下降组别间均无差异。CMV等感染因素也可以抑制骨髓造血[15],考虑患者在住院期间,可能由于其他因素,如严重感染等,导致淋巴细胞的进一步下降。
死亡患者淋巴细胞重度减少组中,鲍曼不动杆菌感染占首位;但在整体死亡组中,最常见的感染微生物为CMV。对免疫抑制状态的患者,进行感染病原谱的研究结果各不相同,普通细菌较为常见[16-17],各种机会性感染包括卡氏肺孢子虫、CMV及真菌感染亦不少见[11,18]。CMV属于常见的疱疹病毒,人群感染率高;免疫功能正常者常仅表现出一过性感染症状,但无法彻底将其清除;在免疫功能抑制人群中,可再次激活或新发感染,通常造成CMV感染、CMV病及CMV肺炎三种表现[19],可进一步引起白细胞和(或)血小板下降,CMV肺炎患者中部分进展迅速可快速恶化死亡。提示,AAV患者出现顽固性低氧血症,或影像学提示弥漫肺间质病变时,需要积极排查CMV感染,并加用抗病毒治疗药物。
T细胞亚群测定可用以评估机体免疫平衡状态[20],尤其是CD4+T细胞在细胞免疫方面发挥重要作用,对于感染风险的预测比淋巴细胞总数更佳[13]。有研究发现CD4+T细胞降低,与肾移植和肺移植后患者病毒感染,尤其是CMV感染有关[21-22]。在感染HIV的患者中,机会性感染与CD4+T细胞下降有关[23]。由于本研究为回顾性分析,CD4+T细胞检测值缺失明显(43.3%),虽然在单因素分析中发现CD4+T细胞小于200×106/L时与死亡存在相关性,但因样本量较小、缺失值较多,未将其纳入多因素分析,关于CD4+T细胞计数与感染后死亡风险的分析,需要更进一步大样本的研究证实。
本研究存在一定的局限性:首先,样本量有限,仅有67例患者,其中死亡患者23例,限制了进一步纳入如肾脏功能、血管炎肺部受累情况、感染部位、是否透析等多因素分析。其次,本研究为回顾性分析,部分数据有缺失,如CD4+T细胞计数。第三,因患者住院期间病情不同,监测血常规时间不定,但本研究定义患者淋巴细胞计数减少为连续两次测定值的结果,故数值相对稳定。
综上,使用激素及免疫抑制剂治疗后发生感染住院的AAV患者,淋巴细胞和CD4+T细胞减少与死亡相关,中重度淋巴细胞减少与死亡风险增加有关,死亡患者感染病原学以CMV及鲍曼不动杆菌多见。因此,在AAV治疗过程中需密切监测淋巴细胞及其亚群计数,并警惕CMV感染。

