新型冠状病毒肺炎疫情期骨科诊疗规范化流程的专家共识
吴巍 吴明珑 侯志勇 姜建元 李波 高延征 沈慧勇 卓荆* 张英泽* 郭风劲 游洪波 肖骏 罗政强 康皓 熊伟 祝文涛 方忠 廖晖 陈安民 李锋*
作者单位:1 华中科技大学同济医学院附属同济医院骨科,湖北武汉,430030;2 河北医科大学附属第三医院急救创伤中心,河北石家庄,050051;3 复旦大学附属华山医院骨科,上海,200040; 4 贵州省人民医院骨科,贵州 贵阳,550002; 5 河南省人民医院骨科,河南 郑州,450003 ; 6 中山大学附属第八医院,广东深圳,518033;7 空军军医大学附属西京医院骨科,陕西西安,710032
2020 年初,新型冠状病毒肺炎(以下简称新冠肺炎)在湖北省武汉市暴发,截至2020 年3 月4 日24 时,全国累计报告确诊病例80 409 例,累计死亡病例3 012 例。该疾病已被列为《中华人民共和国传染病防治法》规定的乙类传染病,并按甲类传染病管理。随着国家“科学防治、精准施策”政策的落实,疫情势头得到明显遏制,包括疫区在内的各地医疗单位逐步开放门诊和住院部。但由于人群对该疾病普遍易感,且感染后存在长短不一的潜伏期,这些都给骨科的诊疗带来了很大的挑战,不规范的诊疗流程对医务人员和患者的健康构成了较大威胁。
为了坚决打赢疫情防控阻击战,保障疫情期间骨科诊疗的规范性、有效性,避免在救治中出现医务人员间、患者间及医患间的交叉感染,笔者基于华中科技大学同济医学院附属同济医院等一线抗疫单位在新冠肺炎诊疗、医务人员防护、门急诊患者救治流程等方面积累的经验,结合国家卫生健康委员会《新型冠状病毒肺炎诊疗方案(试行第七版)》、《医疗机构内新型冠状病毒感染预防与控制技术指南(第一版)》及国内外骨科规范化诊疗的最新文献,在前期专家建议[1]的基础上制定了本专家共识,旨在介绍疫情期骨科诊疗管理的规范化路径及避免交叉感染的防护基本措施,供各级展开骨科诊疗的医院临床人员参考。
1 新冠肺炎的特点和诊疗原则
1.1 新冠肺炎的病原学及流行病学特点
该肺炎致病原被鉴定为2019 新型冠状病毒(2019-nCoV),其作用靶点是与SARS相关病毒相同的细胞作用受体ACE2,世界卫生组织将此新型疾病命名为COVID-19(coronavirus disease 2019, COVID-19)[2-3]。与SARS 及MERS 相比,COVID-19 早期以轻症为主,病死率较两者低,但传染性强,人际间传播速度快[4]。该疾病易造成院内传播,报道提示医务人员感染数占院内总感染人数的29%,无症状期也存在传染性[5-6]。
该肺炎病毒的全基因组基因序列系统进化分析显示,蝙蝠可能是其宿主,中间宿主未知[7-8]。一般认为目前该疾病在人际间传播的主要传染源包括患者、隐形感染者和病原携带者,但仍需深入探究。其主要传播途径包括飞沫传播和密切接触传播,在相对封闭的环境中长时间暴露于高浓度气溶胶情况下存在经气溶胶传播的可能,由于在粪便及尿中可分离到病毒,应注意粪便及尿对环境污染造成气溶胶或接触传播[9-10]。人群普遍易感。
1.2 新冠肺炎的临床表现
该疾病潜伏期为1 ~14 d,多数为3 ~7 d,主要临床表现为发热、干咳、乏力,少数患者可有鼻塞、流涕、咽痛、肌痛及腹泻等症状。部分患者及新生儿可表现为消化道症状或仅表现为精神弱、呼吸急促。该疾病患者可分为轻型、普通型、重型和危重型。轻型患者无肺炎表现,重症患者多在发病1 周后出现呼吸困难,严重者导致急性呼吸窘迫综合征、脓毒症休克、酸碱失衡、凝血障碍及多器官衰竭。老年及有慢性基础疾病者预后较差[10]。
患者早期外周血白细胞计数正常或降低,淋巴细胞计数减少,多数病例C 反应蛋白(C-reactive protein,CRP)和血沉升高,降钙素原正常;胸部影像学早期表现为多发小斑片影及间质改变,以肺外带明显,进而发展为双肺多发磨玻璃影、浸润影,严重者肺实变,胸腔积液少见[10];病理提示肺脏有不同程度实变,及以深部气道和肺泡损伤为特征的炎性反应,渗出较SARS 更明显[10-11]。
1.3 新冠肺炎的诊疗原则
临床医师可以根据流行病学史、临床症状、实验室和影像学检查作出初步判断,确诊依赖于病毒核酸检测、基因测序及血清特异性抗体检测[10,12]。此外,该疾病还应与其他已知病原体肺炎及非感染性疾病等鉴别。在防控上要做到“早发现、早诊断、早治疗、早隔离”。一旦确认为疑似或确诊的病例,应当尽快收入定点医院,疑似病例应当单独隔离,确诊病例可多人收治在同一病室,危重型病例应收入ICU 病房。具体治疗方案详见《新型冠状病毒肺炎诊疗方案(试行第七版)》[10]。
2 疫情期骨科诊疗的基本原则
应将防控新冠肺炎疫情扩散作为诊疗的第一原则,所有来院就诊患者均应进行新冠肺炎的排查,避免漏诊,严格依照规范诊疗流程,防止院内交叉感染,强调多学科协作诊疗(multidisciplinary team,MDT)。
2.1 急诊患者
除病情危重、危及生命的情况外,应尽可能将患者的处理转为限期或择期治疗,利用限期充分排查新冠肺炎。急诊处理或手术以抢救生命、挽救肢体和功能、稳定病情为主要原则,遵循规范的流程(见图1)。
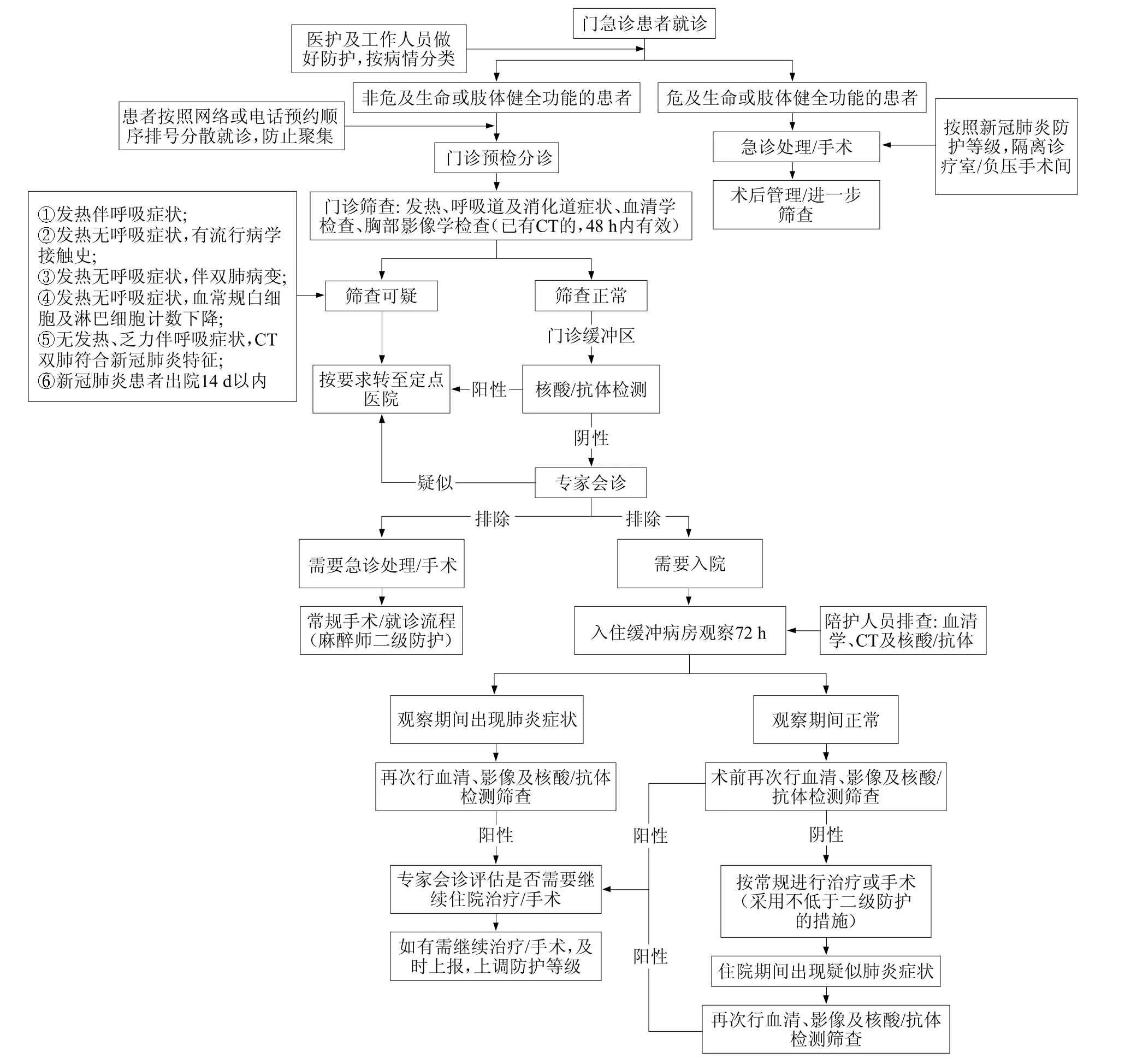
图1 新冠肺炎疫情期骨科门急诊诊疗及入院规范化流程图
2.2 平诊患者
3 疫情期骨科门急诊诊疗和转归的规范化流程
3.1 骨科门急诊诊疗的特点
在疫情期,骨科门急诊就诊患者呈现出比日常“更急、更重”的特点,包括但不仅限于:急性疼痛(如腰椎间盘突出急性发作、膝关节滑膜炎急性发作等);高能量骨与软组织损伤(如踝关节扭伤、开放性骨关节与软组织损伤等);骨科术后的并发症(如人工关节置换术后的脱位、内固定术后感染等);限期手术患者(详见4.2“疫情期骨科限期手术的适应证”);特殊人群就诊(如老年人、孕妇、儿童的骨科损伤);康复期定期复诊(如外固定术后调整外固定器具等);焦虑型患者就诊等。
3.2 人员管理
3.3 场地和设备管理
原则上非定点收治新冠肺炎患者的医院应该设置预检分诊和专科分诊台,实行层层筛查。预检后的危重疑似病例应在设立的门诊缓冲区内等待进一步检查。未及筛查且需急诊处理的患者应在隔离的诊室、治疗室和观察室中进行诊疗。接诊场所中应合理设置隔离的候诊区域,就诊患者间需有隔离空间。诊疗区、留观室和抢救室加强通风。门诊出入口应当设有速干手消毒剂等手卫生设施[15]。设备的配置以“必要”为准则,避免过多物件堆积。场地及设备应定时进行清洁消毒,室内采用3%过氧化氢喷雾等方法进行空气消毒,物体表面使用1000mg/L含氯消毒剂进行擦拭,或紫外线照射消毒[16]。
3.4 接诊和转归流程
(1) 根据门诊场地和医务人员配置设立就诊人数上限,患者按照网络或电话预约顺序排号分散就诊,防止聚集。急诊患者走急诊通道。
(2) 按病情轻重进行分类。危及生命和肢体健全功能的患者,包括但不限于:重要的血管神经损伤将致休克及肢体坏死、肢体离断、大面积组织缺损等,应立即实施救治,边治疗边排查,防护等级和处理流程等同于新冠肺炎患者的管理;非危及生命和肢体健全功能的患者应进行预检分诊。
(3) 预检分诊。建议将血常规和胸部CT 作为常规检查[17],符合以下任一条件者,在确保转运安全的情况下均应转至发热门诊或定点医院就诊:发热伴呼吸症状;发热无呼吸症状,有流行病学接触史;发热无呼吸症状,伴双肺病变;发热无呼吸症状,血常规白细胞及淋巴细胞计数下降;无发热、乏力伴呼吸症状,CT 双肺符合新冠肺炎特征;新冠肺炎患者出院14 d 以内。以上排除者应进行专科分诊和筛查。
(4) 专科分诊和筛查。除了解患者骨科疾病的有关信息外,还应按表1 进行筛查,确保无新冠肺炎病例漏诊。
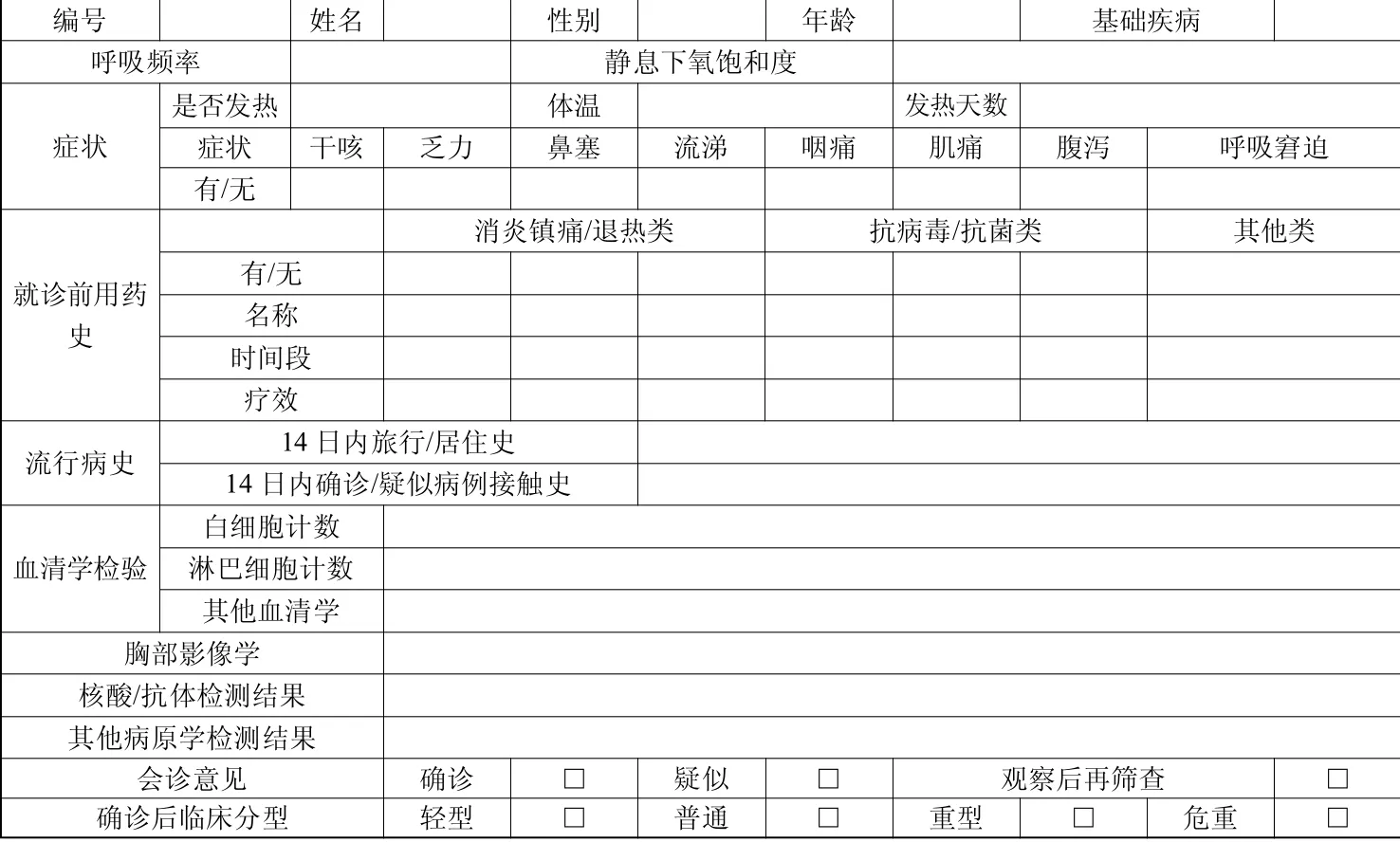
表1 新冠肺炎病例筛查表
(5) 鉴别诊断。任何与新冠肺炎有类似表现的症状都应予以鉴别,还应排查其他已知的致病原感染的肺炎和非感染性疾病。
4 疫情期骨科手术的规范化流程
4.1 疫情期骨科急诊手术的适应证
除上述危及生命和肢体健全功能的患者外,骨科其他急诊手术患者术前均应充分排查新冠肺炎,未行排查者不可盲目规划手术。排查流程参考图1。同非疫情状态下比,疫情期急诊手术适应证的把握应当更加严格,主要用于经评估身体状况可耐受手术治疗、生命体征不稳、损伤进行性加重、非手术处理不能达到稳定病情、阻止病情进展及恢复个人自理目的的患者,包括但不仅限于:高能量导致的开放性损伤、严重骨与软组织损伤,如严重的出血性损伤、污染性损伤、张力性损伤及髋关节不稳定性骨折等;严重的脊柱、脊髓损伤,如脊髓损伤影响到呼吸及心跳功能者及不全性瘫痪进行性加重者,不稳定的脊柱骨折阻碍新冠肺炎的治疗、护理需行减压内固定手术者;关节脱位,如四肢关节脱位、手法复位不成功需切开复位者(如髋、肩),包括髋关节术后假体脱位;感染性病变,如行局部感染灶切开引流利于全身感染控制者,挤压综合征或肢体远端感染坏死致感染性休克者;对于重型及危重型新冠肺炎合并上述手术适应证的患者以抢救生命为主,同时采取快速有效手段稳定骨科病情,尽可能将治疗转为限期或择期手术。
应使用手术时间短、损伤小、污染少的手术方式。出现呼吸困难的患者在行颈椎手术时应统筹考虑,尽量选择后入路。
4.2 疫情期骨科限期手术的适应证
非手术治疗可能对患者功能及健康产生不可逆的损害,包括但不仅限于:不稳定的脊柱骨折导致不完全性肢体瘫痪,无法通过牵引等保守方法重建稳定者;生长较快、不适合放化疗的骨与关节肿瘤,即将突破组织间隙,严重影响生活质量和肢体功能,预期生存期超过1 年者;颈椎病、胸椎病变导致的中度神经功能障碍,腰椎间盘突出导致重度马尾综合征者;血流动力学稳定、无尿路等重要组织损伤的不稳定性骨盆骨折者;非手术复位不满意的四肢及关节骨折(包括髌骨骨折、骨折块分离移位),预计严重影响骨折愈合和肢体功能者;各种原因导致的严重疼痛,保守治疗无效者,如关节或软组织腔隙积液、积脓引发的局部剧烈疼痛者,椎间盘突出所致的严重根性疼痛者及骨肿瘤导致的骨痛者等;新冠肺炎患者其肺炎病情稳定,可耐受手术。
4.3 人员和场地管理
应当指出,在疫情防控的关键时期,新冠肺炎疑似或确诊病例的骨科手术应当在有防护条件的定点医院中进行,患者和参加手术的人员均应在专用隔离区做好准备。患者佩戴一次性外科口罩,标识好病历夹、转运推床,经专用通道转运至负压手术间。工作人员转运确诊患者时应采用三级防护措施,转运疑似患者时采用不低于二级的防护措施。手术参与人员及麻醉医师采用三级防护措施,巡回护士及麻醉医师采用二级防护措施,麻醉医师在插拔管期间应做面罩保护[18]。专用手术间应当做好明显标识,防止无关人员误入。整个流程手术间负压应维持在 5 Pa 以下。
对于已排除新冠肺炎的患者,按照常规患者标准进行手术,麻醉医师可采用二级防护措施。
4.4 术前准备和手术过程管理
术前应联合麻醉科、呼吸及重症医学科、感染科等共同讨论病情,明确患者病情等级和传染情况,拟定手术人员和所需物品,制定手术及术中生命支持方案。
对于已排除新冠肺炎的患者,遵循常规手术流程。
4.5 麻醉管理
除颈椎手术外,疫情期内的骨科手术均应尽可能避免气管插管的麻醉方式。确需要全身麻醉的患者,必要把加强防护放在首位[19]。疑似或确诊新冠肺炎病例的手术麻醉准备、插管操作、设备及用品管理参见《疑似或确诊新型冠状病毒肺炎患者的麻醉工作建议》[20]。
4.6 术后人员及物品管理
对于已排除新冠肺炎的患者,遵循常规术后处理流程。
4.7 术后患者管理
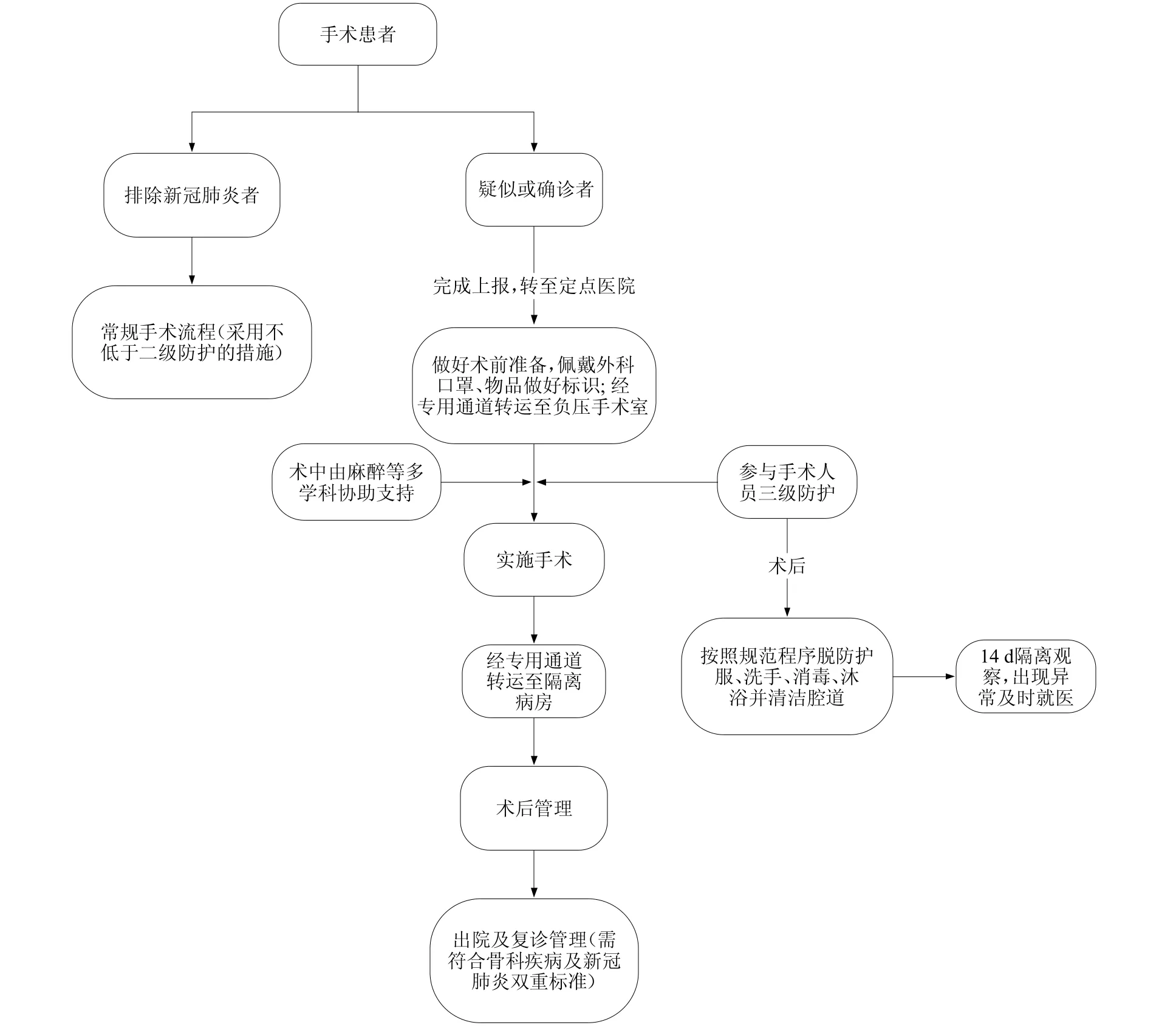
图2 新冠肺炎疫情期骨科手术规范化流程图
4.8 出院后管理
5 病房管理
疫情期,凡经过排查的入院病患者均应安置在缓冲病房,进行观察和再排查。如为单病区科室,可在患者通道入口处按条件集中设立若干缓冲病房。所有缓冲病房应设置为单人间。缓冲病房原则上应设置“三区两通道”,即清洁区、潜在污染区和污染区,以及医务人员通道和患者通道,做到医患通道不交叉。建议在清洁区和潜在污染区,及潜在污染区和污染区间均应设置缓冲区,坚决杜绝交叉污染(见图3)。在缓冲病房工作的医务人员均采用二级防护措施。入住后应尽量减少患者及陪护人员外出。
病房内应做好空气、地面、病区物品、床铺及污染物的消毒,可参考《新型冠状病毒肺炎背景下普通外科诊疗防控工作建议》[17]。
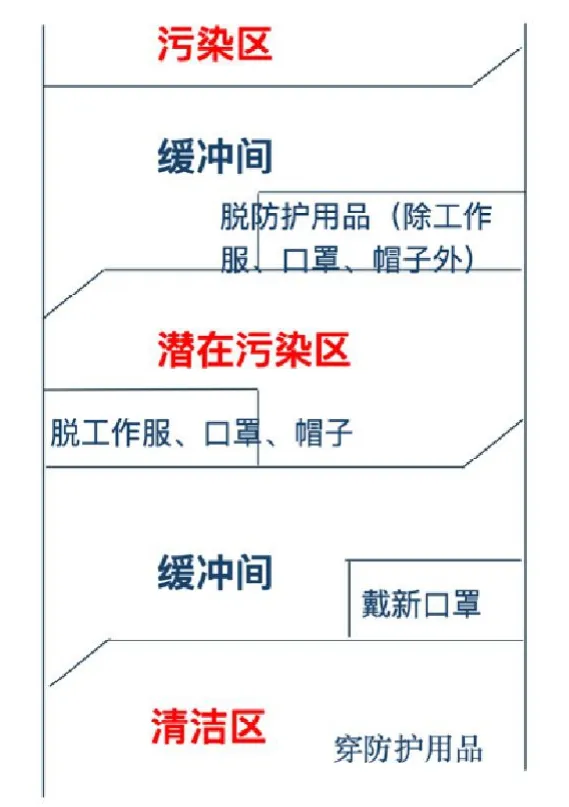
图3 缓冲病房医务人员通道的设置
6 预防管理
由于骨科专科的特殊性,新冠肺炎病例的治疗、隔离非骨科医生所长,但在严重的疫情面前,我们仍需要掌握足够的预防措施,发现疑似病例及时上报,并做好自身防护,这些措施应包括:掌握相关的医院感染知识,如消毒隔离制度、职业暴露的关键途径以及暴露后的处理手段;严格规范的实施操作,尤其是有创操作,避免锐器伤害;熟知疑似病例的筛查、确诊及转运流程;熟练防护器具的穿戴方法,能正确辨认并使用有效的防护工具[15];加强一线工作人员心理疏导,缓解心理压力[22]。
7 总结
此次的新冠肺炎疫情以华中科技大学同济医学院附属同济医院等为代表的中坚力量在疫情的抗击中付出了巨大的努力。骨科的医务工作者作为阻击疫情的重要一员,在新冠肺炎患者的救治中总结出了很多宝贵的经验。此专家共识是由湖北省及全国奋战在抗疫第一线的专家团队共同制定而成,意在为疫情期骨科医务人员的诊疗提供实用性、规范性的参考,在各级医疗机构的骨科中建立科学、有序的诊疗模式,以达到有效救治患者、避免交叉感染、保护人员安全的目的。
应当指出,目前各界对于新冠肺炎的探究还在不断进行中,本共识代表了专家团队在现时期处理骨科诊疗的一致认识。随着对新冠肺炎研究的加深,本共识一定会得到进一步的完善,为抗疫大局作出应有的贡献。我们有理由在党中央的正确部署下,全国人民坚定信心,同舟共济,就一定能打赢这次疫情防控的人民战争、总体战、阻击战。

