持续负压吸引延长带管时间对颈部淋巴结核术后切口的影响
赵大卫 陈丽会 郄东磊 李辉 白峰 王明正
颈部淋巴结核(cervical tuberculous lymphadenitis,CTL)是常见的肺外结核,手术治疗已经成为很多外科医师首选的治疗方法,但是手术治疗后较高的术后复发率和切口感染率仍然是外科医师面临的问题[1-3],对于术后复发问题,已经有较多的文献进行了讨论[4-6],而有关切口感染、皮下积液、切口延迟愈合等术后近期并发症的文献较少。河北省胸科医院自2013年5月采用持续负压吸引延长带管时间的引流方式明显降低了CTL术后切口感染等并发症的发生率,报告如下。
1 资料与方法
1.1 一般资料 回顾性分析2013年5月至2016年5月河北省胸科医院外科手术治疗的92例CTL的临床资料,归为治疗组;选取2013年5月以前40例患者作为对照组。2组一般临床资料间差异无统计学意义(P>0.05),具有可比性。见表1。
1.2 入组标准 (1)经手术治疗的患者;(2)术后病理证实为颈部淋巴结核;(3)有完整的临床资料和门诊随访资料。
1.3 排除标准 (1)应用激素或者免疫抑制剂的患者;(2)颈部皮损面积较大,不能直接缝合封闭创面的患者;(3)经结核菌培养+药物敏感试验证实为耐多药结核患者;(4)自动出院患者;(5)失访患者;(6)未行手术治疗的患者。
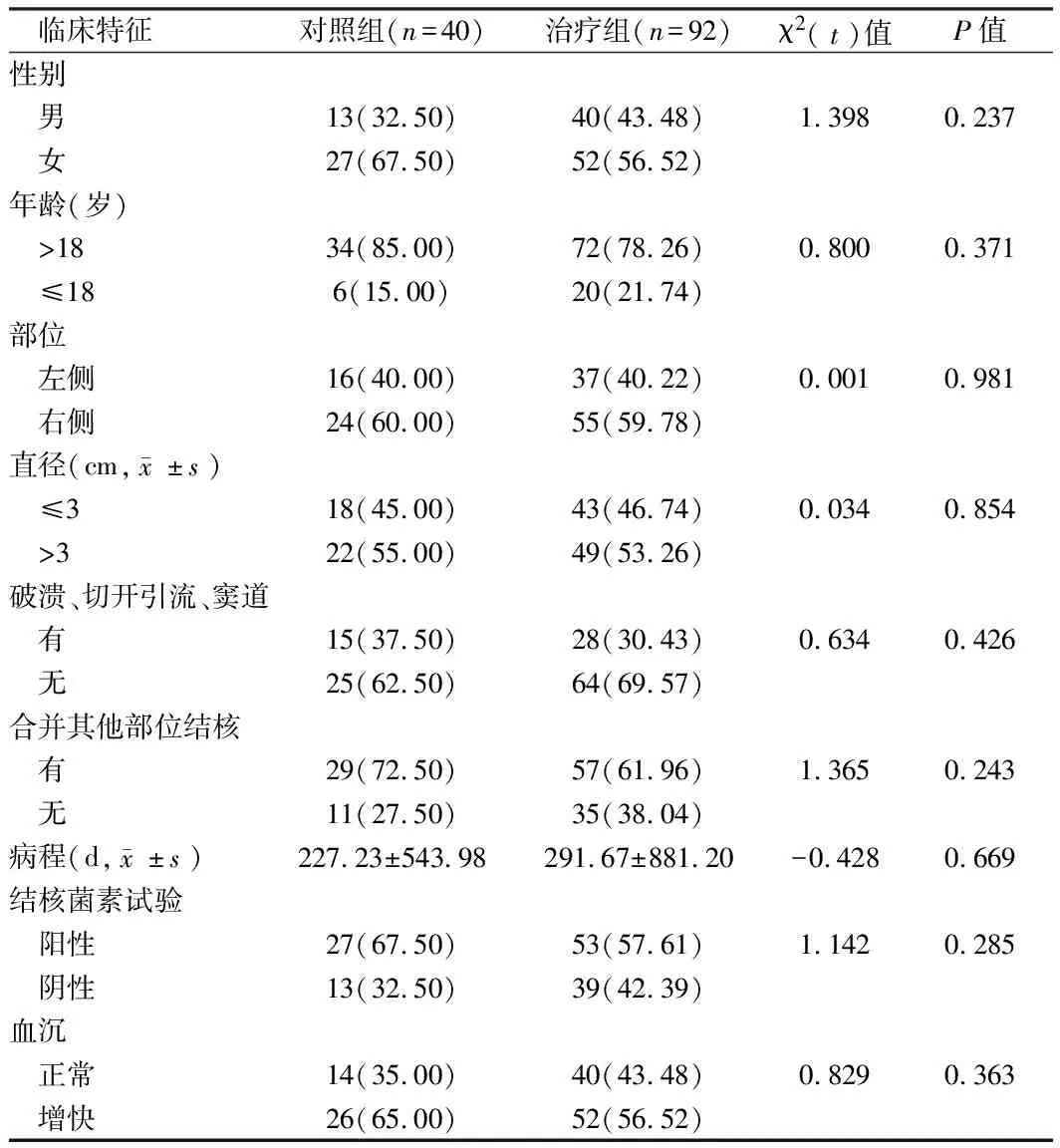
表1 2组一般临床资料 例(%)
1.4 方法
1.4.1 术前准备:所有患者术前行抗结核药物治疗2~3周,治疗方案为异烟肼(H)、利福平(R)、吡嗪酰胺(Z)、乙胺丁醇(E)等药物,复发患者或出现白细胞降低、肝肾功能损伤的患者采用帕司烟肼、利福喷丁、乙胺丁醇、吡嗪酰胺和(或)左氧氟沙星等药物治疗。颈部局部有较大脓肿(直径≥3 cm)形成和(或)合并普通细菌感染,先行切开引流,应用敏感抗生素治疗,待局部水肿明显减轻后,再行彻底的手术治疗。手术前1 d由固定的、经验丰富的超声科医师行颈部彩色超声定位并标记,明确肿大淋巴结范围及大小。
1.4.2 手术方式及放置引流:对于颈部有多个区域肿大淋巴结的患者,采用区域性功能性颈淋巴结清扫术,对于单个肿大淋巴结或者单个区域多个肿大淋巴结的患者,采用病灶清除术治疗。放置引流类型:对照组根据手术创面大小采用多孔硅胶管引流或者橡皮片引流,硅胶管引流另行戳口,不经原切口,橡皮片引流条经原手术切口引出。治疗组所有患者全部采用不经原手术切口、另行戳口的多孔硅胶管引流。术后硅胶引流管均接一次性持续负压吸引器并保持引流通畅。
1.4.3 术后处理及随访:术后继续按术前方案抗结核治疗,并常规给予抗感染治疗,观察并记录引流量,对照组患者橡皮片引流条一般在术后48~72 h拔除。硅胶引流管拔管指征:24 h引流液<5 ml,手术区皮下无波动感,无明显压痛,切口无红、肿、热、痛等感染迹象,记录带管时间。拔除引流管或引流条后手术区域应用宽弹力带加压包扎。治疗组硅胶引流管的带管时间根据手术范围、创面大小、创面污染程度、引流量等多个因素确定,拔管指征:24 h引流量<2 ml,手术切口无红、肿、热、痛等感染迹象,颈部彩色超声显示手术区无积液,手术创面已由肉芽组织填充,引流管皮肤内长度≥5 cm分次拔除,<5 cm一次拔除,手术区域不作加压包扎。出院后继续抗结核药物治疗,疗程18个月,按5HRZE/10HRE/3HR治疗。治疗期间每1个月复查1次,停药后每3个月复查1次,随访24个月。
1.5 观察指标 (1)术后住院时间。出院标准:患者无发热、复查血常规显示白细胞正常、颈部切口愈合良好、手术区域无积液、引流管或者引流条已经拔除,或者切口感染需要更换敷料周期为1次/周。手术后至以达到出院标准的时间为术后住院时间。(2)术后引流量,手术后通过引流管或者引流条引流出的液体总量。(3)术后带管时间。计算方法:自手术室回病房时刻至拔除引流管(条)时刻/24 h,取整数,余数≤12,整数即为带管时间;余数≥12,整数+1即为带管时间。(4)切口愈合不良。除住院期间切口感染、手术区皮下积液、延迟愈合等计算在内外,还包括切口暂时愈合,出院1个月内出现的切口感染、手术区域出现脓肿等。(5)术后复发。切口愈合良好后,门诊和(或)电话随访24个月,在切口愈合良好1~24个月内患者出现手术侧切口感染、淋巴结持续增大超过3个月、淋巴结化脓、破溃等情况均视为术后复发。在此时间段内出现非手术侧如上情况,不视为复发。在切口愈合良好24个月以后发生的手术侧和(或)非手术侧淋巴结持续肿大超过3个月、化脓、破溃等情况,不计算在内。(6)切口舒适度。采用问卷调查方式进行,将切口舒适度分为4个等级:Ⅰ级舒适,Ⅱ级比较舒适,Ⅲ级不舒适,Ⅳ级非常不舒适。患者自行判断切口情况,选择舒适度等级。
2 结果
2.1 2组术后住院时间、术后带管时间和术后引流量比较 2组术后住院时间差异无统计学意义(P>0.05);术后带管时间治疗组明显长于对照组,差异有统计学意义(P<0.05),术后引流量治疗组明显多于对照组(P<0.05)。见表2。
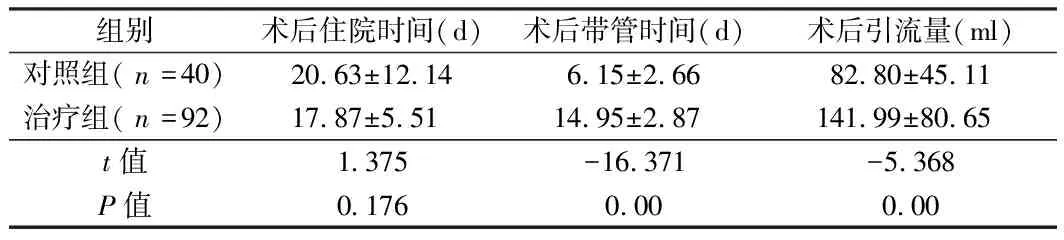
组别术后住院时间(d)术后带管时间(d)术后引流量(ml)对照组(n=40)20.63±12.146.15±2.6682.80±45.11治疗组(n=92)17.87±5.5114.95±2.87141.99±80.65t值1.375-16.371-5.368P值0.1760.000.00
2.2 2组间切口愈合情况和术后复发率比较 术后切口愈合不良率治疗组明显低于对照组,差异有统计学意义(P<0.05);术后复发率2组间差异无统计学意义(P>0.05)。见表3。
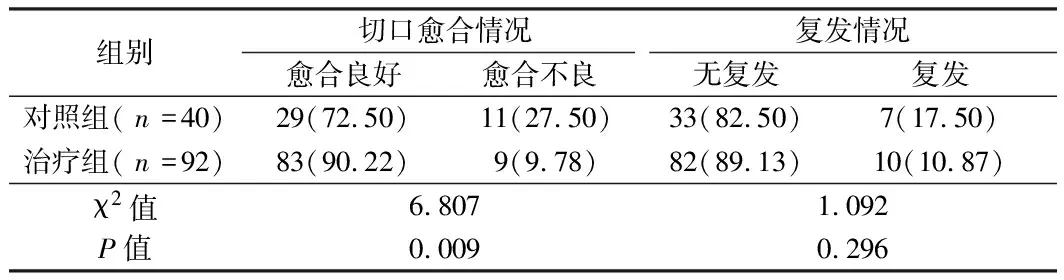
表3 2组切口愈合情况及术后复发率比较 例(%)
2.3 2组间切口舒适度比较 治疗组切口舒适度明显优于对照组,2组间差异有统计学意义(P>0.05)。见表4。

表4 2组间患者切口舒适度比较 例
3 讨论
颈部是淋巴结核中最常见的受累部位[7,8],淋巴结受到结核分枝杆菌侵犯后出现淋巴结肿大,随炎症加重,淋巴结液化坏死,包膜受累侵及周围组织出现淋巴结周围炎,部分患者形成寒性脓肿,甚至破溃形成经久不愈的窦道,淋巴结周围的肌肉、软组织、神经、颈部大血管等重要结构可构成脓肿或者窦道的壁,手术治疗时需要保护这些重要结构,不能进行彻底的切除。即使对脓肿壁和(或)窦道壁进行了彻底的消毒处理,创面上仍有可能存在结核分枝杆菌,术后掺杂着血液、创面渗出液、坏死细胞碎屑和细菌的液体如果引流不通畅,积聚在手术创面势必会影响切口愈合,甚至导致感染。CTL患者以青少年居多[9];女性多于男性[10];手术治疗后切口的顺利愈合可以最大程度地减少瘢痕组织的形成;颈部是身体的裸露部位等诸多因素促使CTL患者对该区域的要求较高。CTL形成寒性脓肿若炎症未波及皮肤,手术治疗后切口可以一期愈合;如果炎症波及皮肤或者合并普通细菌感染,先行切开引流排出脓液待炎症减轻后再行手术治疗,经过适当的处理,切口仍然可以直接缝合达到一期愈合[11,12],这是结核性脓肿不同于普通细菌性脓肿的治疗特点。CTL的手术是治疗感染的操作,由于结核分枝杆菌感染归属特殊感染,还应该具备一些不同于普通细菌感染的引流特点。但是现阶段并没有CTL手术治疗和术后管理的指导规范或专家共识,因此探索一种适合CTL术后引流的方法是非常必要的。
既往CTL术后引流常借鉴于胸壁结核的切口引流,残腔和创面较大的采用引流管持续负压吸引的主动引流,小的采用橡皮片被动引流,并加压包扎。近年来的研究发现持续负压吸引的主动引流在某些方面优于被动引流[13],能及时清除坏死组织,减少炎性因子的释放[14],刘佳坤等[15]认为持续负压引流可以降低外穿性结核性脓胸的切口不良愈合率,被动引流不适合感染切口,故本研究舍弃引流条被动引流而采用持续负压的主动引流。吴常青等[16]对CTL术后感染、复发的原因进行了分析,认为引流不畅是一个重要因素。贾晨光等[17]在治疗脊柱结核术后脓肿时发现通畅的术后冲洗引流可以减少脓液的产生和抑制病灶的进展。引流管的管径大小、容易打折对引流的通畅性也有影响,对于感染性病灶,闫亚欣等[18]不建议使用细的引流管,孙凤英等[19]对引起引流管阻塞的原因进行了分析,认为偏软易折的引流管是引起引流管易堵塞的独立危险因素。近年来封闭负压引流技术在骨科的推广和应用,取得了良好的治疗效果[20]。杨磊等[21]将其应用于淋巴结核患者,54例患者经区域性淋巴结清扫术后,应用封闭负压引流技术引流1~2周,根据创面肉芽生长情况二期缝合切口,发现54例患者均一次性治愈。虽然应用负压封闭引流技术能保持持续有效的引流,但是切口不能一期缝合,会遗留较大瘢痕,限制了在颈部的推广应用。作者在临床工作中发现橡皮片引流、持续负压引流时间短及加压包扎,容易出现引流不通畅,导致渗液淤积而发生积液和感染。所以对CTL术后引流方式进行了改进,采用持续负压吸引并延长带管时间,舍弃加压包扎,研究发现这种主动的引流方式能引流出更多的渗液,能明显降低切口愈合不良率,并不增加患者术后住院时间和术后复发率,术后切口舒适度明显优于传统的宽弹力带加压包扎。这也不难理解,切口加压包扎虽然可以减少创面渗出,但并不能改善引流,甚至加重渗液的瘀积。由于颈部特殊的解剖特点,只有颈下部的切口加压包扎的效果比较可靠,颈中部和颈上部的切口不能进行确切的加压包扎,即使加压包扎,由于气管、颈部大血管、神经和活动等原因,弹力带不易固定且容易松动,经常需要重新固定,增加医护人员的工作量。持久的加压包扎,容易引起切口皮肤血运障碍,造成皮缘坏死[11]。当然,手术治疗是一个系统工程,每一个环节和步骤都很重要,并不是单靠引流就能解决所有问题,术中彻底的清除坏死组织、病变淋巴结和术后有效的抗感染、抗结核治疗也是防止术后感染和复发的关键。
在实施持续负压引流的过程中需要注意以下几点:(1)选用适当管径的多个侧孔、偏硬的硅胶管做引流管,以免受压、打折,影响引流效果。作者常用20~22号“T”形管作引流管,因此管管径适中,偏硬,管壁较厚,不易受压打折导致管腔闭塞,引起引流不畅。(2)不经原切口引出,需要另行戳口引流,以免影响切口愈合。(4)对于部分寒性脓肿和(或)合并普通细菌感染波及皮肤,术后切口一期缝合极易出现愈合不良,待引流管引流液很少后,采用逐步拔除引流管的方法。(4)为避免引流管刺激颈部大血管,放置引流管前将斜角肌和胸锁乳突肌缝合一针,将引流管放置在缝合线的外侧,既能保持引流通畅,又不会将颈内静脉吸附在引流管上出现不良后果。
综合上述,持续负压引流延长带管时间的引流方式可以明显降低CTL术后切口感染率,是适合CTL术后的引流方式。

