胰激肽原酶联合羟苯磺酸钙对糖尿病肾病患者炎症因子和肾功能的影响
黄欢,高晓晓,章法香,缪珩
(1.南京市浦口医院内分泌科,南京 210031;2.南京医科大学第二附属医院内分泌科,南京 210031)
糖尿病肾病(diabetic nephropathy,DN)为糖尿病微血管病变所致合并症,已成为糖尿病患者死亡的主要原因之一,其发病与遗传、肾脏血流动力学异常、合并高血糖或高血压、血管活性物质代谢异常有关[1-3]。目前DN的致病机制尚未完全明确,但研究表明与患者高炎症介质状态有密切联系,单核细胞趋化蛋白-1(monocyte chemoattractant protein-1,MCP-1)对机体巨噬细胞具有趋化、激活作用,其血清含量可反映机体炎症程度[4]。目前DN的治疗强调及早预防与综合治疗,积极控制血糖、定期监控尿白蛋白排泄情况、控制血压等是常见手段。临床常采用羟苯磺酸钙治疗DN,通过微改善血管壁的生理功能、缓解循环障碍来减轻肾脏负担。胰激肽原酶具有刺激血管扩张、抑制血栓形成的作用,对微血管病变有良好治疗效果。目前对胰激肽原酶、羟苯磺酸钙分别治疗DN的探索较多,而两者联用对DN患者影响的研究少见。本研究主要分析胰激肽原酶联合羟苯磺酸钙对DN患者炎症和肾功能的影响,为DN的临床治疗提供新的思路与依据,现报道如下。
1 资料与方法
1.1一般资料 选择2016年5月至2017年12月南京市浦口医院内分泌科收治的106例DN患者为研究对象,根据治疗方式不同分为试验组和对照组,每组53例。对照组男29例,女24例;年龄41~73岁,平均(52±8)岁;病程6~23个月,平均(14.5±3.8)个月;Mogensen分期[5]:Ⅳ 期38例,Ⅴ 期15例。试验组男30例,女23例;年龄43~77岁,平均(53±8)岁;病程5~26个月,平均(14.7±4.0)个月;Mogensen分期:Ⅳ期39例,Ⅴ期14例。两组患者性别、年龄、病程及Mogensen分期比较差异无统计学意义(P>0.05)。本研究经南京市浦口医院伦理委员会审核并通过。
1.2纳入及排除标准 纳入标准:①符合《中国2型糖尿病防治指南(四)》[6]中早期DN的诊断标准;②对研究使用所有药物均耐受;③患者均签署知情同意书。排除标准:①凝血功能、免疫功能异常者;②心、肝、肾等重要脏器功能衰竭者;③精神异常,无法配合研究者;④合并其他疾病(如心力衰竭)引起肾脏病变。
1.3方法 两组患者均给予常规治疗:根据患者个体情况,通过口服相应降糖药物或皮下注射胰岛素控制血糖水平:空腹血糖<7 mmol/L,餐后2 h血糖<11.1 mmol/L;患者若有高血压情况,应将血压控制在125/75 mmHg(1 mmHg=0.133 kPa)。同时指导患者进食低蛋白、低糖和低脂肪的食物,并鼓励患者进行运动[7]。
对照组口服羟苯磺酸钙胶囊(西安利君制药有限责任公司生产,批号:160310;规格:0.5 g×20 s)治疗,每次2粒,每日3次。试验组在对照组基础上联合胰激肽原酶片(常州千红生化制药股份有限公司生产,批号:891601008A;规格:120 U×24 s)治疗,每次2粒,每日3次。3周为1个疗程,连续治疗4个疗程。
1.4观察指标和检测方法 治疗前后采集两组患者清晨空腹静脉血6 mL,采用酶联免疫吸附法检测炎症因子[肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)、白细胞介素(interleukin,IL)-2、IL-6、MCP-1]水平,采用全自动生化分析仪检测肾功能指标[血尿素氮(blood urea nitrogen,BUN)、血肌酐(serum creatinine,Scr)],采用酶联免疫吸附法检测血清内皮素(endothelin,ET)、缺氧诱导因子-1α(hypoxia-induced factor-1α,HIF-1α)水平。治疗前后收集患者24 h尿液,通过全自动生化分析仪检测24 h尿蛋白水平。
1.5疗效判定标准 显效:治疗后患者临床症状消失,尿微量白蛋白检测持续<30 mg/24 h,肾功能检测恢复正常,血糖水平控制良好;缓解:患者症状基本消失,尿微量白蛋白持续减少25%以上,肾功能检测基本正常;无效:患者临床症状未改善或加重,尿微量白蛋白减少<25%,肾功能障碍严重,甚至出现肾衰竭[7]。总有效率=(显效例数+缓解例数)/总例数×100%。
2 结 果
2.1两组患者治疗后临床疗效比较 治疗后,试验组总有效率高于对照组[88.68%(47/53)比69.81%(37/53)](χ2=5.736,P=0.017),试验组临床疗效优于对照组(Z=2.061,P=0.039)。见表1。

表1 两组DN患者临床疗效比较 (例)
DN:糖尿病肾病;对照组:口服羟苯磺酸钙治疗;试验组:在对照组基础上联合胰激肽原酶治疗
2.2两组患者治疗前后炎症因子水平比较 TNF-α组间比较差异无统计学意义(P>0.05),治疗后试验组IL-2高于对照组,IL-6和MCP-1低于对照组(P<0.05);治疗后两组患者TNF-α、IL-6和MCP-1低于治疗前,IL-2高于治疗前,各指标不同时点间比较差异有统计学意义(P<0.001);TNF-α和IL-6的组间、组间和时点间交互作用差异无统计学意义(P>0.05),IL-2和MCP-1的组间、组间和时点间交互作用差异有统计学意义(P<0.01)。见表2。
2.3两组患者治疗前后肾功能指标比较 治疗后,两组患者24 h尿蛋白、BUN和Scr水平均低于治疗前,且试验组低于对照组,各指标组间、时点间、组间和时点间交互作用差异有统计意义(P<0.01),见表3。
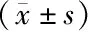

组别例数TNF-α(ng/L)治疗前治疗后IL-2(μg/L)治疗前治疗后对照组5312.0±2.85.4±1.61.3±0.42.9±0.6试验组5311.8±2.84.7±1.01.2±0.33.2±0.6 组间F=2.026 P=0.158F=4.470 P=0.037 时点间F=533.529 P<0.001F=731.917 P<0.001 组间·时点间F=0.656 P=0.420F=7.480 P=0.007组别例数IL-6(ng/L)治疗前治疗后MCP-1(ng/L)治疗前治疗后对照组5343.9±17.721.6±6.2171.5±22.364.6±8.3试验组5340.5±16.317.9±9.6176.5±23.543.8±6.3 组间F=3.796 P=0.050F=11.446 P=0.001 时点间F=148.36 P<0.001F=2643.669 P<0.001 组间·时点间F=0.005 P=0.942F=30.486 P<0.001
DN:糖尿病肾病;TNF-α:肿瘤坏死因子-α;IL:白细胞介素;对照组:口服羟苯磺酸钙治疗;试验组:在对照组基础上联合胰激肽原酶治疗
2.4两组患者治疗前后血清ET和HIF-1α水平比较 治疗后,两组患者ET和HIF-1α低于治疗前,且试验组低于对照组,各指标组间、时点间、组间和时点间交互作用差异有统计意义(P<0.001),见表4。
3 讨 论
目前认为长期高血糖、高血压导致的肾小球慢性炎症反应及肾小管间质病变是DN发病的重要影响因素[8],故血清炎症介质水平可作为DN严重程度的判断指标,辅助判定药物的疗效。TNF-α、IL-2、IL-6均为常见炎症指标,可发挥重要的免疫调节作用,从而介导DN病情进展,MCP-1能介导巨噬细胞活化与聚集,DN患者存在高血糖与炎症因子累积的病理状态,均能诱导肾小球内皮细胞对MCP-1的过表达,使肾脏炎症反应与损伤加剧[9-10]。侯敬[11]应用羟苯磺酸钙联合厄贝沙坦治疗DN,结果显示联合用药治疗后患者血清中MCP-1水平显著下降,表明羟苯磺酸钙联合厄贝沙坦可显著抑制DN患者病情进展,改善肾脏血流供应。本研究结果显示,治疗后两组患者TNF-α、IL-6和MCP-1低于治疗前,IL-2高于治疗前(P<0.001),试验组IL-2高于对照组,IL-6和MCP-1低于对照组。羟苯磺酸钙能作用于肾脏血管内皮细胞层和基底层,调节血管壁生理功能、减少血管壁阻力;同时还可降低血液黏稠度、减少高敏C反应蛋白在血管壁内的沉积,从而减轻高敏C反应蛋白介导的炎症反应[12]。在对照组的基础上,试验组联用胰激肽原酶,能够降解激肽原产生激肽。激肽对微血管具有扩张作用,能够促进血液与淋巴系统循环,在一定程度上改善机体免疫功能,加快炎症因子、氧自由基的转运,因此试验组患者上述促炎症介质水平下降更显著,IL-2水平上升更显著,提示试验组DN患者肾脏炎症反应缓解更为明显,肾脏损伤程度降低更大。
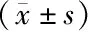
表3 两组DN患者治疗前后肾功能指标比较
DN:糖尿病肾病;BUN:血尿素氮;Scr:血肌酐;对照组:口服羟苯磺酸钙治疗;试验组:在对照组基础上联合胰激肽原酶治疗
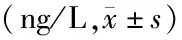

组别例数ET治疗前治疗后HIF-1α治疗前治疗后对照组5391.4±8.185.2±6.4213.2±18.3173.9±15.8试验组5389.9±7.972.3±5.6211.0±17.7154.4±12.1 组间F=49.961 P<0.001F=23.291 P<0.001 时点间F=164.785 P<0.001F=80.016 P<0.001 组间·时点间F=37.915 P<0.001F=15.727 P<0.001
DN:糖尿病肾病;ET:内皮素;HIF-1α:缺氧诱导因子-1α;对照组:口服羟苯磺酸钙治疗;试验组:在对照组基础上联合胰激肽原酶治疗
肾脏的主要功能是排泄体内代谢废物,维持机体代谢平衡。24 h尿蛋白、BUN和Scr水平均能反映肾小球的滤过功能。BUN和Scr为机体小分子非蛋白质类含氮化合物,均由肾小球滤过排出,DN患者肾小球血流量下降、膜通透性降低,故血清BUN和Scr水平升高。而DN患者肾小球炎性损伤以及相对缺氧,易造成膜上带负电荷的涎蛋白减少,使得滤膜对带负电荷的白蛋白滤过增加,出现蛋白尿[13-15]。本研究结果显示治疗后,对照组和试验组血清24 h尿蛋白、BUN和Scr水平明显低于治疗前,且试验组24 h尿蛋白、BUN和Scr水平均低于对照组。这与羟苯磺酸钙能增加血管内壁的通透性、改善其柔韧性,避免肾小球基膜增厚、形成结节以及小动脉玻璃样变,促进BUN、Scr经肾小球的滤过排出,降低白蛋白的外排有关;试验组同时服用胰激肽原酶,起到扩张血管、增加肾脏血流量、降低炎症因子对肾脏损伤以及改善肾小球循环障碍的作用。
有研究发现,肾小球微血管长期缺氧是肾功能损伤的关键环节[16]。ET具有长效、强力收缩血管的作用,组织缺氧、血管壁压力以及炎症因子刺激均能促进ET的合成[17]。HIF-1α仅在缺氧环境中稳定表达,能激活致纤维化因子,对肾间质纤维化起到促进作用[18]。DN患者高血压、高血糖增加了肾脏的损伤、减少肾小球血液的灌注,均促进肾小球血管内皮中ET的合成。ET水平升高,其促进血管收缩的能力增强,肾小球微循环持续降低,形成正反馈循环,导致DN的发展恶化[19]。羟苯磺酸钙可提高肾小球滤过作用、降低血管壁压力,故患者ET水平降低;其还能降低血液黏稠度、减少血栓的形成,恢复肾脏组织供氧,故患者HIF-1α水平降低[20]。胰激肽原酶能扩张血管、加强肾小球血液流动,故ET与HIF-1α水平均下降,肾脏血液微循环有较大改善[21]。本研究结果显示,治疗后两组患者血清ET和HIF-1α水平均低于治疗前,且试验组血清ET和HIF-1α水平均低于对照组(P<0.05)。
综上所述,胰激肽原酶联合羟苯磺酸钙能有效降低DN患者机体炎症反应,促进肾功能恢复,加强肾脏血液灌注。但由于本研究样本量不足,且未进行药物安全性及远期疗效的考察,因此关于药物的疗效尚需要临床进一步研究。

