非糖尿病住院患者低血糖发生情况及与死亡的关系分析
陈艺芳,刘宗伟,王洋,阚成霞,张君,于宜琛,侯宁宁
1潍坊医学院,山东潍坊261053;2潍坊医学院附属医院
低血糖不是一种独立的疾病,而是多种病因的结局[1,2]。无论是否存在糖尿病,严重低血糖都会导致心血管事件和死亡率增加[3]。低血糖在糖尿病住院患者中很常见,强化血糖控制可能会因低血糖而增加心血管事件发生风险和死亡率[4]。目前对于低血糖的研究主要针对糖尿病患者,国内对住院患者的血糖评价主要集中在高血糖方面[2],少有研究关注非糖尿病患者的低血糖发生情况,忽略低血糖对患者预后可能造成的危害[5,6]。而且,国内对非糖尿病患者低血糖的研究尚缺乏对其发生率、患者特点、死亡危险因素等方面的调查,大多是基于单中心的低血糖病例系列或局限于危重患者的大规模多中心研究。因此,2018年1~12月,本研究分析了非糖尿病住院患者低血糖发生情况及其疾病谱,探讨非糖尿病住院患者低血糖与死亡的关系。
1 资料与方法
1.1 病例纳入与排除标准 选择2018年在潍坊市某三甲医院重症监护病房以外科室住院的患者进入研究。通过实验室信息系统(LIS系统)、病案首页中国家疾病分类法第10次修订(ICD-10)糖尿病及其相关并发症编码(E10-E14)和医院信息系统(HIS系统)中降糖药物处方记录,筛选合并低血糖的非糖尿病住院患者。纳入标准:①住院期间发生低血糖;②年龄≥18岁;③病历资料齐全。排除标准:①符合WHO 1999年版糖尿病诊断标准的糖尿病患者;②入院时间不足24 h者;③门诊患者;④重症监护病房患者;⑤诊断为糖尿病及其相关并发症者;⑥误服、误用胰岛素和磺脲类、非磺脲类胰岛素促泌剂,诊断为医源性低血糖者。
1.2 低血糖判定标准 参考文献[7],以血糖<2.8 mmol/L为低血糖判定标准。严重低血糖没有特定血糖界值,为伴有严重认知功能障碍且需要其他措施帮助恢复的低血糖。文献[5]研究发现,血糖<2.2 mmol/L为非糖尿病严重低血糖患者死亡的强预测因子。基于可操作性考虑,本研究将非糖尿病患者严重低血糖标准界定为血糖<2.2 mmol/L。
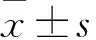
2 结果
2.1 非糖尿病住院患者低血糖发生情况 2018年在潍坊市某三甲医院重症监护病房以外科室住院的患者共57 208例,发生低血糖的非糖尿病住院患者86例,其中男49例、女37例,年龄29~90(58.01±14.82)岁;合并严重低血糖的非糖尿病住院患者34例,男23例、女11例,年龄(58.85±14.30)岁。非糖尿病住院患者低血糖发生率为0.15%(86/57 208),严重低血糖发生率为0.06%(34/57 208)。
2.2 合并低血糖的非糖尿病住院患者疾病谱 86例合并低血糖的非糖尿病住院患者中,所患疾病排名前九位依次为恶性肿瘤(31.40%)、肝衰竭(13.94%)、慢性肾脏病(11.63%)、心力衰竭(9.30%)、败血症(8.14%)、脑血管病(8.14%)、重症肺炎(6.98%)、垂体功能减退症(2.33%)、胰岛素瘤(2.33%)。
2.3 合并低血糖非糖尿病住院患者死亡的危险因素 86例非糖尿病低血糖患者住院期间死亡26例(30.23%),其中严重低血糖34例死亡14例(41.18%)。将26例死亡患者纳入死亡组,其余60例患者纳入非死亡组。死亡组与非死亡组年龄分别为(62.15±12.75)、(56.22±15.38)岁,住院时间分别为9.00(2.75,19.50)、9.00(5.00,20.00)d,CCI评分分别为5.50(4.00,7.00)、1.00(0.00,3.00)分。单因素分析结果显示,死亡组与非死亡组性别、急诊入院、吸烟、胃切除史、是否接受肠外营养治疗情况差异无统计学意义(P均>0.05);死亡组进行手术治疗、血液透析的比例高于非死亡组,死亡组合并恶性肿瘤、低蛋白血症、重症肺炎、脑血管病、心力衰竭、肝衰竭、慢性肾脏病、败血症的比例及CCI评分高于非死亡组(P均<0.05)。见表1。将单因素分析差异有统计学意义的因素(手术治疗、血液透析、恶性肿瘤、低蛋白血症、重症肺炎、脑血管病、心力衰竭、肝衰竭、慢性肾脏病、败血症、CCI评分)为自变量,以住院期间是否死亡为因变量,进行多因素Logistic回归分析,结果显示,高CCI评分(OR=2.057,P=0.014)、慢性肾脏病(OR=25.492,P=0.012)、败血症(OR=180.134,P<0.001)是合并低血糖的非糖尿病住院患者死亡的独立危险因素。见表2。
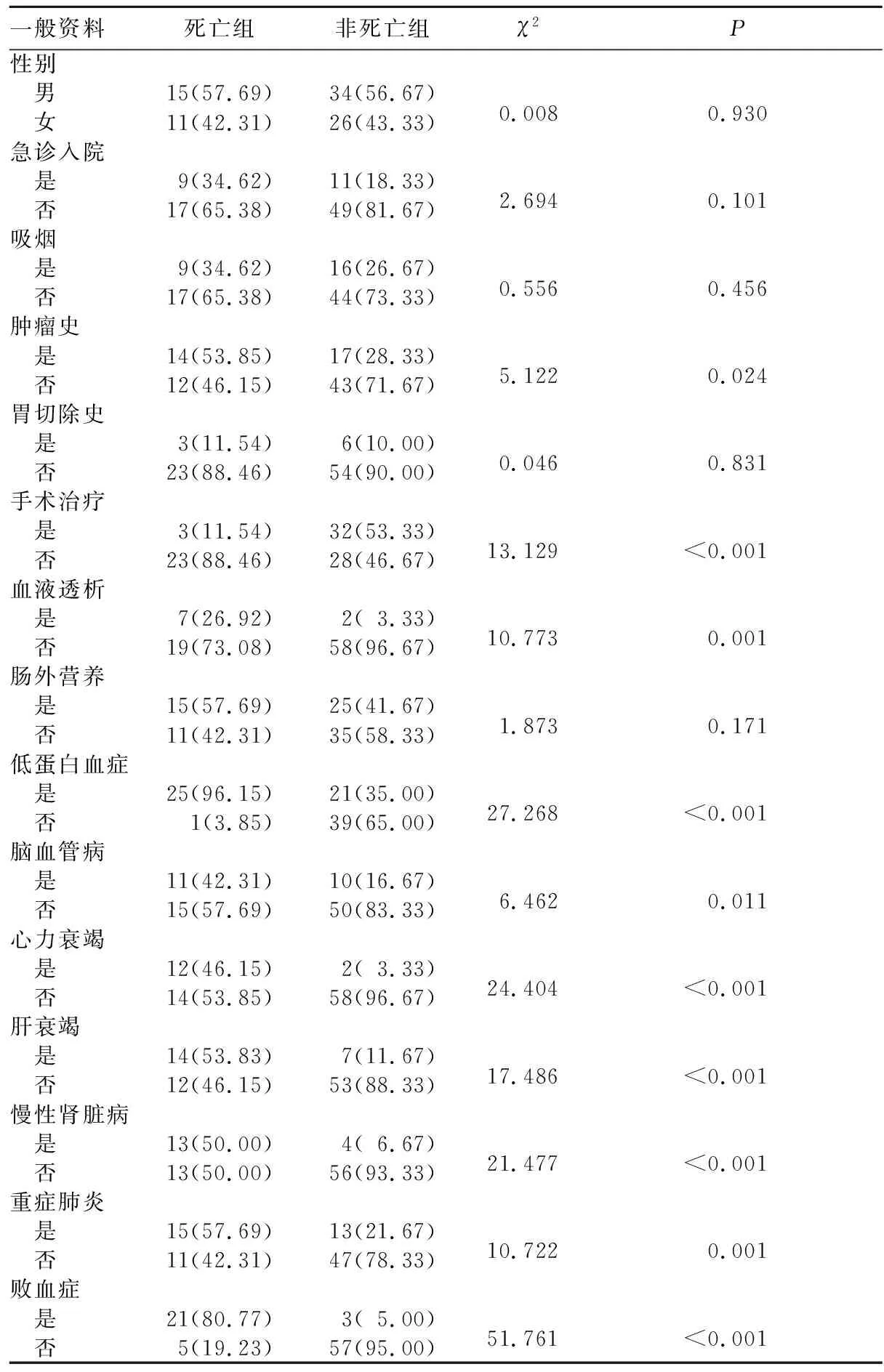
表1 死亡组与非死亡组一般资料比较[例(%)]

表2 合并低血糖的非糖尿病住院患者死亡危险因素分析结果
3 讨论
研究认为,无论患者是否合并糖尿病,低血糖均可作为患者疾病严重程度的指标[8,9]。目前内分泌科医师关注的重点多为糖尿病患者的血糖情况,对非糖尿病住院患者发生低血糖关注较少,而非内分泌科医师对于低血糖警惕性较低,因此,非糖尿病住院患者低血糖情况常常是医疗质量监管的盲点。现有研究主要通过查询ICD-10低血糖编码(E15,E16.0,E16.1,E16.2)确认低血糖患者[10],或通过LIS系统遴选静脉血糖<2.8 mmol/L的患者[11];通过糖尿病及其并发症编码(E10-E14)除外诊断为糖尿病的患者,从而确定非糖尿病低血糖患者数量。上述低血糖遴选方式,或取决于医生对于低血糖的重视程度,或关注了入院低血糖症,而忽略了住院期间低血糖和非空腹低血糖,常常导致非糖尿病低血糖患者的遗漏。
本研究发现,重症监护病房以外的非糖尿病住院患者低血糖发生率为0.15%,严重低血糖发生率为0.06%,与Nirantharakumar等[12]的结果类似。合并低血糖的非糖尿病患者死亡率为30.23%,合并严重低血糖的非糖尿病患者死亡率高达41.18%,这一数据不容忽视。有研究数据显示,非糖尿病低血糖发生率为0.038%,住院死亡率为14.90%。存在这种差异的部分原因为本研究中诊断为糖尿病的患者未纳入发生率的计算分母中,且本研究样本量有待增加。
Nirantharakumar等[12]研究发现,基于ICD出院诊断编码的方式,统计出低血糖患者最常见的共病是败血症、肾脏疾病和酒精依赖,其次是肺炎、肝病、恶性肿瘤和降糖药自杀。本研究基于ICD出院诊断编码,同时请2位内分泌医师基于患者住院病历评价出院诊断与低血糖的因果关系,分析非糖尿病住院患者发生低血糖的疾病谱,依次为恶性肿瘤、肝衰竭、慢性肾脏病、心力衰竭、败血症、脑血管病、重症肺炎、垂体功能减退症和胰岛素瘤。本结果与前述研究结果存在差异的原因可能与地域及人种不同、医院收治病种存在差异有关。
本研究发现,高CCI评分、慢性肾脏病和败血症是合并低血糖的非糖尿病住院患者死亡的危险因素。Sako等[10]研究发现,非糖尿病低血糖住院患者死亡危险因素包括高龄、社区医院住院、低BMI、入院时昏迷、急诊入院、肾功能衰竭、心力衰竭、肺炎、败血症、慢性肝病和恶性肿瘤,与本研究结果存在差异。Sako等[10]的研究对象是因低血糖入院治疗的患者,研究机构包括综合医院、急诊医院及社区医院,使用日本急诊科医院诊断过程组合(DPC)数据库,由于遴选条件不同,因此研究结果存在差异。还有学者[13,14]研究证实BMI<18.5 kg/m2与非糖尿病低血糖患者死亡风险显著相关。CCI评分系统是基于19种基础疾病的评分系统[15],能量化基础疾病严重程度,具有方便、简捷等优势。CCI评分较高往往提示住院患者的合并症较多,病情较复杂。多项研究表明,CCI评分能有效地预测患者死亡风险,且合并症较多的患者再入院率及病死率也更高[16],尽管本研究中未分析特定合并症,但利用这些信息可以帮助指导合并低血糖的非糖尿病患者的管理。肾脏糖异生在调节血糖中起重要作用。急性和慢性肾功能衰竭时均可发生低血糖症,其机制是多因素的,包括糖异生受抑(酸中毒和毒物作用)、患者营养不良使糖异生基质供应减少、胰岛素降解减少、胰岛素敏感性增加以及感染和某些药物的诱发因素等[17, 18]。行透析治疗的慢性尿毒症患者也可发生低血糖症,特别是透析液中葡萄糖含量较多者,因为葡萄糖可刺激胰岛素分泌,而肾功能不全者胰岛素降解减少,胰岛素敏感性增加。肾脏病终末期透析患者胰岛素受体活性增强,胰岛素抵抗改善,也增加了低血糖发生风险[19]。败血症发生低血糖的机制也是多因素的。败血症状态下,细胞激肽包括TNF、IL等分泌增加,增加糖的利用,肝脏对调节激素的反应减低,使肝糖输出减少[20]。败血症患者频繁发生低血糖和高血糖事件,导致血糖控制困难,这可能对患者预后产生不利影响。Park等[21]研究发现,患有轻度低血糖的败血症患者的长期生存率明显低于未发生低血糖的败血症患者。随着低血糖严重程度的增加,患者病死率也呈上升趋势。
综上所述,非糖尿病住院患者低血糖发生率为0.15%,常见疾病为恶性肿瘤、肝衰竭、慢性肾脏病、心力衰竭、败血症、脑血管病等。高CCI评分、慢性肾脏病、败血症是合并低血糖的非糖尿病住院患者死亡的危险因素。对于存在上述因素的住院患者,应该加强住院期间血糖检测频率,进行更加积极的营养支持,高度警惕低血糖的发生;一旦发生低血糖应采取更加积极的升糖措施如静脉持续补充葡萄糖、使用糖皮质激素、增加血糖监测频率等,以降低患者的病死率。

