腹腔镜胆囊切除术治疗急性胆囊炎手术时机及手术技巧研究
梁振雄
(琼海市人民医院普外科,海南 琼海 571400)
急性胆囊炎的发病原因主要是胆囊炎局部充血导致周围粘连所致,随着腹腔镜手术的不断推广,相关治疗效果也在不断提升,把握好手术时机,提升手术操作技术对于临床治疗效果的提升有非常重要的促进作用[1]。将我院2017年8月~2018年8月收治的74例急性胆囊炎患者作为研究对象,探究急性胆囊炎患者临床治疗中腹腔镜胆囊切除术的手术时机以及手术技巧。
1 资料与方法
1.1 一般资料
将我院2017年8月~2018年8月收治的74例急性胆囊炎患者作为研究对象,按入院顺序分两组,对照组37例,男19例,女18例;年龄22~79岁,平均年龄(43.6±2.3)岁;发病至手术时间3~5小时,平均(4.1±0.2)小时;研究组37例,男20例,女17例;年龄23~78岁,平均年龄(44.5±2.1)岁;发病至手术时间3~5小时,平均(4.2±0.3)小时;两组患者一般资料对比无统计学意义(P>0.05),符合临床研究要求。
1.2 方法
对照组实施传统手术;研究组实施腹腔镜胆囊切除术,麻醉完成后实施常规四孔法实施治疗,使用trocar套管制作气腹,气腹压力控制在10~12 mmHg,完成后使用腹腔镜详细观察患者腹腔内基本情况,确定患者胆囊炎性状况以及组织间关联情况,将粘连组织进行分离暴露胆囊底,将部分胆汁抽出,且薄胆囊符合抓持要求,根据结石位置选择相适合的取石方式将结石取出,如实施Calot解剖手术后需要将胆囊颈进行扎紧,手术完成后放置引流管,手术后实施常规补液以及抗炎质量,同时需确保引流管的通常。
1.3 观察指标
统计74例患者手术中出血量、手术时间、术后排气时间以及术后住院时间,分组计算均值后进行组间对比;统计患者手术后切口出血、切口感染、胆管损伤以及胆汁漏的发生情况,分组计算并发症发生率后进行组间对比。
1.4 统计学意义
此次研究数据应用SPSS 20.0统计学软件进行处理,计数、计量资料表示为(%)、(均数±标准差)(±s),以t、x2检验。P<0.05表示差异有统计学意义。
2 结 果
2.1 对比两组急性胆囊炎患者各项手术指标
研究组患者各项手术指标均优于对照组,各项组间差异对比显著,有统计学意义(P<0.05),详见表1。
表1 两组急性胆囊炎患者各项手术指标对比(±s)

表1 两组急性胆囊炎患者各项手术指标对比(±s)
组别 n 术中出血量(mL) 手术时间(min) 术后排气时间(h) 术后住院时间(d)研究组 37 139.5±25.3 121.4±19.5 30.4±4.5 4.9±3.5对照组 37 256.4±30.2 146.9±20.3 45.1±3.6 7.9±5.2 t 18.049 5.510 15.516 2.911 P 0.000 0.000 0.000 0.004
2.2 分组对比74例患者手术后并发症发生情况
研究组37例患者手术后并发症发生率为2.70%,对照组37例患者手术后并发症发生率为18.91%,两组患者术后并发症发生率对比差异显著,有统计学意义(P<0.05),详见表2。
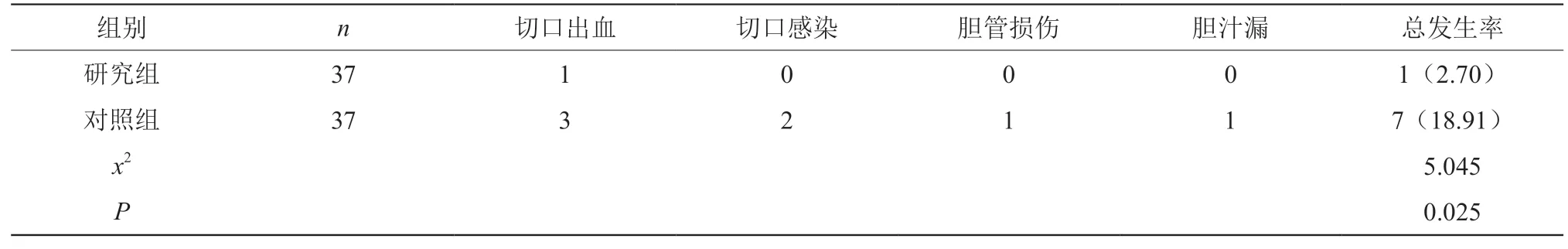
表2 74例患者手术后并发症发生情况分组对比[n(%)]
3 讨 论
3.1 手术时机
腹腔将手术是急性胆囊炎患者临床治疗中效果较好的手术方式,传统研究中认为急性胆囊炎患者胆囊内三角结构紊乱情况的出现会增加腹腔镜手术难度,随着相关研究的不断深入,腹腔镜手术效果也在不断提升。急性胆囊炎患者患病后48小时之内胆囊壁通常会出现水肿情况,充血情况并不明显,且局部粘连状况不严重,手术操作难度较小,但患病72小时之后手术难度则有所增加,胆囊内粘连组织面积会不断扩大,三角结构内水肿及充血情况也在不断加重。可见,及早实施手术对于急性胆囊炎患者手术效果的提升有非常重要的促进作用,48小时之内实施手术是最佳手术时机,最长不可超过72小时[2]。
3.2 手术技巧
Calot三角结构的暴露是急性胆囊炎患者手术中的难点,其在实际操作过程中可以自胆囊后三角位置为入路进行胆管解剖,进而解剖Calot三角结构,如操作难度较大可以通过顺逆结合或者逆行法进行胆囊切除。胆囊切除中对于动脉的处理也非常重要,是避免手术中大出血的重要措施,手术中需要间可能避免对动脉的碰触及损伤,以提升手术安全性。
综上可知,腹腔镜手术在急性胆囊炎患者治疗中效果显著,需要选择相适合的手术时间,以及专业的手术技术,缓解患者痛苦,达到高质量的治疗效果。

