双重围刺配合刺络拔罐治疗频次对急性带状疱疹疗效的影响
杨丽萍,袁军,邵云,李佳钵,解晓亚,安静
(1.河北中医学院,石家庄 050091;2.河北中医学院附属医院,石家庄 050011)
带状疱疹是一种临床常见的急性炎症性皮肤病,一年四季皆可发病,主要由水痘-带状疱疹病毒感染引起。其急性发作期表现为带状分布的集簇性水疱,伴有烧刺痛,或严重的自发痛和触诱发痛,部分合并不同程度的神经痛[1]。中医学将带状疱疹归属于“蛇串疮”范畴,认为其发病多与情志失调、过食辛辣、肥甘厚腻、感受火热之毒等所致的肝络失和关系密切。其主要病机为火毒湿热之邪蕴结肌肤,阻滞经络、气血。若急性期未能及时、规范、有效地治疗,病情迁延难愈,往往导致后遗神经痛的发生,表现为局部间断性或持续性灼痛、刺痛、跳痛或刀割样疼痛,严重降低了患者的工作与生活质量。目前,对于治疗急性期带状疱疹,西医多采用抗病毒、镇痛以及提高机体免疫力、营养神经等治疗方法。中医则以中药及针灸为主,临床多以清热解毒、健脾利湿、疏经活血、行气止痛为治疗大法,或辨证开方,或施以毫针、火针、电针、拔罐等针灸治疗。以上治疗方法虽均有一定疗效,但或疗效不确切,或特异性较差,或不良反应明显,或价格昂贵,故临床急需一种安全有效、无不良反应、易于推广的治疗方法。2017年10月至2018年12月笔者采用常规西药口服联合不同频次双重围刺法配合刺络拔罐治疗急性期带状疱疹100例,观察其临床疗效,现报道如下。
1 临床资料
1.1 一般资料
将针灸科门诊收治的急性期带状疱疹患者100例作为研究对象,按照随机数字表法分为试验组和对照组,每组50例。试验组中男26例,女24例;年龄21~76岁,平均(52±4)岁;病程 1~8 d,平均(5.62±2.19)d。对照组中男22例,女28例;年龄22~77岁,平均(52±4)岁;病程 2~8 d,平均(5.48±2.24)d。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
西医诊断参照《皮肤性病学》[2]中带状疱疹的诊断标准;中医诊断参考《中医病证诊断疗效标准》[3]中“蛇串疮”的诊断标准。
1.3 纳入标准
①符合中医及西医的诊断标准;②年龄18~70周岁;③出现疱疹 1~8 d;④依从性较好,能够配合治疗者;⑤签署知情同意书。
1.4 排除标准
①带状疱疹发生在头颈颜面部及浅表大血管者;②有精神神志异常者,有药物过敏史及过敏体质者;③有严重高血压、心脏病、肝肾疾病、血液系统疾病,有出血倾向、慢性严重感染、糖尿病者。
2 治疗方法
两组均采用常规西药口服,盐酸伐昔洛韦片(丽珠集团丽珠制药厂生产,国药准字H10960080,0.15 g×6片),每次2片,每日2次;甲钴胺片(华北制药股份有限公司生产,国药准字H2003112,0.5 mg×20片),每次1片,每日3次。
2.1 试验组
在常规西药治疗基础上,联合每日 2次双重围刺配合刺络拔罐,第 1次双重围刺法配合刺络拔罐的治疗时间段为上午8:00—10:00,第2次双重围刺配合刺络拔罐治疗时间段为下午 16:00—18:00,两次治疗间隔时间约为8 h。
2.1.1 双重围刺法
局部用75%乙醇棉签消毒,于疱疹局部、疱疹周围疼痛及皮色改变区域进行围刺,围刺分为内外2层,外层为环各疱疹集中分布区域外围边界,内层为疱疹集中分布区域中心与外围连线的中点所连成的环状线,选用0.30 mm×25 mm无菌针灸针,针尖向中心方向斜刺进针,围刺针间隔1 cm,施泻法,得气后留针30 min。
2.1.2 刺络拔罐
选择疱疹局部及疱疹周围疼痛区域,每次3~5个部位;医者双手戴一次性灭菌橡胶手套,于疱疹集中分布区域进行消毒,使用一次性七星针(皮肤针)于疱疹局部及疱疹周围疼痛、皮色改变区域给予重度叩刺,以腕力垂直弹叩,提针快,落针稳,频率匀,叩刺频率每分钟 70~90次,以皮肤出血为宜,但要以患者的耐受为度。叩刺出血后,选择合适口径的火罐于叩刺局部采用闪火法拔罐。留罐5~10 min,起罐后用医用干棉球清理残留血液,对患者叩刺形成的皮损进行局部消毒,并嘱患者保持皮损局部清洁、干燥。
2.2 对照组
常规西药治疗基础上,联合每日 1次双重围刺配合刺络拔罐,方法同试验组。
两组均以 5 d为 1个疗程,疗程结束后间隔 2 d进行下个疗程,共治疗3个疗程。
3 治疗效果
3.1 观察指标
比较两组患者止疱、结痂、脱痂时间;治疗前后疼痛视觉模拟评分法(VAS)评分,总分为10分,其中“无痛”为0分,“最剧烈的痛”为10分,患者根据自身疼痛感受给出评分;疼痛缓解程度、疗程末日疼痛持续时间,以及带状疱疹后遗神经痛的发生率。
3.2 疗效标准[4]
痊愈:患者疱疹消退,神经痛消失,皮损修复。
显效:患者疱疹结痂,脱痂达到 75%以上,神经痛基本缓解,60%以上的皮损修复。
有效:患者疱疹消退超过 50%,疼痛有所缓解,30%以上皮损修复。
无效:患者疱疹消退低于 30%,神经痛无好转,甚或病情加重。
3.3 统计学方法
使用SPSS21.0统计软件包进行统计学分析。符合正态分布的计量资料采用均数±标准差表示,组内比较采用配对t检验,组间比较采用两独立样本t检验;计数资料采用百分率表示,组间比较运用秩和检验。以P<0.05为差异有统计学意义。
3.4 治疗结果
3.4.1 两组临床疗效比较
试验组和对照组总有效率分别为 98.0%、94.0%,两组疗效比较差异无统计学意义(P>0.05)。表明两种方法对急性期带状疱疹均有较好的疗效,且临床疗效相当。详见表1。

表1 两组临床疗效比较 [例(%)]
3.4.2 两组疱疹止疱、结痂及脱痂时间比较
试验组止疱、结痂、脱痂时间均短于对照组,差异具有统计学意义(P<0.05)。详见表2。
表2 两组疱疹止疱、结痂及脱痂时间比较 (,d)

表2 两组疱疹止疱、结痂及脱痂时间比较 (,d)
注:与对照组比较1)P<0.05
组别 例数 止疱时间 结痂时间 脱痂时间试验组 50 1.98±0.611) 3.29±0.861) 11.46±1.401)对照组 50 2.87±0.81 4.64±1.13 13.76±2.07
3.4.3 两组治疗前后疼痛VAS评分比较(表3)
表3 两组患者治疗前后疼痛VAS评分比较 (,分)

表3 两组患者治疗前后疼痛VAS评分比较 (,分)
注:与同组治疗前比较1)P<0.05;与对照组比较2)P<0.05
组别 例数 治疗前 治疗后试验组 50 7.27±1.11 0.81±1.031)2)对照组 50 7.24±0.98 1.55±1.641)
两组治疗后疼痛 VAS评分均较治疗前降低(P<0.05),且试验组低于对照组(P<0.05)。详见表3。
3.4.4 两组疗程末日疼痛持续时间及疼痛缓解程度比较
疼痛缓解程度=[(首次治疗前 VAS评分-末次治疗后VAS评分)/首次治疗前VAS评分]×100%。
0表示完全没有缓解,100%表示完全缓解。
试验组3个疗程末日疼痛持续时间均短于对照组,差异有统计学意义(P<0.05);试验组疼痛缓解程度大于对照组,差异有统计学意义(P<0.05)。详见表4。
3.4.5 两组后遗神经痛发生率比较
治疗结束 1个月后回访,试验组后遗神经痛发生率为10.0%(5例),对照组为18.0%(9例),试验组后遗神经痛发生率低于对照组,但两组比较差异无统计学意义(P>0.05)。
表4 两组疗程末日疼痛持续时间及疼痛缓解程度比较 ()
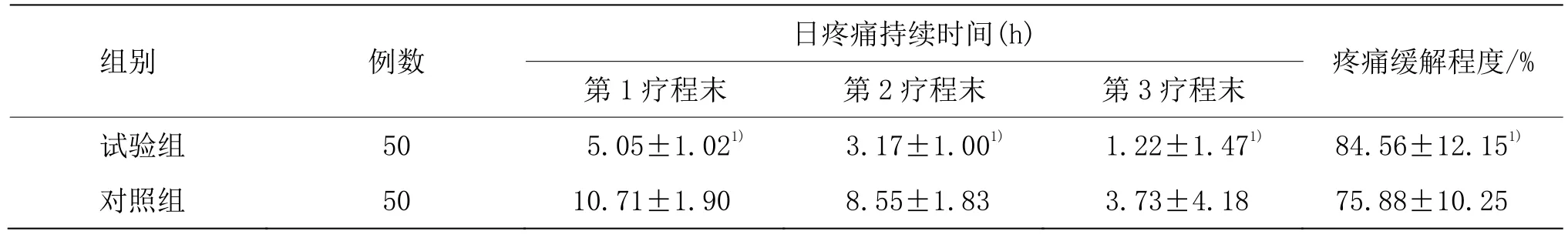
表4 两组疗程末日疼痛持续时间及疼痛缓解程度比较 ()
注:与对照组比较1)P<0.05
组别 例数 日疼痛持续时间(h) 疼痛缓解程度/%第1疗程末 第2疗程末 第3疗程末试验组 50 5.05±1.021) 3.17±1.001) 1.22±1.471) 84.56±12.151)对照组 50 10.71±1.90 8.55±1.83 3.73±4.18 75.88±10.25
4 讨论
急性期带状疱疹患者的常见症状为带状分布的疱疹、红斑和轻重程度不等的神经疼痛,多数呈急性发作。治疗以消退水疱、修复皮损和预防后遗神经痛的发生为主[5]。如未在急性期进行及时、规范、有效的治疗,往往导致后遗神经痛的发生,严重者可继发脑膜炎及运动神经麻痹[6],给患者造成极大困扰。目前对于急性期带状疱疹病情进展的机制尚不明确,多数学者认为细胞免疫功能紊乱与疾病的进展密切相关[7];此外,炎性细胞因子和周围血 P物质的代谢失常均会导致皮损加重,并介导痛觉传递进而导致持续神经损伤和疼痛症状;其中炎症因子(如 TNF-α、IL-4及 IL-6等)的异常释放可激发疱疹病毒加快复制,导致皮损、周围软组织损伤进一步加重[8-9]。已有研究表明,急性期带状疱疹的治疗基础为积极有效的抗病毒干预,通过对病毒增殖进行阻断,进而减轻病变神经的损伤。同时,营养神经药物的使用,可减轻急性期患者的疼痛症状;西医现有疗法需长时间依靠药物缓解疼痛,但起效缓慢,且药物镇痛时效性较短,远期后遗神经痛发生率仍高于 20%,长期应用不良反应较多,且易于产生耐药性,严重影响了治疗的依从性和耐受性[10],从而使病程延长、发生后遗神经痛及其他并发症(如脑膜炎、运动神经麻痹)的概率提高,应用效果多不理想。
带状疱疹在中医学中被称作“缠腰火丹”“蜘蛛疮”“腰龙”等。其发病多与情志失调、过食辛辣、感受火热之毒等所致的肝络失和关系密切,由肝郁化火、脾失健运、兼感毒邪所引发,本病病位在皮部,主要与肝、脾相关。其主要病机为火毒湿热之邪阻滞肌肤经络、气血运行不畅[11],毒邪蕴灼经络,发于肌肤,表现为红斑、疱疹,呈簇带状排布[12];阻于脉络,气血不通,不通则痛,则表现为疼痛症状[13]。中医治疗急性期带状疱疹时多遵循清热解毒、健脾利湿、疏经活血、行气止痛的治疗原则,多采用针刺、刺络拔罐、中药等外治或内治法治疗。
围刺又称围剿刺法、围针法,是在病变局部运用多针进行包围式针刺的一种治疗方法。围刺法源于《灵枢·官针》五刺中的“豹文刺”及“扬刺法”,后经后世多个医家在临床中实践、探索并改良,扩大了其临床治疗的适应证范围,形成了现代常用的围刺法[14]。针刺具有疏通经气、调节气血、清热解毒、活血化瘀、调理脏腑、助推经气运行等功能。围刺针法中多针浅刺可进一步加强清热解毒、疏经活血之功,而通过对神经损伤的阻断效应可进一步阻滞邪气外散,调节营卫通畅[15]。本观察在病灶区运用毫针围刺,主要发挥其清热解毒、疏经活血的作用。现代医学研究表明,围刺针法能够使体内热激休克蛋白70含量增加、超氧化物歧化酶活性增强,减少氢离子和锘的堆积,有助于降低神经毒性,促进皮损愈合[16];而双重围刺分内外两层进行围刺,直击病灶的同时,进一步扩大针刺感传范围,进而可进一步增强清热解毒、疏经活血之功效,以增强针刺疗效。
刺络源自《灵枢·官针》中九刺之“络刺”,即浅刺体表细小络脉,使之出血,以泻其邪。而皮部正是“卫气之所留止,邪气之所客也,针石缘而去之”的所在。用皮肤针叩刺皮部,从“以痛为腧”进行施治,以激发经脉气血,调节脏腑功能,从而起到防治疾病的目的。现代医学研究证实,放血疗法可使局部血液循环加速,有利于局部组织炎症、水肿的消退,减轻对神经的刺激与压迫,促进神经的修复与再生[17-18]。
拔罐疗法能使气血活动旺盛、经络运行通畅,具有清热解毒、祛瘀生新、通经活络、行气止痛等作用。现代研究证实,拔罐的负压作用使局部组织充血、水肿,引起神经、肌肉等一系列的神经-内分泌反应。同时刺激皮损区域新陈代谢加快,刺激代谢废物与毒性因子清除,从而缩短病程、预防后遗神经疼痛发生;拔罐的温热作用,能促进皮损局部血液循环,增强血管壁通透性,提高机体对疼痛的耐受性,从而有效缓解疼痛[19-20]。
双重围刺法配合刺络拔罐,既能通络止痛,又可祛瘀生新,共奏行气泻邪、疏经通络之功,以促郁积湿热毒邪外泄,进而加快疱疹皮损消退的进程。
治疗频次的确定以针刺作用的半衰期和残效量为科学依据。针刺作用的半衰期是指针刺作用衰减为最大效应的一半所需的时间。针刺作用的残效量是指针刺作用的半衰期过后针刺作用完全消退所需的时间[21]。基于半衰期和残效量的客观规律,对于疼痛持续时间较长的患者,增加治疗频次对于发挥针刺镇痛的持续作用具有积极意义[22];同时结合临床观察发现,在对急性期带状疱疹患者进行双重围刺配合刺络拔罐治疗后,疼痛明显减轻或消失。约8 h后,患者疼痛复现或症状反复,甚或加重,故选择8 h后再次进行双重围刺法配合刺络拔罐,加强其疏经活血、行气止痛、泻热解毒之功,以减轻患者的疼痛程度,减少患者疼痛持续时间。同时,促进疱疹结痂、脱落,加速皮损愈合,从而缩短病程,提高临床疗效。
本研究结果显示,试验组总有效率为 98.0%,高于对照组的94.0%;试验组止疱、结痂、脱痂时间均短于治疗组;试验组VAS评分较治疗前降低,且低于对照组;试验组疼痛缓解程度以及每疗程末日疼痛持续时间均短于对照组;试验组后遗神经痛发生率 10.0%,低于对照组 18.0%,但差异无统计学意义,可能是由于样本量过小所致,有待于进一步进行大样本研究。
综上所述,在常规西药口服基础上,联合每日2次双重围刺法配合刺络拔罐可以有效提高临床疗效,缩短带状疱疹患者止疱、结痂和脱痂时间,减轻患者疼痛程度,减少疼痛持续时间,延长疼痛间隔时间。
——滋阴养胃 少酸宜甜

