亚临床甲状腺功能减退症合并妊娠期糖尿病对患者生化指标及妊娠结局影响分析
麦丽兰 陈 静 汤礼宾 曹 姬
深圳市龙华区人民医院,广东深圳 518109
现今,妊娠期甲状腺功能减退症(SCH)与糖尿病(GDM)的发病率逐年提升,并且患者往往同时患有这两种疾病,严重影响妊娠结局[1]。实际上,甲状腺功能异常可以凭借下丘脑-垂体-靶腺轴激素的产生,对机体中的糖代谢,脂代谢产生一定影响,再加上甲状腺功能减退和免疫系统之间存在较大关联性,甲状腺功能衰退,患者机体中具备自身免疫抗体的几率较高,而这就会干预胰岛素抵抗的功能,进而影响妊娠糖代谢[2]。GDM 是因为胰岛素抵抗增强,并且胰岛素处于较为缺乏的状态,进而提升泵胰高血糖素的含量,强化脂肪动员,机体出现血糖代谢失衡与利用缺陷,进而影响围产期女性与胎儿的生命及健康[3]。国内外并未出现有关这两种疾病之间的关联性研究,并且并未针对两种疾病对血清胰岛素、血糖、血脂的作用及影响进行深入分析[4]。鉴于此,本研究密切监测单纯SCH,SCH伴GDM、正常孕妇的甲状腺性能、凝血指标、脂质代谢、妊娠结局等,探讨SCH 伴GDM 对上述指标的作用及影响。
1 资料与方法
1.1 一般资料
选取2016 年1 月~2018 年9 月我院收治的SCH 孕妇100 例作为本次研究对象,依据孕妇是否患有GDM 将其分为SCH 组和SCH 合并GDM 组,每组50 例,选取同期前来检查的指标正常的孕妇50 例为参照组,SCH 组孕妇年龄22 ~36 岁,平均(28.6±4.8)岁,孕周25 ~29 周,平均(26.11±3.82)周;SCH 合并GDM 组孕妇年龄23 ~38 岁,平均(31.1±4.1)岁,孕周26 ~30 周,平均(27.03±2.93)周;参照组孕妇年龄22 ~39 岁,平均(31.4±6.0)岁,孕周25 ~31 周,平均(26.31±6.22)周。三组孕妇一般资料比较差异无统计学意义(P >0.05)。
纳入标准:(1)符合SCH 诊断标准;(2)符合GDM 诊断标准;(3)符合自然分娩特征;(4)单胎。
排除标准:(1)既往存在甲状腺疾病、糖尿病及其他自身免疫性疾病;(2)合并其他对血脂有影响的疾病;(3)合并心脏、肝脏及肾脏等疾病;(4)存在意识障碍及精神疾病者。
GDM 诊断标准:依据2014 年妊娠合并糖尿病诊治指南,对所有尚未被诊断为孕前糖尿病或GDM的孕妇,在妊娠24 ~28 周行75g 口服葡萄糖耐量试验(oral glucose tolerance test,OGTT)。75g OGTT的正常值是指空腹、口服葡萄糖后1、2h 血糖值分别小于5.1、10.0、8.5mmol/L。任何一点血糖值达到或超过上述标准即诊断为GDM。因OGTT 一般于妊娠24 ~28 周进行,故本研究将16 ~20 周的甲状腺功能简称为OGTT 甲状腺功能,将30 ~34 周甲状腺功能简称为OGTT 后甲状腺功能。
SCH 是指孕妇TSH 在早孕期在2.5 ~10mU/L而FT4 水平在正常范围内。
1.2 方法
孕妇均在孕24 ~28 周时进行5mL 空腹静脉血的采集,抗凝剂选择枸橼酸钠(上海恒远生物科技有限公司,Sigma),采取离心技术得到血清,检测炎性及血脂、凝血指标,并且检查甲状腺激素。炎性指标主要涵盖:hs-CRP,TNF-α,IL-6。hs-CRP检测的设备是日立7600 型全自动生化分析设备与配套试剂,IL-6 及TNF-α 的检测方式是酶联吸附法,试剂盒的生产厂家为深圳晶美生物工程公司;血脂指标主要涵盖:TC、TG、HDL-C、LDL-C。检测时所运用的设备及试剂为日立7600 型全自动生化分析设备(型号:7600,北京泰林东方商贸有限公司)与配套试剂;凝血指标涵盖:APTT、PT、TT、FIB、AT Ⅲ;TSH 的检测设备为日立7600 型全自发 动生化分析设备,并且运用配套试剂[5]。
1.3 观察指标
产妇生产7d 内进行随访,将实际的妊娠结局详细记录下来,记录的内容有:妊娠期高血压、胎儿生长受限、早产、低体重儿、胎盘早剥、子痫前期。
1.4 统计学处理
数据分析采用SPSS22.0 软件,计数资料以率(%)表示,组间比较行χ2检验;等级资料分析采用秩和检验;计量资料使用()表示,两组间比较采用独立样本t 检验;以P <0.05 为差异有统计学意义。
2 结果
2.1 三组孕妇血脂指标及TSH比较
SCH 合并GDM 组孕妇TC,TG,LDL-C 血脂指标值及TSH 值均高于SCH 组,差异有统计学意义(P <0.05),SCH 组,SCH 合并GDM 组孕妇TC,TG,LDL-C 血脂指标值及TSH 值均高于参照组,差异有统计学意义(P <0.05),但三组孕妇的HDL-C 值,差异无统计学意义(P >0.05),详见表1。
表1 三组孕妇血脂指标及TSH比较
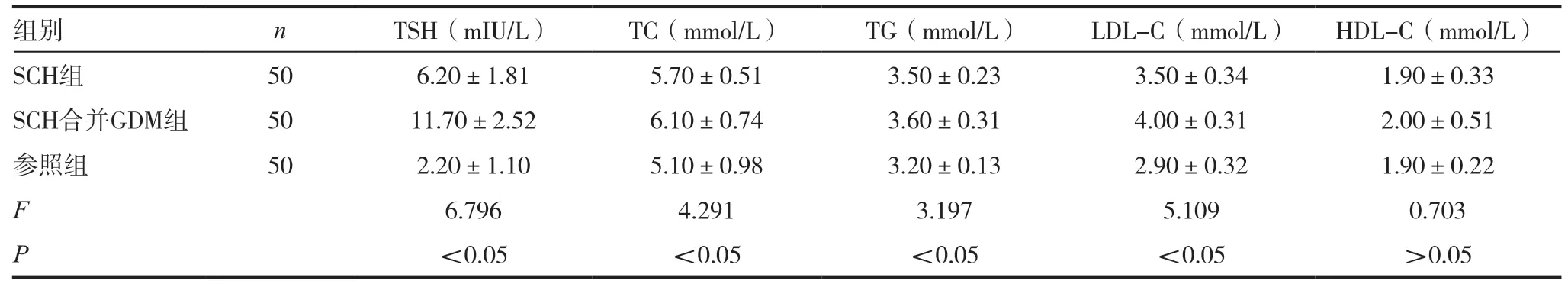
表1 三组孕妇血脂指标及TSH比较
组别 n TSH(mIU/L) TC(mmol/L) TG(mmol/L) LDL-C(mmol/L) HDL-C(mmol/L)SCH组 50 6.20±1.81 5.70±0.51 3.50±0.23 3.50±0.34 1.90±0.33 SCH合并GDM组 50 11.70±2.52 6.10±0.74 3.60±0.31 4.00±0.31 2.00±0.51参照组 50 2.20±1.10 5.10±0.98 3.20±0.13 2.90±0.32 1.90±0.22 F 6.796 4.291 3.197 5.109 0.703 P <0.05 <0.05 <0.05 <0.05 >0.05
2.2 三组孕妇凝血指标比较
SCH 组,SCH 合并GDM 组孕妇的FIB 值高于参照组,AT Ⅲ值低于参照组,差异有统计学意义(P <0.05),SCH 合并GDM 组孕妇的FIB 值高于SCH 组,AT Ⅲ值低于参照组,差异有统计学意义(P <0.05),但三组孕妇的APTT,PT 和TT 值相比差异无统计学意义(P >0.05),详见表2。
表2 三组孕妇凝血指标比较

表2 三组孕妇凝血指标比较
组别 n APTT(s) PT(s) TT(s) FIB(g/L) ATⅢ(%)SCH组 50 32.30±9.12 12.30±1.12 11.80±1.62 3.90±1.61 82.10±8.21 SCH合并GDM组 50 31.90±8.81 12.10±1.31 11.70±1.95 4.40±1.72 77.30±6.33参照组 50 31.50±7.61 12.00±0.81 11.70±1.52 3.30±1.41 88.50±8.74 F 0.052 0.081 0.026 4.281 6.411 P >0.05 >0.05 >0.05 <0.05 <0.05
2.3 三组孕妇炎性指标比较
SCH 合并GDM 组孕妇的hs-CRP,IL-6 和TNF-α值高于SCH 组,差异有统计学意义(均P <0.05),SCH组,SCH 合并GDM 组孕妇的hs-CRP,IL-6 和TNF-α值高于参照组,差异有统计学意义(P <0.05),详见表3。
表3 三组孕妇炎性指标比较

表3 三组孕妇炎性指标比较
TNF-α(pg/mL)SCH组 50 6.00±2.41 80.60±21.42 40.10±21.24 SCH合并GDM组 50 9.10±3.71 98.50±16.21 54.50±22.72参照组 50 2.80±1.42 61.30±19.51 28.60±14.65 F 5.190 10.968 9.623 P <0.05 <0.05 <0.05组别 n hs-CRP(mg/L)IL-6(pg/mL)
2.4 三组孕妇妊娠结局比较
参照组孕妇的妊娠结局均优于其他两组,差异有统计学意义(P <0.05),SCH 组孕妇发生早产、妊娠期高血压等情况均低于SCH 合并GDM 组孕妇,差异有统计学意义(P <0.05),详见表4。
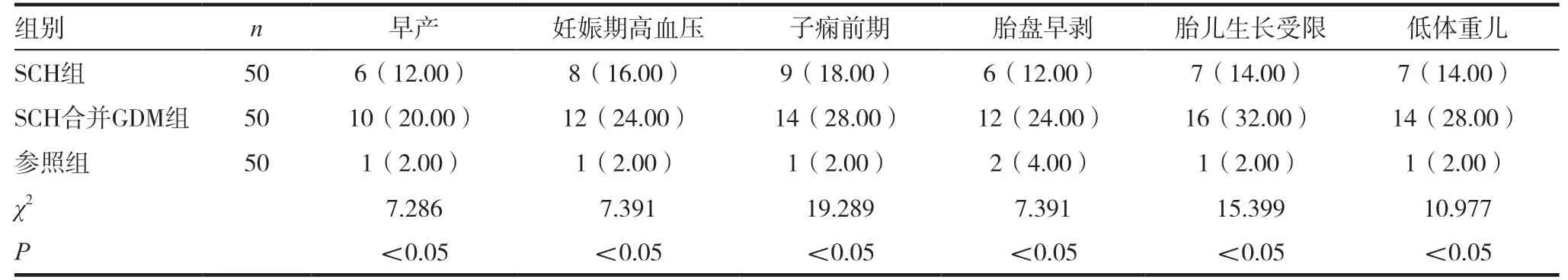
表4 三组孕妇妊娠结局比较[n(%)]
3 讨论
SCH 系指血清游离甲状腺素浓度未见异常,但血清TSH 浓度相对于正常值较高,这种症状的诱发因素主要是甲状腺存在免疫性缺陷[6]。依照相关研究可知,SCH 发生率为7.1%~10.4%,但是GDM在妊娠阶段中属于一种发生率较高的产科并发症,系指妊娠阶段第一次检查的糖耐量出现异常症状[7]。SCH 和GDM 存在较大的关联性,并且两者都会在一定程度上影响孕妇机体代谢平衡,所以合并存在的几率相对较高,并且会在很大程度上影响胎儿及产妇的健康,因此务必重视这两种疾病[8]。根据既往的研究可知,SCH 与GDM 都会影响脂质代谢,所以若是同时患有这两种疾病,就会更加严重地影响脂质代谢平衡[9]。根据本研究所得数据可知,单纯SCH 组LDL-C、TC、TG 浓度相较于对照组而言,明显较高,并且SCH 伴GDM 组相对于单纯SCH 组来说,提升的幅度顿更大(P <0.05),这就表示GDM 会使得SCH 对孕妇脂代谢平衡的影响程度加重,并且会因为血清TSH 的提升,这种程度会增大[10]。分析主要是由于甲状腺素能够激活肝细胞表面LDL 受体。若是出现SCH,甲状腺素水平会减小,LDL 受体活性及数量都会出现一定减小,这就会使得血中LDL-C 摄取量降低,LDL-C 清除与降解就会降低,最终导致LDL-C 增加[11];SCH 会使得脂蛋白酶活性弱化,导致TC 清除与降解显著降低,TC 水平也会因为TSH 的提升而显著提高[12];此外,甲状腺激素性能会弱化,进而使得流入肝脏的游离脂肪酸量显著提高,极大促进LDL-C 的合成,TG 也会因此显著增多[13]。根据相关研究可知,SCH 病患机体中的hs-CRP,TNF-α 浓度显著提升[14]。本研究显示,相对于参照组来说,单纯SCH 组,SCH 伴GDM组的TNF-α、hs-CRP、IL-6 浓度明显较高,并且SCH 伴GDM 组的提升更加明显(P <0.05),这就表示SCH 孕妇存在炎症,并且SCH 伴GDM 患者因为胰岛素具备一定的抵抗性,因此炎症反应更加强烈,这就会在很大程度上影响SCH 伴GDM 患者的脂质代谢平衡[15]。
综上所述,SCH 伴GDM 孕妇的凝血纤溶系统以及脂质代谢存在显著异常,并且慢性炎症症状非常突出,妊娠结局往往会出现不良预后,所以务必运用有效措施进行甲状腺功能的强化,密切监测此类孕妇凝血系统及脂质代谢平衡,防治不良妊娠。

