血清PCT和hsCRP在新生儿细菌感染中的临床意义
于红霞
(大同市第一人民医院新生儿重症监护中心,山西大同037004)
新生儿自身免疫系统发育不成熟,对多种病原菌缺乏抵抗力而易引起细菌感染。感染途径较多,早期临床症状常常不典型,但病情进展迅速,严重时可致脓毒血症,甚至危及患儿生命。胎龄、日龄越小,免疫功能和局限感染能力越差,发病率越高。据统计新生儿感染的发生与病死率占我国新生儿疾病首位[1],其中细菌感染更为多见[2]。因此,能早期准确诊断新生儿细菌感染,并及时合理有效使用抗菌药物治疗是降低病死率的关键。血清降钙素(PCT)和超敏C 反应蛋白(hsCRP)是新生儿细菌感染的早期诊断指标[3],近年来已在临床广泛应用。
本文回顾性分析新生儿血清PCT及hsCRP水平变化,并与已确诊新生儿细菌感染的患儿白细胞计数比较,探讨联合检测PCT及hsCRP在新生儿细菌感染的诊断及治疗中的价值。
1 资料与方法
1.1 一般资料
选取201501- 201801 月在大同市第一人民医院新生儿重症监护中心(NICU)收治的180 例经血液、脑脊液、尿液、粪便、痰液、眼脐分泌物等细菌培养,确诊有细菌感染的新生儿住院病历进行回顾性分析。依据第4 版《实用新生儿》标准[1],将其分为3 组:全身感染组65 例(其中血培养阳性确诊病例53例,脑脊液阳性确诊3例,临床诊断9例),局部感染组55 例(包括新生儿脐炎、局部脓疱疹、肺炎、结膜炎、肠炎),无感染组60 例(包括新生儿ABO溶血、咽下综合征、低血糖、单纯早产儿),胎龄28+6~40+3周之间,出生体质量1 020 ~4 200 g,入院时间从生后20 min ~20 h。排除入院前及入院即预防性使用抗生素的患儿。
3组性别、体质量、胎龄、生后时间等一般资料比较,差异无统计学意义(P>0.05),见表1。
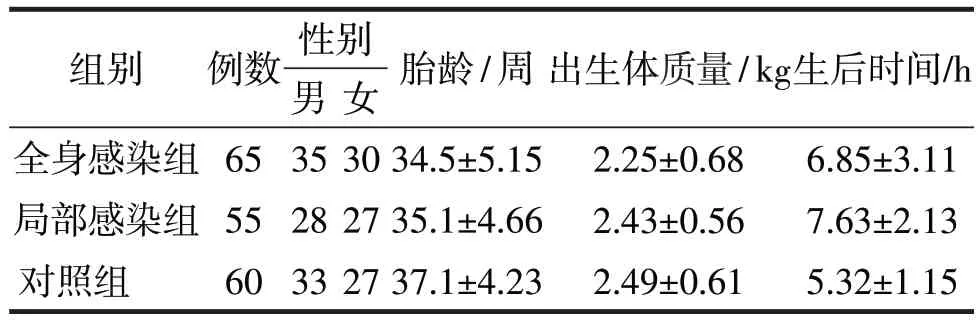
表1 3组细菌感染新生儿一般资料的比较
1.2 标本采集与检测仪器
新生儿入院后2 h 内,未使用抗生素前,查血常规+ hsCRP 及血培养、体液培养,生后满72 ~96 h再次复查血常规+ hsCRP,同时检测PCT, 如hsCRP、PCT 升高,加用抗感染药物,治疗7 ~10 d后复查血常规+hsCRP、PCT,对照组不予复查,对检测结果进行分析比较。
仪器:用Maglumi4000 全自动化学发光测定仪(深圳市新产业生物医学工程股份有限公司)测定PCT,用sysmex XS-800i 全自动血液分析仪(日本SYSMEX CORPORATION 公司)测定hsCRP、血常规,用BA-CTI/ALERT3D全自动血培养分析仪(法国生物梅里埃公司)做血培养。
1.3 评价指标
PCT 阳性:>0.5 μg/ L;hsCRP 阳性:>8 mg/L;WBC计数阳性:>20×109/L或<5×109/L。
1.4 统计学方法
应用统计学软件SPSS18.0 进行数据处理,均为计量资料,以均数±标准差()表示,均进行正态性及方差齐性检验,多组数据比较采用单因素方差分析,2组比较采用t检验;检验水准α=0.05。使用Spearman 秩相关系数检验PCT、hsCRP 的相关性。
2 结果
2.1 治疗前后血清PCT、hsCRP及WBC比较
治疗前(生后满72 ~96h)及治疗后(用药治疗7 ~10 d后)3组血清PCT、hsCRP及WBC比较见表2。与对照组相比,全身感染组、局部感染组新生儿PCT、hsCRP 水平均显著高于对照组(P<0.05),全身感染组PCT、hsCRP 水平明显高于局部感染组,差异有统计学意义(P<0.05);治疗后,实验组新生儿PCT、hsCRP 与治疗前比较,均显著降低,差异均有统计学意义(P<0.05)。
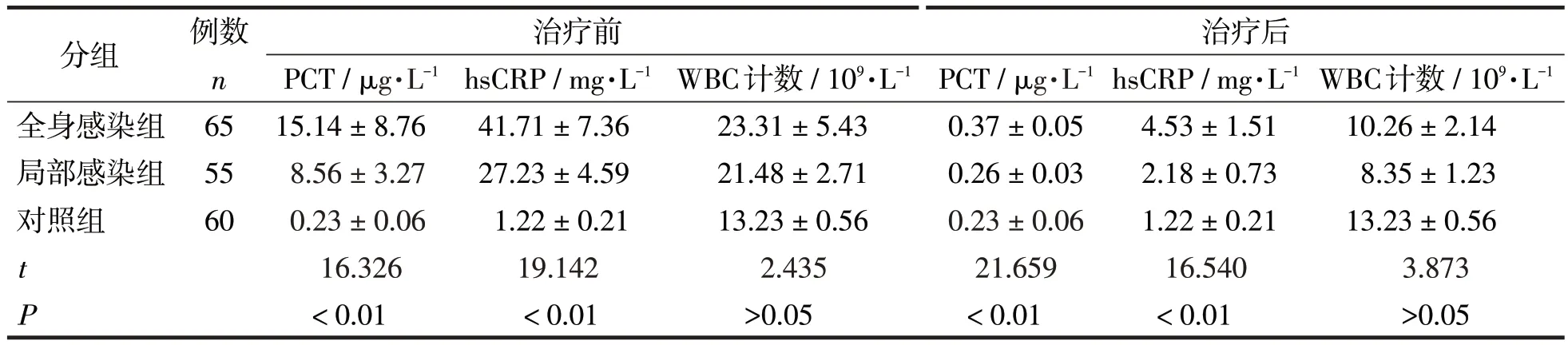
表2 治疗前、后血清PCT、hsCRP及WBC比较
2.2 血清PCT与hsCRP的相关性分析
结果显示PCT与hsCRP呈正相关,见图1。
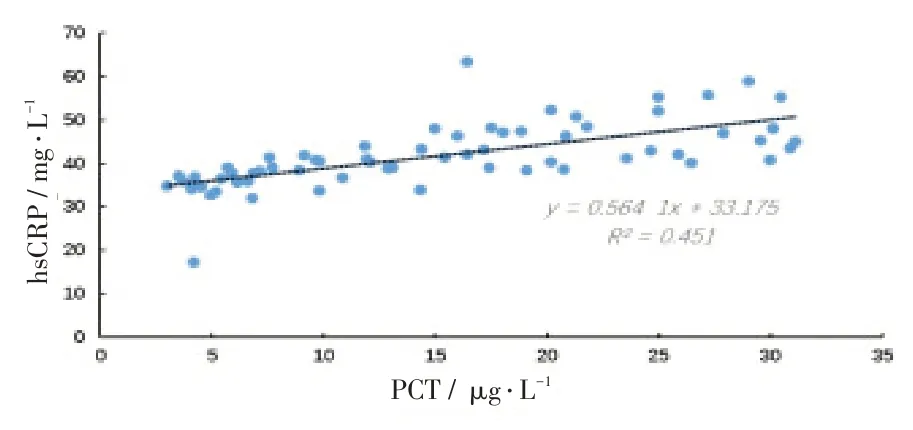
图1 血清PCT与hsCRP的相关性分析
3 讨论
随着新生儿重症监护室(NICU)的不断发展,新生儿特别是早产儿、极低超低出生体质量儿的存活率也不断提升。伴随有创呼吸机和深静脉置管等有创操作的增加,医院感染的发生率也呈上升趋势。新生儿免疫力低下,对多种病原体高度易感。当细菌入侵新生儿机体后,早期常无发热、黄疸、咳嗽等感染典型症状,后期表现为不吃、不哭、不动、面色差、反应低下、呼吸暂停、硬肿、瘀斑瘀点等非特异性表现,极易与新生儿脑病、遗传代谢病等混淆,容易错过最佳的治疗时机,也增加了确诊的难度。本研究对PCT及hsCRP联合动态检测,旨在对新生儿细菌感染的诊断及治疗提供重要价值。
目前临床将血培养阳性作为新生儿细菌感染的“金标准”,但血培养操作过程有很多不可控因素存在,如标本污染、细菌未大量进入血液及产前母亲已应用抗生素等,使培养结果存在假阴性和假阳性[4]。而且血培养一般1 周左右出结果,时效性较差。本研究全身感染组中,血培养结果分别为金黄色葡萄球菌13 例、B 族链球菌12 例、大肠埃希菌6例、凝固酶阴性的葡萄球菌6例、肺炎链球菌5例、肺炎克雷伯菌5例、铜绿假单胞菌3例、粪肠球菌1例、李斯特菌1例、解甘露醇罗尔斯顿菌1例、脑脊液培养B 族链球菌2 例、凝固酶阴性的葡萄球菌1例、还有9 例血培养阴性,但临床症状典型,且抗生素治疗后PCT、hsCRP明显下降。
血常规是各级医院应用最广的指标,操作简单,但特异性和敏感性不高,白细胞数显著升高和显著降低都可提示合并感染,个体差异较大,且易受孕母、哭闹、运动、生理性高峰等因素影响[5],所以不可作为主要诊断指标。本研究发现白细胞计数及分类变化不明显,不能完全反应有效的感染信息。
降钙素原(PCT)在新生儿期不受母体水平和缺氧窒息、损伤应激的影响,仅与新生儿自身细菌感染严重程度相关[6],且可以判断疾病预后,是一种检测简便快速、成本低、高特异性和敏感性的诊断新生儿细菌感染的指标[7]。但新生儿出生后PCT值会出现生理性升高,且恢复正常时间与胎龄相关,胎龄越小,所需时间越长,足月儿48 ~72h后可降至正常成人水平,早产儿72 ~96h方可回归正常水平,故判断新生儿细菌感染时需参考新生儿日龄依赖性参考值[8]。故本研究化验PCT 时以72 ~96h为准,排除了新生儿生后PCT一过性升高的影响,其中全身感染组和局部感染组PCT 增高,全身感染组显著高于局部感染组和非感染组。
全身感染组69.23%的患儿PCT ≥2 μg/L,局部感染组PCT值通常<2 μg/L,说明PCT值与感染的严重程度相关。全身感染组有6例、局部感染组中有13例,PCT小于0.5 μg/L,说明PCT正常范围仍不能完全排除细菌感染的存在,临床怀疑合并感染,应对PCT 追踪观察和再评估, 以更好地指导治疗。
hsCRP在感染后6 ~8h即可升高,24 ~48h达到高峰,感染控制后3 ~7d可降至正常,对细菌或是病毒感染有辅助鉴别作用,是新生儿感染早期诊断的指标之一。但窒息缺氧、急性创伤、自身免疫性疾病、心血管系统疾病等都可致其升高[9],故hsCRP缺乏特异性,且浓度无法判断严重程度和预后[10]。hsCRP 无生理性升高,可在生后不满72 h即采集化验,从而协助诊治新生儿细菌感染。
综上所述,PCT诊断新生儿感染性疾病具有较高的特异性和敏感性,结合hsCRP更能避免生理性升高所致的参考范围依赖,从而减少新生儿细菌感染的误诊及漏诊率,指导临床更有效地应用抗感染药物。

