育龄期不孕患者生殖道解脲脲原体感染与体外受精-胚胎移植治疗后妊娠结局的关联性分析
陶识博
(郑州大学第二附属医院生殖中心 河南郑州450014)
目前育龄期不孕夫妇有10%~15%,临床需对其生育能力进行全面评估,包括孕产史、实验室检测等,为助孕方案制定、妊娠结局评估提供依据[1]。体外受精-胚胎移植(IVF-ET)前,生殖道沙眼衣原体(CT)、解脲脲原体(UU)检测为常规检查项目。CT、UU 是泌尿生殖道疾病常见致病菌,CT、UU 感染可引起输卵管炎,严重者可出现不孕、异位妊娠,而单纯UU 感染对IVF-ET 妊娠结局有无特殊影响,临床仍存在争议[2]。本研究选取我院IVF-ET 患者120例,分析UU 感染是否为IVF-ET 妊娠结局的不利因素。现报道如下:
1 资料与方法
1.1 一般资料 选取我院2017 年6 月~2018 年6月收治的IVF-ET 患者120 例,均行生殖道UU 检测。年龄22~39 岁,平均年龄(31.26±3.57)岁。本研究经医院医学伦理委员会同意批准。
1.2 纳入与排除标准
1.2.1 纳入标准 (1)均符合IVF-ET 治疗适应证;(2)CT 检查阴性;(3)患者及家属知情并签署知情同意书;(4)不孕因素:女性盆腔炎、输卵管阻塞或切除或结扎,男方正常。
1.2.2 排除标准 (1)检测前1 个月内曾进行抗感染治疗;(2)免疫系统疾病;(3)宫颈细胞人乳头瘤病毒检测阳性。
1.3 治疗方法 (1)UU 检测:非月经期,窥阴器暴露子宫颈,无菌棉签清除宫颈口分泌物,无菌棉签插入宫颈管(1~2 cm),旋转2~3 周,放入培养液,将标本渗入,培养24 h(37℃),呈明显玫瑰红色为阳性。(2)UU 治疗:伴阴道分泌物增加、下腹部非特异性疼痛、尿频、性交困难等症状,或UU 培养计数≥10 000 ccu/ml 者,进行抗感染治疗7~10 d,进入促排卵周期治疗。UU 培养计数<10 000 ccu/ml 不给予治疗。阴道清洁度:上皮细胞、阴道杆菌大量存在,白细胞计数0~5 个/高倍镜下为Ⅰ度;上皮细胞、阴道杆菌中量存在,并伴少量感染杂菌,白细胞计数10~15 个/高倍镜下为Ⅱ度;杂菌较多,有炎症,白细胞计数15~50 个/高倍镜下为Ⅲ度。(3)IVF-ET:降调节促排卵方案,主导卵泡直径18~20 mm 时,给予绒毛膜促性腺激素(HCG)10 000 IU,肌注,34~36 h后取卵,并记录直径14 mm 以上的卵泡数、受精率(2PN 卵母细胞受精数/获卵数)、种植率(胚囊总数/移植总数)。胚胎移植于取卵后第3 天进行。生化妊娠,移植后2 周血HCG≥25 U/L;临床妊娠,移植后1 个月B 超可见宫内原始心管搏动;早期流产,妊娠不足3 个月流产。
1.4 观察指标 (1)UU 阳性率。(2)UU 阳性、阴性患者一般情况。(3)IVF-ET 实验室数据(卵泡数、采卵数、受精率、种植率)。(4)UU 阳性、阴性患者IVF-ET妊娠结局。(5)UU 阳性患者中UU≥10 000 ccu/ml、<10 000 ccu/ml 妊娠结局。
1.5 统计学分析 采用SPSS21.0 统计学分析软件,符合正态分布的计量资料以()表示,两组间比较采用t 检验;计数资料以率表示,组间比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 UU 阳性率 UU 阳性51 例,UU 阴性69 例,阳性率42.50%(51/120)。
2.2 一般情况比较 年龄、不孕类型、不孕年限、异位妊娠史与UU 感染无显著性关系(P>0.05);UU阴性患者阴道清洁度优于UU 阳性(P<0.05)。见表1。
表1 一般情况比较
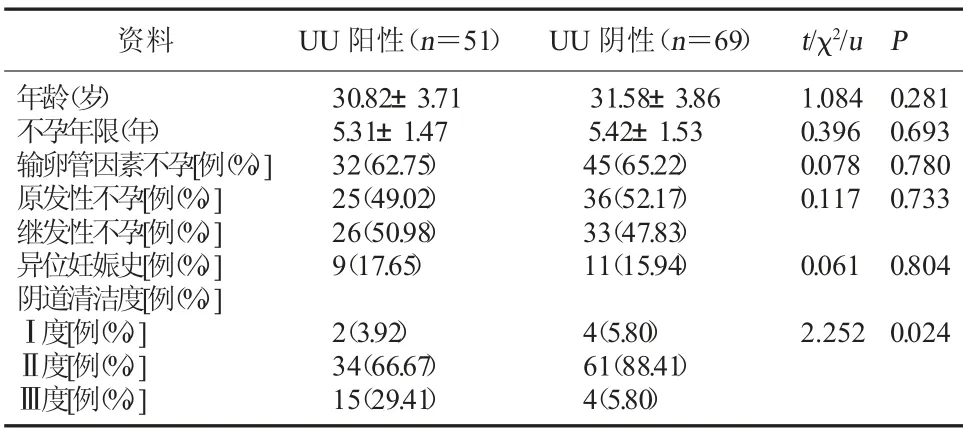
表1 一般情况比较
?
2.3 IVF-ET 实验室数据比较 UU 阳性、UU 阴性患者卵泡数、采卵数、受精率、移植率比较无显著性差异(P>0.05)。见表2。
表2 IVF-ET 实验室数据比较

表2 IVF-ET 实验室数据比较
?
2.4 UU 阳性、 阴性患者IVF-ET 妊娠结局比较UU 阳性、UU 阴性患者临床妊娠率、异位妊娠率、早期流产率比较无显著性差异(P>0.05)。见表3。

表3 UU 阳性、阴性患者IVF-ET 妊娠结局[%(例/例)]
2.5 UU 阳性患者妊娠结局比较 UU 阳性患者中,≥10 000 ccu/ml 者与<10 000 ccu/ml 者卵泡数、采卵数、受精率、移植率、临床妊娠率、异位妊娠率、早期流产率比较均无显著差异(P>0.05)。见表4。
表4 UU 阳性患者妊娠结局比较
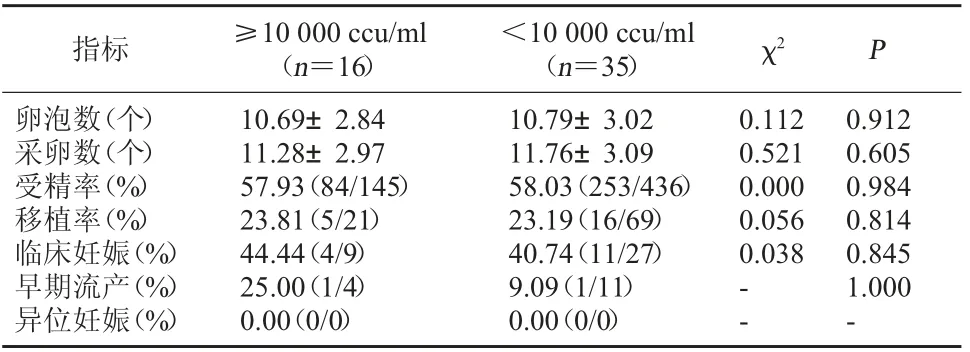
表4 UU 阳性患者妊娠结局比较
注:“-”示采用Fisher 确切估计法计算。
?
3 讨论
UU 定植于泌尿生殖系统,患者感染早期多无明显症状,后期可能引起输卵管炎、输卵管相关不孕、异位妊娠等[3~4]。本研究UU 阳性、UU 阴性患者在年龄、不孕类型、不孕年限、异位妊娠史等方面无显著差异(P>0.05)。提示UU 感染不是异位妊娠、输卵管因素不孕的风险因素。但本研究UU 阴性患者阴道清洁度优于UU 阳性(P<0.05),提示UU 感染可造成不健康生殖微环境。虽然UU 阳性、UU 阴性患者异位妊娠率比较无显著性差异(P>0.05),但这可能与术前处理有关。故推荐阴道清洁度差的女性IVF-ET 患者术前行相应治疗,以预防不良妊娠结局。
女性生殖道UU 感染可诱发盆腔炎性疾病,可对配子发育、受精和胚胎发育产生重要影响[5]。同时,UU 感染女性可将病原体传给配偶。研究显示,男性生殖道UU 感染会对精子形成、功能产生影响,诱发精索静脉曲张相关性不育[6]。UU 感染对女性不孕、男性不育均有不利影响,故部分医生建议感染夫妇取消IVF 治疗周期[7]。
本研究排除男方因素的影响,结果显示,UU 阳性、UU 阴性不孕女性行IVF-ET,受精率比较、移植率、临床妊娠率、异位妊娠率、早期流产率比较无显著性差异(P>0.05)。提示UU 阳性不是IVF-ET 病理妊娠结局的风险因素。本研究进一步将UU 阳性患者分为<10 000 ccu/ml、≥10 000 ccu/ml 两组,结果显示两组卵泡数、采卵数、受精率、种植率、临床妊娠率、异位妊娠率、早期流产率比较均无显著性差异(P>0.05)。流行病学研究显示,40%~80%性成熟女性正常情况下阴道、宫颈存在UU 寄居。因此,生殖道UU 阳性可能未必提示病理状态。本研究未分析其它原因(既往异位妊娠史、排卵异常等)引起的不孕,且缺乏正常对照组(体检正常,可自然怀孕),仍需进一步完善相关研究。综上所述,UU 阳性不应该作为IVF-ET 的严格禁忌证,育龄期不孕患者IVF-ET 术前可选择性检测生殖道UU。

