预后营养指数对胶质瘤患者预后的影响
徐日
胶质瘤(glioma)是最常见的原发性颅内肿瘤,占脑恶性肿瘤的81%[1],其中胶质母细胞瘤(glioblastoma,GBM)组织学类型最常见,约占所有胶质瘤的70%~75%,恶性程度最高,总生存期只有14~17 个月[1]。按照世界卫生组织分级方法胶质瘤可分为Ⅰ~Ⅳ级,Ⅰ级、Ⅱ级为分化较好的低级别胶质瘤,Ⅲ级、Ⅳ级为分化较差的高级别胶质瘤[2]。影响胶质瘤患者预后的因素很多,包括实验室分子学标记物IDH、TERT、ATRX、1p19q 等以及一些临床特征如患者年龄、性别、Karnofsky 功能状态评分等[1,3-4]。一些学者对预后营养指数(prognostic nutrition index,PNI)与胶质瘤患者预后的关系也进行了研究,但没有统一的结论。鉴于此,我们对评价PNI 在胶质瘤患者中预后价值的文章进行Meta 分析,以期获得一个总结性的结论为临床工作提供参考价值。
1 材料与方法
1.1 纳入与排除标准
纳入标准:①研究对象为胶质瘤患者的前瞻性或回顾性队列研究;②研究报道了预后营养指数与胶质瘤患者预后(总生存期等)的关系;③研究提供了风险比(hazard ratio,HR)和95%可信区间(confidence interval,CI);④患者在手术前未接受过任何抗肿瘤治疗。排除标准:①未提供可用数据的研究;②综述、信函、评论、病例报告或会议摘要的文章;③动物研究。
1.2 检索策略
使用电子计算机进行全面的检索,搜集2019.7.31 前发表在pubmed、知网、万方数据库中有关于PNI 和胶质瘤患者预后关系的文章,并对纳入研究的参考文献进行扩展检索,以获得补充的资料。检索方式使用主题词和自由词相结合,中文数据库的检索式为:(胶质瘤)and(预后营养指数);英文数据库检索式为:(“glioma”or“glioblastoma”or“oligodendroglioma”or“astrocytoma”or“brain tumour”)and(“Prognostic nutritional index”or“PNI”)。
1.3 数据提取与质量评价
研究者筛选文献进行数据的提取,提取的内容包括:第一作者、出版年份、国家、样本量、PNI 截断值,低水平PNI 比例,患者的年龄分布,胶质瘤类型,治疗类型,HR,95%CI,结局指标。
使用纽卡斯尔-渥太华量表(Newcastl-Ottawa scale,NOS)进行研究质量评价[5]。质量评估值范围为0~9 分,得分>5 分为高质量研究。
1.4 统计方法
使用Revman5.3 软件进行统计分析,总生存期(overall survival,OS)采用HR 值及95%CI进行效应分析,若无法直接获得,则根据Kaplan-Meier 生存曲线提取相关数据[6]。通过Q 统计量和I2值进行异质性检验,若I2≤50%或P≥0.05,各研究间同质性较好,采用固定效应模型进行分析;若I2>50%或P<0.05,各研究间存在异质性,采用随机效应模型分析。绘制漏斗图对纳入研究的发表偏倚进行评价。
2 结果
2.1 检索结果及纳入研究
初步检索后得到87 篇相关文献,通过阅读全文和摘要排除15 篇综述、3 篇病例报告、62 篇不相关研究,最终纳入7 篇队列研究[7-13],包括1 527 名患者。
2.2 纳入研究的基本特征和质量评价
纳入文献中6 篇英文文献,1 篇中文文献;6 篇来自中国,1 篇来自意大利;胶质母细胞瘤4 篇,胶质瘤3 篇。纳入研究的基本特征见表1。
表1 纳入研究的基本特征[n,(±s)]Table 1 The characteristics of the included studies[n,(±s)]
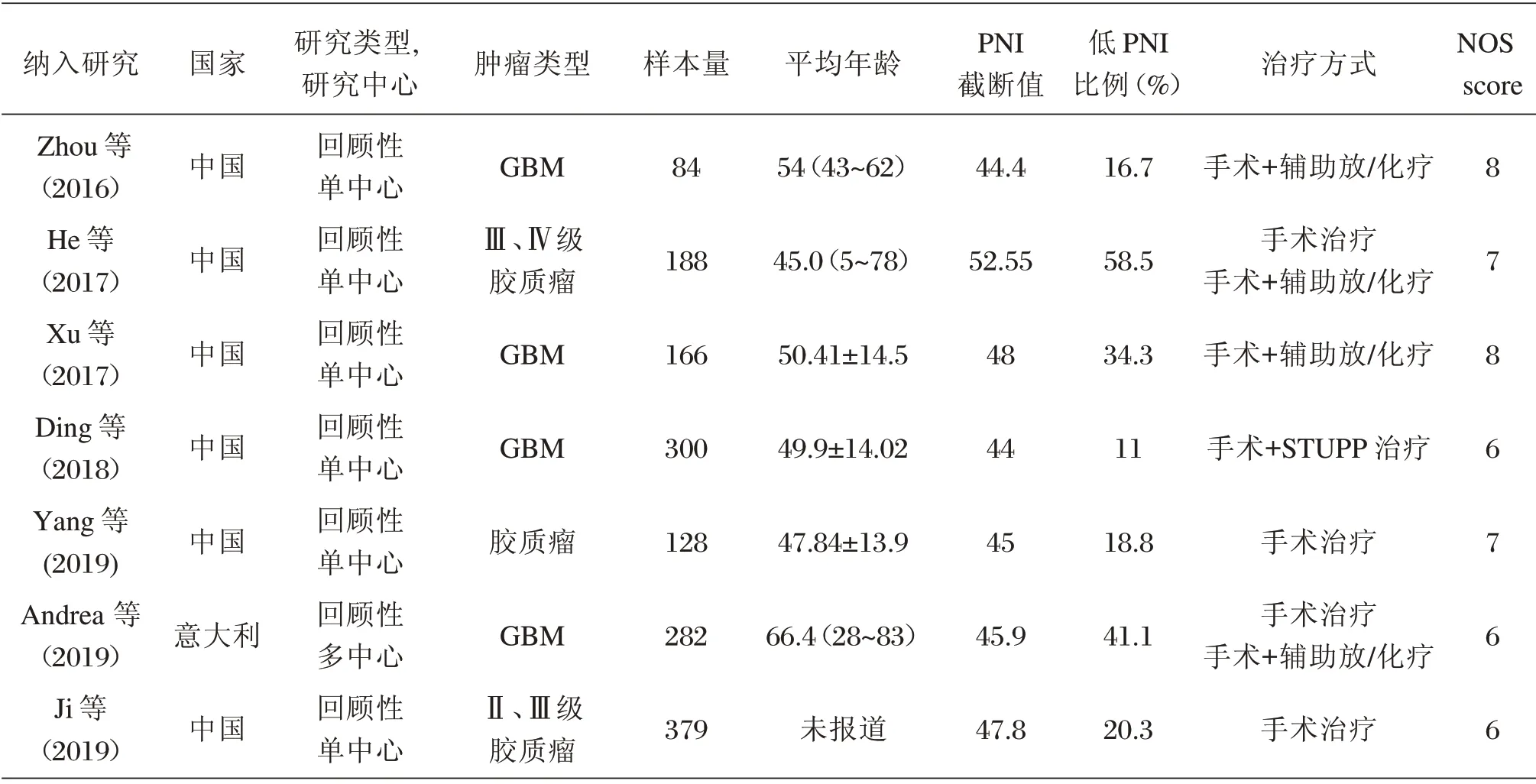
表1 纳入研究的基本特征[n,(±s)]Table 1 The characteristics of the included studies[n,(±s)]
纳入研究Zhou 等(2016)He 等(2017)Xu 等(2017)Ding 等(2018)Yang 等(2019)Andrea 等(2019)Ji 等(2019)国家中国中国中国中国中国意大利中国研究类型,研究中心回顾性单中心回顾性单中心回顾性单中心回顾性单中心回顾性单中心回顾性多中心回顾性单中心肿瘤类型GBMⅢ、Ⅳ级胶质瘤GBM GBM胶质瘤GBMⅡ、Ⅲ级胶质瘤样本量84 188 166 300 128 282 379平均年龄54(43~62)45.0(5~78)50.41±14.5 49.9±14.02 47.84±13.9 66.4(28~83)未报道PNI截断值44.4 52.55 48 44 45 45.9 47.8低PNI比例(%)16.7 58.5 34.3 11 18.8 41.1 20.3治疗方式手术+辅助放/化疗手术治疗手术+辅助放/化疗手术+辅助放/化疗手术+STUPP 治疗手术治疗手术治疗手术+辅助放/化疗手术治疗NOS score 8 7 8 6 7 6 6
2.3 预后营养指数和胶质瘤患者预后的关系
纳入的7 篇研究均报道了PNI 与胶质瘤患者OS 的关系,其中5 篇研究既包括多因素分析又包括单因素分析,2 篇研究只有单因素分析。PNI 的截断值在44~52.55 之间。
对单因素分析的OS 结果进行meta 分析,结果显示各研究存在异质性,I2=64%,使用随机效应模型,合并HR,低PNI 患者的OS(HR=0.50,95%CI为0.38~0.64,P<0.001),与高PNI 患者相比,提示预后较差(图1)。
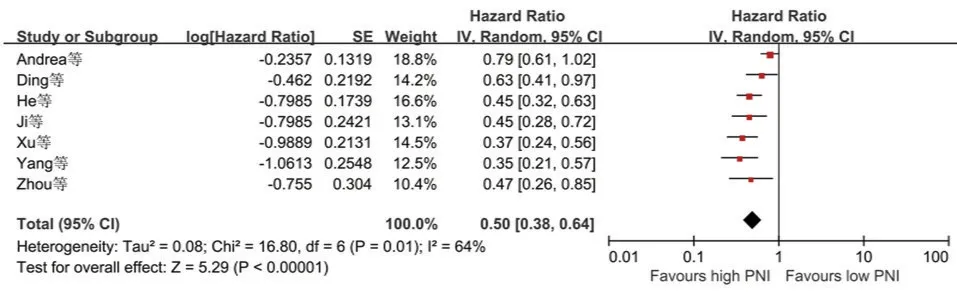
图1 PNI 与胶质瘤患者总生存期OS 的关系(单因素分析)Figure 1 Forest plot of the association between PNI and overall survival of gliomas(Univariate analysis)
对多因素分析的OS 结果进行meta 分析,结果显示各研究异质性较低,I2=44%,故使用固定效应模型,合并HR,低PNI 患者的OS(HR=0.71,95%CI为0.56~0.90,P<0.01),与高PNI 患者相比,也提示预后较差,低PNI 是胶质瘤患者不良预后的独立预测因子(图2)。

图2 PNI 与胶质瘤患者总生存期OS 的关系(多因素分析)Figure 2 Forest plot of the association between PNI and overall survival of gliomas(Multivariate analysis)
2.4 发表偏移
针对OS 单因素分析这一结局指标绘制漏斗图进行发表偏倚检测,其结果显示:单因素分析中,有一个散点偏离,提示存在一定发表偏倚;而多因素分析中散点在漏斗两侧的分布基本对称,提示无明显发表偏倚(图3~4)。
2.5 敏感性分析
由于OS 单因素分析合并结果异质性较大,对纳入的7 篇研究进行敏感性分析。采用逐个剔除单项研究的方法进行敏感性分析,发现异质性的来源主要是Andrea 的研究,将这个研究剔除再行HR 合并,合并结果没有异质性(P=0.52,I2=0%)。剔除其它任何研究,异质性没有明显的变化。剔除任一研究,对HR 的合并结果未有影响,说明总体结果的稳定性和可靠性较好。
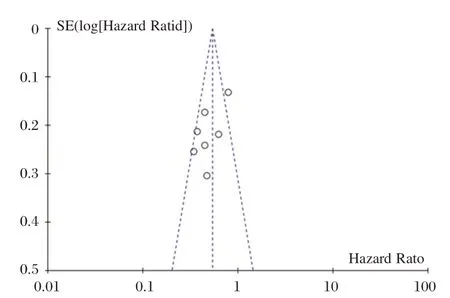
图3 单因素分析漏斗图Figure 3 Funnel plot of the Univariate analysis
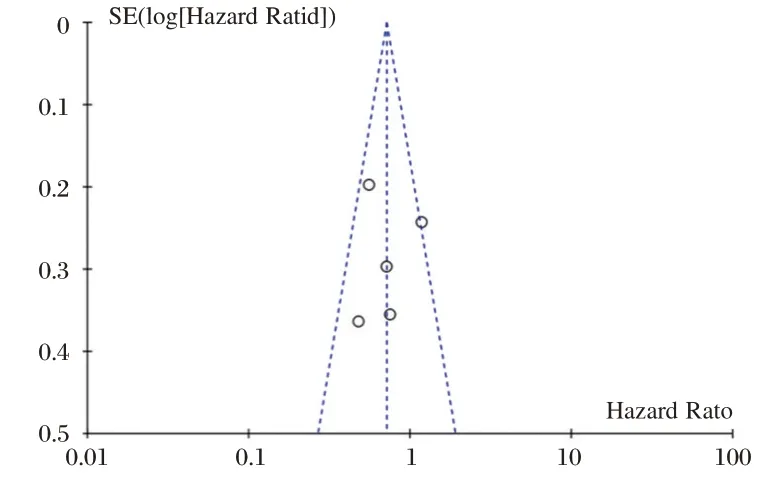
图4 多因素分析漏斗图Figure 4 Funnel plot of the Multivariate analysis
3 讨论
PNI 定义为血清白蛋白(g/L)+5×外周血淋巴细胞总数(×109/L)[14],可反映患者的免疫和营养状况,最初用来评估手术患者的术前营养状况、手术风险以及术后并发症,现已运用到肿瘤领域,可预测妇科肿瘤、非小细胞肺癌、食管癌、胃癌等患者的临床预后[15-18],与这些肿瘤患者的总生存期和无进展生存期有明显的相关性。胶质瘤侵袭性强,浸润广,手术难以完全切除,预后差,能否也使用PNI 评估胶质瘤患者的预后尚存在争议,故本文对现有研究进行荟萃分析,最终纳入7 篇文献,均为高质量研究。Meta 分析结果显示,与高水平PNI的患者相比,术前低PNI 的胶质瘤患者总生存期明显缩短,PNI 水平与胶质瘤患者的临床预后显著相关,并且是预后的独立预测因素。异质性的来源主要是Andrea[11]的研究,Andrea 的研究是唯一一篇来自欧洲的研究,其结论是PNI 水平与GBM患者预后并无明显的相关性。即便他们观察到了高PNI 患者总生存期更长的趋势,但他们的试验并没有证明这一结论。造成结果差异的原因可能是研究对象的人种不同,高龄及低Karnofsky 功能评分的患者更多,使PNI 的预后价值被其它因素所掩盖。虽然各研究结果间存在一定的异质性,敏感性分析的总体结果是稳定的。总的来说,Meta 分析的结果显示,在大多数胶质瘤患者中低PNI 是不良预后的一个危险因素。
胶质瘤的分子标记物如IDH、TERT、ATRX、1p19q 等对胶质瘤的诊断有重要意义,也可独立或联合预测胶质瘤患者的临床预后[3-4]。本Meta 分析纳入的研究中,有2 篇研究评估了PNI 与这些分子标记物的关系。在Ding[7]的研究中,IDH-1 突变型与野生型患者的PNI 水平无统计学差异。Ji[13]的研究对不同分子分型的胶质瘤患者中PNI 与预后的关系进行了评价,结果显示只有TERT 突变患者,IDH、TERT 和lp/19q 三阴患者PNI 的水平与临床预后存在相关性,而其它分子型的患者中PNI并不能提示预后。PNI 在不同分子分型胶质瘤患者中的预后作用还有待进一步的研究。
本研究也存在一些局限性:①纳入的研究多来自中国,仅一项研究来自欧洲(意大利),而这项研究正是异质性的来源,在欧洲人群中是否有同样的结论需要进一步的研究;②PNI 截断值没有统一的标准,纳入研究采用的判定方法存在差异,可能对本研究的结果造成影响,这是临床应用前需要解决的主要问题:③各研究的随访时间和治疗方式并不一致,可能对结果造成影响。
尽管本Meta 分析有许多不足,仍提供了PNI水平与胶质瘤患者预后关系的证据,低PNI 与胶质瘤患者的不良预后相关。针对PNI 的最佳截断值以及在不同人种、不同分子分型患者中的预后价值仍需更多的研究进一步的判断。

