人工破膜在剖宫产后阴道分娩中的催产疗效
黄秋香 刘燕燕 陈茜 周洁琼
1华中科技大学同济医学院附属武汉儿童医院(武汉市妇幼保健院)产科(武汉430015);华中科技大学同济医学院附属同济医院2 产科,3 感染管理科(武汉430052)
剖宫产后阴道试产(trial of labor after C-section,TOLAC)定义为既往有剖宫产史的孕妇,再次分娩时采用阴道试产的方式,其中试产成功者称之为剖宫产后阴道分娩(vaginal birth after cesarean,VBAC)。近年来随着医疗水平的提高及产科医师观念的转变,逐渐打破了过去“一次剖宫产,次次剖宫产”的观点。自从我国二胎政策开放以来,越来越多有剖宫产史的孕妇面临着分娩方式的选择,VBAC 较选择性重复剖宫产(elective repeat caesarean section,ERCS)的创伤小、恢复快、并发症少、费用低、降低剖宫产率等优点受到了产科医生的重视。但由于试产过程中子宫破裂的风险可导致母胎死亡等严重并发症,目前临床上尝试TOLAC的医院并不太多,且有文献报道,需要引产的TOLAC 孕妇子宫破裂风险增加2~3倍[1],因此目前对TOLAC 患者催产更是谨之又谨。有学者指出TOLAC 孕妇中约有1/4 需要引产[2],目前临床上常用的引产方法有前列腺素制剂、机械性促宫颈成熟、缩宫素静脉滴注及人工破膜术[3]。目前学者们对TOLAC 患者催产方式的研究也很多,大多认为COOK球囊及催产素引产有一定疗效,其中催产素导致子宫破裂的风险最低,米索前列醇风险最高[4-5]。而人工破膜在此类患者中的催产效果及安全性却尚无文献报道,人工破膜可刺激内源性前列腺素和缩宫素释放进而诱发宫缩,但单独使用人工破膜疗效难以预测,近3年来本院对此类患者在COOK 球囊及催产素引产的基础上实施人工破膜发现可加快产程及提高成功率,现报告如下。
1 对象与方法
1.1 研究对象2016年8月1日至2019年8月31日我院(武汉市妇幼保健院)产科共生产孕妇29 282例,根据2014年引产指南中的引产指征[3]选足月TOLAC 患者186例为研究对象(因考虑到患者精神及胎儿体质量因素,本研究将引产孕周由41周提前至孕40周,且所有患者均只有一次剖宫产史),操作前对所有患者均告知相关病情及引产方法,获得同意后签署知情同意书,该研究符合人体试验伦理学标准且获得医院伦理委员会批准(批准文号:TJ-IRB20171002)。根据是否行人工破膜分破膜组和非破膜组,其中使用催产素首日为单数者实施人工破膜,双数者不破膜,如催产前已自行破膜者归入破膜组。根据宫颈Bishop 评分不同分成两类,其中宫颈<6 分者99例,45例选COOK 球囊+催产素引产,51例采用COOK 球囊+人工破膜+催产素引产(其中1例为水囊脱落后自行破膜),3例人工破膜后因羊水粪染转剖宫产;宫颈评分≥6 分者87例,其中46例为人工破膜+催产素引产(其中3例为催产前自行破膜),2例破膜后羊水粪染转剖宫产,39例仅使用催产素引产。分别从孕妇年龄、体质量指数、孕周、距首次手术时间、子宫下段肌层厚度、催产至宫口开全时间及第二产程时间、新生儿体质量、产后出血量、会阴侧切率、抗生素使用率及感染率等方面比较两组患者不同催产方法的特点。
1.2 催产方法患者入院后由副主任及以上级别医师进行评估,根据宫颈Bishop 评分不同决定是否采用Cook 球囊引产。
1.2.1 COOK球囊处理球囊采用的是子宫颈扩张球囊(美国COOK公司,产品型号:J-CRB-184000),共有两只球囊,连接导管分别标注为“U”和“V”,球囊最大膨胀体积为80 mL/球囊。 宫颈评分<6 分的孕妇先行COOK 球囊促宫颈成熟,方式如下:第1天16 时嘱患者排空膀胱,取截石位,常规消毒外阴阴道,阴道窥阴器暴露宫颈,将COOK 球囊导管远端插入宫颈,直至双球囊均进入宫颈管,将40 mL生理盐水注入标记为“U”的红色导管内。将器械回拉至球囊顶住宫颈管内口且阴道球囊位于宫颈管外口,将标记为“V”的绿色导管中注入20 mL生理盐水,确定两只球囊分别位于宫颈内外,取出阴道窥器,再分别将两个球囊中注入生理盐水至80 mL。将导管近端用胶布固定于孕妇大腿内侧,患者活动不受限制。第2天8时取出球囊。
1.2.2 人工破膜处理常规消毒外阴,带无菌手套后取2 mL 无菌注射器针头于非宫缩时划破胎膜,羊水清亮者予小剂量催产素催产,羊水粪染者直接剖宫产终止妊娠。
1.2.3 缩宫素催产处理将患者送入产房,缩宫素(规格1 mL:10 IU,厂家为马鞍山丰原制药有限公司)2.5 IU 加入林格氏液500 mL 中静脉滴注,2.5 mU/min 开始,30 min 无规律宫缩可逐渐上调,直至出现有效宫缩,最大滴数可调至10 mU/min,每日静脉滴注8 h,每日用量不超过7.5 IU,如仍未临产则返回病房休息,第2 天8 时予缩宫素5 IU 加入林格氏液500 mL 中静脉滴注,2.5 mU/min 开始,30 min 无规律宫缩后逐渐上调直至出现有效宫缩,最大滴数可调至20 mU/min。如第三天仍未临产,催产方法同第二天,最多可静脉滴注3 d,若3 d后仍未临产,则视为引产失败。
1.3 统计学方法应用SPSS 22. 0 统计学软件处理数据,计量资料用均数±标准差表示,采用独立样本t检验比较两组患者的差异;计数资料以率表示,采用Fisher′s检验。P<0.05为差异有统计学意义。
2 结果
2.1 破膜组与非破膜组一般资料比较本院近3年总剖宫产率为50.81%,其中初产妇剖宫产率仅为17.58%。而剖宫产后再次妊娠孕妇9 882例,重复性剖宫产占据剖宫产中的65.39%;VBAC 患者152例,仅占剖宫产后再次妊娠孕妇中的1.53%,TOLAC 成功率为81.72%。破膜组与非破膜组患者的年龄,体质量指数,分娩孕周,距离首次剖宫产时间,子宫下段最薄肌壁厚度均差异无统计学意义(均P>0.05)。见表1。
表1 VBAC 产妇破膜组与非破膜组一般资料比Tab.1 Comparison of VBAC puerpera between membrane rupture group and non-membrane rupture group±s
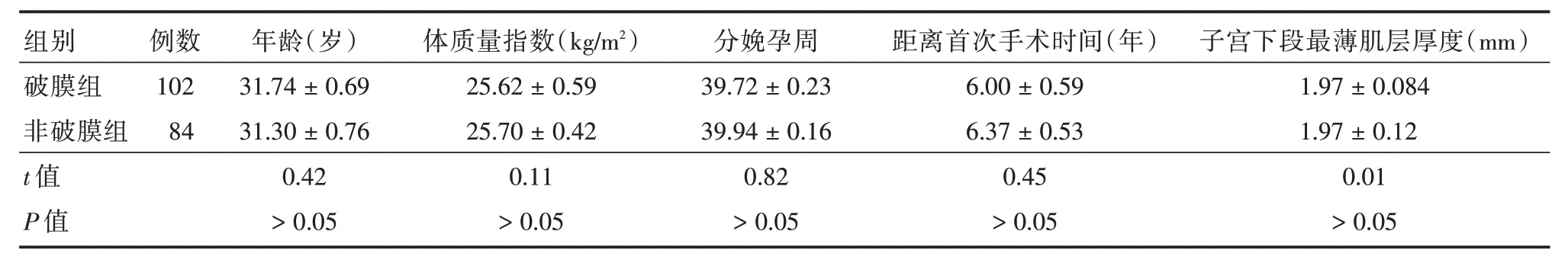
表1 VBAC 产妇破膜组与非破膜组一般资料比Tab.1 Comparison of VBAC puerpera between membrane rupture group and non-membrane rupture group±s
组别破膜组非破膜组t 值P 值例数102 84年龄(岁)31.74±0.69 31.30±0.76 0.42>0.05体质量指数(kg/m2 )25.62±0.59 25.70±0.42 0.11>0.05分娩孕周39.72±0.23 39.94±0.16 0.82>0.05距离首次手术时间(年)6.00±0.59 6.37±0.53 0.45>0.05子宫下段最薄肌层厚度(mm)1.97±0.084 1.97±0.12 0.01>0.05
2.2 VBAC 孕妇破膜组与非破膜组产程过程的比较根据宫颈评分不同分别进行比较,当宫颈评分<6 分时需先采用COOK 球囊促宫颈成熟。下表显示宫颈评分不同的两组患者选用人工破膜均能缩短第一产程的时间。表2显示当宫颈评分<6分时,破膜组的产后出血量可明显减少,TOLAC成功率提高,差异有统计学意义(P<0.05);而两组患者的第二产程时间、新生儿体质量、会阴侧切率、抗生素使用率及产褥感染率差异均无统计学意义(P>0.05)。表3显示当宫颈评分≥6 分时,两组患者第二产程时间、产后出血量、新生儿体质量、TOLAC 成功率、会阴侧切率、抗生素使用率及产褥感染率差异均无统计学意义(P>0.05)。TOLAC 孕妇中共有34例因羊水粪染、胎心异常或疼痛等因素中转剖宫产术,术中发现3例有不完全性子宫破裂,无患者发生完全性子宫破裂。见表2、3。
3 讨论
3.1 VBAC的现状近年来,我国的剖宫产率仍居高不下,平均达到50%~60%[6]。其中选择性重复剖宫产占据了很大的比例,有文献报道剖宫产后再次妊娠的妇女中32.7%~50%再次选择剖宫产[7]。本研究近3年的数据显示重复性剖宫产占据总剖宫产数中的65.39%,与上述报道基本一致。由于选择性重复剖宫产具有较高的手术风险及再次妊娠时可能出现的远期并发症,如盆腔粘连、膀胱肠管等脏器的损伤、产后出血、前置胎盘、胎盘植入、子宫切除甚至孕产妇死亡的风险增加[8-9]。因此如何降低剖宫产率,减少重复性剖宫产带来的风险,剖宫产后阴道试产(TOLAC)成为近年来产科医生热衷探讨的话题。目前国内外学者统一认为在严格指征及严密监控下TOLAC 具有较高的成功率。美国妇产科医师学会(ACOG)统计了TOLAC 成功的比率,其中仅有1次剖宫产史者的阴道分娩成功率为60%~80%[10]。加拿大学者报道TOLAC的成功率为67%,总体VBAC 率为6.8%[11]。本研究显示TOLAC 成功率为81.7%,但总体VBAC率仅为1.53%,大大低于发达国家。VBAC 比率的提高不仅与医院急救应变及抢救能力密切相关,还需克服患者及医护人员的恐惧心理。有学者报道,有一次剖宫产史的TOLAC 产妇子宫破裂的风险从0.2%~0.7%不等[12]。TOLAC 患者子宫破裂的风险虽然很小,但一旦破裂大出血可致胎儿及孕产妇的死亡,因此产科学者在挑选TOLAC 孕妇时极为谨慎。为规范TOLAC 临床工作和提高VBAC的成功率,2010年ACOG 曾公布了VBAC的临床诊疗指南,其中提出了VBAC的适应证与禁忌证[10]。SEBASTIAN等研究模型提出自然发动产程,估计胎儿体质量<3 775 g,孕妇体质量指数<25,既往剖宫产为选择性剖宫产而非难产,产程间隔<2 290 d的产妇可预测VBAC 成功[13]。有研究表明,剖宫产术后2~3年子宫瘢痕肌肉化达最佳状态,是子宫切口愈合的最佳时期,因此在此阶段阴道试产,瘢痕破裂的风险减低[14]。本研究显示VBAC 孕妇平均年龄31岁,平均体质量指数为25 kg/m2,距离首次剖宫产时间平均为6年,与上述报道基本一致。子宫下段肌壁厚度的测量目前仍有争议,本文VBAC 产妇的子宫下段肌层最薄厚度平均1.97 mm,无1例发现完全性子宫破裂。本院剖宫产率虽高达50.81%,但首次剖宫产率仅为17.58%,重复性剖宫产占据了很大的比率,如能合理挑选患者,选用恰当的催产方法,大大的提高VBAC 比率,则降低剖宫产率指日可待。
表2 宫颈Bishop 评分<6 分孕妇产程比较Tab.2 Comparison of labor with pregnant women′s cervical score <6±s

表2 宫颈Bishop 评分<6 分孕妇产程比较Tab.2 Comparison of labor with pregnant women′s cervical score <6±s
组别(宫颈<6分)球囊+催产素球囊+破膜+催产素t值P值例数45 51催产至宫口开全(h)35.43±2.25 9.37±1.214 6.65<0.05第二产程时间(min)21.07±1.95 23.75±1.93 0.97>0.05产后出血量(mL)546.8±33.92 445.0±19.29 2.64<0.05新生儿体质量(g)3 224±65.58 3 176±71.25 0.48>0.05 TOLAC成功率(%)27/45(60)46/51(90.2)-<0.05会阴侧切率(%)13/27(48.1)20/46(43.5)->0.05抗生素使用率(%)3/27(11.1)15/46(32.6)->0.05产褥感染率(%)3/27(11.1)7/46(15.2)->0.05
表3 宫颈Bishop 评分≥6 分孕妇产程比较Tab.3 Comparison of labor with pregnant women′s cervical score ≥6±s

表3 宫颈Bishop 评分≥6 分孕妇产程比较Tab.3 Comparison of labor with pregnant women′s cervical score ≥6±s
组别(宫颈≥6分)催产素破膜+催产素t值P值例数39 46催产至宫口开全(h)23.21±1.73 16.86±1.29 2.95<0.05第二产程时间(min)26.17±2.36 22.24±2.17 1.23>0.05产后出血量(mL)462.0±14.33 423.8±13.79 1.92>0.05新生儿体质量(g)3 157±65.94 2 999±67.78 1.67>0.05 TOLAC成功率(%)34/39(87.2)45/46(97.83)->0.05会阴侧切率(%)21/34(61.8)26/45(57.8)->0.05抗生素使用率(%)4/30(13.3)13/45(28.9)->0.05产褥感染率(%)2/34(5.9)4/45(8.9)->0.05
3.2 VBAC的催产方式目前临床上报道的TOLAC孕妇均以自然临产为主,根据相关文献自然临产者占84.0%~90%[15],因此成功率相对较高,而本研究对象全部为未临产者,宫颈条件相对不成熟,引产风险增加。临床上对此类患者催产方式的选择极为谨慎。前列腺素类药物是临床上常用的促宫颈成熟及引产的有效方式,然而多数学者认为其过强的子宫收缩与子宫破裂风险的增加密切相关,因此对于TOLAC 产妇均不建议使用前列腺素制剂[10,16]。小剂量催产素在严密观察下被认为是安全有效的催产方式,但当宫颈不成熟Bishop 评分<4 分时,效果往往较差[17-18]。RADAN 等[19]对宫颈评分<6 分采用球囊引产,宫颈评分≥6 分采用催产素引产亦认为是安全有效的。人工破膜采用人为模仿胎膜早破的原理,可引起内源性前列腺素的释放,诱发宫缩,引发自然临产,目前对人工破膜的研究尚不多,临床一般也只作为辅助手段[20],有学者提出使用球囊导管后,单纯使用催产素或人工破膜诱导自然分娩率为68.2%[5],但对其安全性及疗效却并未报道。本院在预置COOK 球囊及催产素的基础上实行人工破膜,结果显示可明显缩短催产及第一产程的时间,却并未增加感染几率及导致过强宫缩,当宫颈成熟度<6 分时优势更明显,可能与破水后胎头下降,胎头与宫颈内口贴合更加紧密,在宫缩加强的基础上可促进宫颈成熟,加速宫颈的扩张。第一产程的缩短节约了产妇的体力,提高了产妇的信心,同时能够有效防止子宫平滑肌过于疲劳进而减少产后出血,大大的提高了TOLAC 成功率,而且产程缩短,感染几率降低,本研究显示产褥感染率并不增加可能与此相关。因此临床工作者催产时如能及时实施人工破膜可为此类患者的成功增加筹码,但本研究样本量较少,仍需大样本进一步研究。试产过程中产妇的心理建设亦很重要,过度的精神焦虑及疼痛刺激均能让产妇转行手术而降低TOLAC 成功率,如能及时进行心理安抚,实施分娩镇痛可改善此状况[16]。第二产程因宫腔压力急剧上升,胎儿下降至盆底,胎头紧贴子宫下段瘢痕,如长时间压迫很容易导致子宫破裂,因此适时使用会阴侧切等助产技术加快产程是很有必要的,本研究显示VBAC 产妇会阴侧切率达到55.5%。VBAC 虽能成功降低剖宫产率,减少产妇手术的风险及并发症,但因其具有子宫破裂危及母儿的高风险,仍需产科医生慎重对待。

