改良侧向转位瓣结合隧道术治疗上颌单牙位软组织缺损的临床效果
范雅丹,龚 寅,董家辰,束 蓉
上海交通大学医学院附属第九人民医院牙周病科,上海市口腔医学重点实验室,上海市口腔医学研究所,国家口腔疾病临床研究中心,上海200011
牙龈退缩是牙周炎最常见的伴发病变之一,患者会出现牙本质敏感、食物嵌塞等症状且影响美观。Miller[1]于1993年提出牙周整形手术的概念、其中牙周软组织增量手术特指用来增加牙齿/种植体周围的附着龈/黏膜的厚度或宽度的手术,既有利于菌斑控制,阻止进一步的牙龈退缩,又能改善患者口腔美学效果及舒适度,因此一直以来都是牙周病领域的研究热点[2]。上颌前牙美学区单牙位牙龈退缩的治疗是临床上的一大挑战,常见的病因主要有牙齿扭转、咬合创伤、牙龈瘤切除和不良正畸力等[3]。近年来,国内外的许多研究已经证实了冠向复位瓣技术(colonially advanced fl ap,CAF)与上皮下结缔组织移植术(subepthelial connective tissue graft,SCTG)相结合,是一种适应性广泛、预期性良好的术式[4]。但在患牙根方缺乏附着龈或前庭较浅时,侧向转位瓣术(lateral advanced fl ap,LAF)依然是一个可靠的选择[5]。
LAF最早是由Grupe和Warren 2位学者提出,是治疗单牙位软组织缺损的经典术式,适用于生物厚型、邻牙有广泛附着龈的病患[6]。2004年,Zucchelli等[7]学者在此基础上提出了改良侧向转位冠向复位瓣术(laterally moved and colonially advanced fl ap,LMCAF),术后获得了80%的完全根面覆盖率(root coverage rate,RC%)和96%的平均根面覆盖率。文献报道单纯使用LAF治疗单牙位牙龈退缩,在前牙区平均根面覆盖率为77%[8],磨牙区为(74±8) %[9]。本研究拟探索一种新的改良术式,将改良LAF技术与隧道技术(tunnel technique,TUN)相结合,以隧道瓣代替原来的近中垂直切口,并联合SCTG治疗上颌单牙位大范围的软组织缺损,术后随访1年观察其软组织增量的效果。
1 对象与方法
1.1 研究对象
选择就诊于上海交通大学医学院附属第九人民医院牙周病科的患者。纳入标准:①年龄为18~65周岁。②Miller Ⅰ~MillerⅢ类上颌单牙位牙龈退缩,退缩高度(recession height,RH)≥5 mm。③邻牙唇颊面无附着丧失。排除标准:①患者存在全身系统性疾病或正在服用影响牙周组织的药物。②怀孕或哺乳期的患者。③吸烟。纳入患者在术前均接受全面的牙周基础治疗和专业的口腔卫生指导,全口菌斑指数(full-mouth plaque score,FMPS)<25%,全口探诊出血指数 (full-mouth bleeding score,FMBS) <10%。3位患者均在术前签署知情同意书。
1.2 临床指标
患牙唇侧正中的探诊深度(probing depth,PD);附着丧失(clinical attachment loss,CAL);RH,即平齐釉牙骨质界(cemento-enamel junction,CEJ)至牙龈退缩最根方处的距离;退缩宽度(recession weight,RW),即CEJ处根面暴露的宽度;牙龈厚度(gingiva thickness,GT),即唇颊侧正中龈沟底处牙龈的厚度;角化龈宽度(keratinized tissue width,KTW),即龈缘到膜龈联合处的距离。
手术当日由1位牙周专科医师记录,所有的测量均使用标准的牙周探针,测量值四舍五入至最接近的0.5 mm。术后1年随访,根据退缩高度计算根面覆盖率。
1.3 手术方法
术前根据Zucchelli等[10]学者提出的理论,预测患牙最大根面覆盖(maximal root coverage,MRC)的位置。于最大根面覆盖水平处,向远中做水平切口,扩展2个牙位,止于其远中轴角处。于此处做向远中的斜行垂直切口,达到膜龈联合处做回切切口以减少张力。使用15号刀片(Hu-friedy,美国)缓慢进行远中半厚瓣的分离、减张。向近中扩展1个牙位,做沟内切口,分离隧道瓣,充分减张。减张完成后,根据缺损的高度和宽度,于腭部取相应大小的上皮下结缔组织,厚度约1 mm。将修整后的上皮下结缔组织一侧插入隧道瓣中,这样既可以固定软组织又可以为其提供血管床,提高其成活率,加快愈合。使用5-0可吸收缝线(VICRYL Rapide,VCP433H,美国)将软组织严密缝合于受区,CEJ处。随后将充分减张的远中带蒂瓣向近中、冠方转位,无张力缝合于患牙CEJ冠方1 mm处。充分减张后的侧向瓣可以达到供区的严密缝合以形成良好的一期愈合,减少术后瘢痕组织的形成和并发症的出现(图1)。
1.4 术后护理及随访
患者术后使用0.12%氯己定含漱液含漱(2周,每日2次,每次1 min)。必要时可服用布洛芬缓解疼痛(每4~6 h 1次,每次200~400 mg)。术后2周内避免术区机械性创伤,包括刷牙和使用牙线、冲牙器,日常注意饮食且避免牵拉术区。术后2周拆线,随后可改为使用软毛牙刷清洁术区。术后3个月可恢复正常习惯。术后3、6、12个月进行随访,观察术区的恢复情况,并根据患者牙周情况进行必要的牙周维护治疗。术后12个月,再次进行临床牙周指标的检查。

图1 改良侧向转位瓣结合隧道技术的手术过程Fig 1 Schematic diagram of the modified lateral positioned fl ap combined with tunnel technique
2 结果
2.1 患者一般情况
本实验共纳入3例上颌单牙位的软组织缺损患者,均为男性,年龄分别为25、32、29岁,无全身系统性疾病,无吸烟史。手术患牙为单牙位的软组织缺损,邻牙唇颊面无附着丧失。患牙诊断分别为:牙龈瘤(术后病理诊断为外周性骨化纤维瘤)、获得性膜龈异常(Miller Ⅲ类)、获得性膜龈异常(Miller Ⅲ类)伴骨下缺损。3例患者均存在≥5 mm的牙龈退缩。在经过完善的牙周基础治疗后,使用改良LAF结合TUN,对患牙进行软组织增量手术,其中1例同期进行了骨增量。(表1)

表1 上颌单牙位软组织缺损患者一般情况Tab 1 General information of the patients with maxillary isolated soft tissue defect
2.2 患者手术及术后情况
2.2.1 病例1手术过程及术后效果 患者主诉发现上前牙牙龈增生1年有余。术前可见11唇侧有直径约7 mm的牙龈增生物,带蒂、质韧,术前诊断为牙龈瘤。行龈瘤切除术后,唇侧出现大面积的软组织缺损,退缩深度为5 mm,且根方无角化牙龈,达到膜龈联合,形成了MillerⅡ类牙龈退缩。术中同期使用改良LAF结合TUN进行了软组织增量,手术过程及术后效果见图2。术后1年获得了完全根面覆盖,美学效果良好。

图2 病例1手术过程及术后效果Fig 2 Surgical procedure and 1-year follow-up of case 1
2.2.2 病例2手术过程及术后效果 患者主诉上前牙牙龈萎缩数年。术前可见13唇侧牙龈退缩,根方仅有1 mm的角化牙龈,并向唇侧倾斜,形成Miller Ⅲ类牙龈退缩。使用改良侧向转位瓣结合隧道技术进行了软组织增量,手术过程及术后效果见图3。术后1年获得了最大根面覆盖。
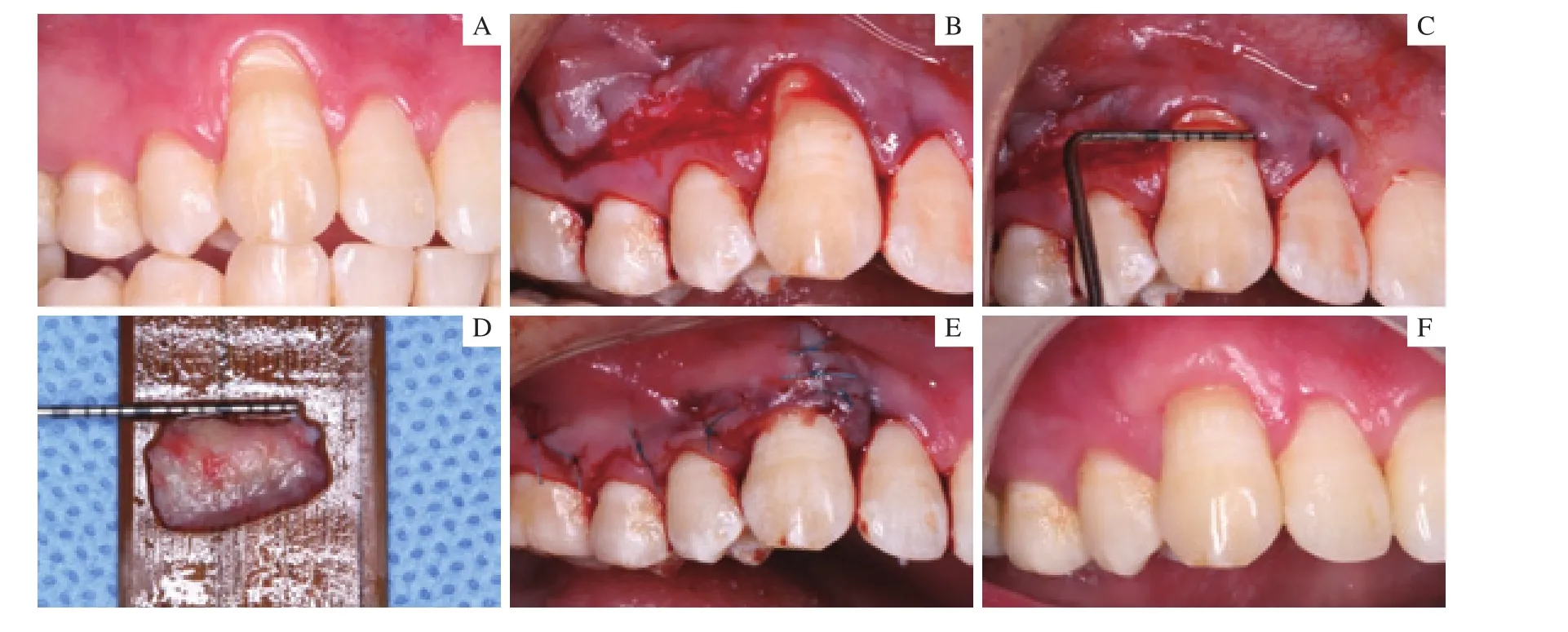
图3 病例2手术过程及术后1年Fig 3 Surgical procedure and 1-year follow-up of case 2
2.2.3 病例3手术过程及术后效果 患者主诉上前牙牙龈退缩数年。术前可见11唇侧远中扭转,唇侧5 mm软组织缺损,根方仅有1.5 mm角化牙龈,形成Miller Ⅲ类牙龈退缩。同时其近中PD为9 mm,根尖X线片可见#8近中牙槽骨角型吸收根长2/3,即患牙同时存在软硬组织的缺损。首先对患牙进行骨增量,使用骨移植材料(Bio-Oss,Geistlich,Pharma AG)0.25 g进行牙周植骨术,同期使用改良LAF结合TUN技术进行了软组织增量,SCTG覆盖于骨移植材料之上,可稳定移植材料。手术过程及术后效果见图4。术后1年获得了良好的软硬组织增量。
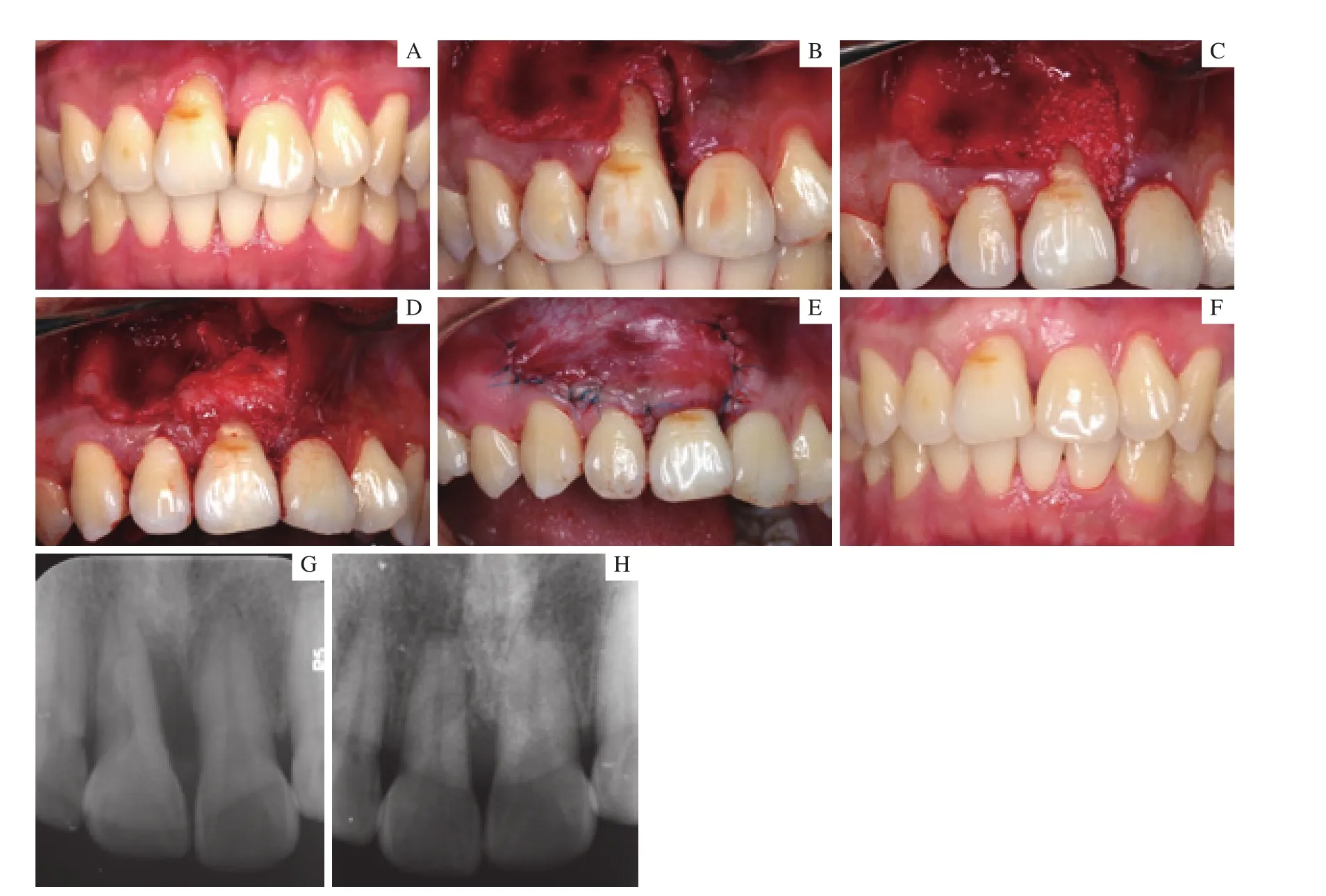
图4 病例3手术过程及术后1年Fig 4 Surgical procedure and 1-year follow-up of case 3
2.2.4 临床指标所有患者基线及术后1年的临床参数见表2。共纳入3例患者,其中Miller Ⅱ类1例、Ⅲ类2例,RC分别为100%、66.67%和70.00%,平均RC%为(78.89±18.36) %,完全RC%为33.33%。术后1年随访见表2。其中CAL、RH、GT和KTW均获得了较大的改善,而RW则改善不明显,这可能与2例Miller Ⅲ类病例未能获得完全根面覆盖有关。

表2 上颌单牙位软组织缺损患者手术后临床指标比较(N=3,mm)Tab 2 Comparison of clinical parameters between pre-surgery and 1-year postsurgery in patients with maxillary isolated soft tissue defect (N=3, mm)
3位患者术后均常规护理,2周内没有出现出血、感染、肿胀等并发症,拆线时可见术区愈合良好,未见龈瓣穿孔撕裂、移植软组织坏死、缝线脱落等愈合不良的情况。术后3、6、12个月随访,并根据患者的牙周情况对其进行口腔卫生宣教及牙周维护治疗。3位患者均对治疗效果表示满意。
3 讨论
牙周软组织增量手术的成功与术式的选择息息相关。现有许多成熟的术式可以用于牙龈退缩的治疗,其中LAF至今仍然是治疗单牙位牙龈退缩的一个可靠的选择[11]。2015年发表的1篇5年随访的研究[12]中,证实了LAF治疗下颌单牙位牙龈退缩的临床效果,达到了97%的根面覆盖率。作为带蒂瓣的一种,LAF的优势在于良好的血供和大量的附着龈宽度的增加[13]。Santana等[14]在一项5年随访的随机对照研究中发现,LAF组根面覆盖和角化龈增宽的效果优于冠向复位瓣组。因此我们选择了改良LAF来治疗上前牙单牙位RH≥5 mm的软组织缺损,减少了近4 mm的RH,增加了KTW。
SCTG作为牙周软组织增量中移植物的金标准,可以起到稳定血凝块、增厚牙龈、改善牙龈生物型的作用[15]。本文3例患者均为牙龈生物薄型,GT的改变由(0.83±0.29) mm变为(1.83±0.76) mm,患牙的生物型得以改善。移植软组织的稳定对于增量的成功与否至关重要[16]。本文采用新的术式,改良了传统LAF近中的垂直切口,改为隧道瓣。隧道技术特征在于只做沟内切口,于龈沟内进行牙龈软组织的分离,操作难度较高[17],但其优势在于良好的血供、营养、美学和术后快速的愈合[18]。本文联合近中隧道瓣技术,保留了患牙近中的角化牙龈组织,避免瘢痕在美学区的形成,也能起到稳定SCTG、提供血管床、加快组织愈合的作用。
本文纳入的3例患者均为不同病因导致的软组织缺损,缺损形式各不相同,其中1例在术中同期进行了骨增量。2例为Miller Ⅲ类,因患牙均存在不同程度的错位,虽未获得完全根面覆盖,但均到达了术前预测的MRC的位置,1年随访的RC%分别为66.67%和70.00%。Lee等[19]学者使用改良LAF治疗Miller Ⅲ类牙龈退缩获得了(76.67±18.04) %的根面覆盖率;2017年林智恺等[20]同样使用改良LAF,获得了93.00%的根面覆盖率,其中Miller Ⅲ类缺损的根面覆盖率为80.00%。本文病例RC%较低的原因可能与病例3的近中大范围的骨缺损有关,也与本文纳入病例较少有关,仍需后续研究证实。
本研究探索了一种新的术式,将改良LAF结合TUN技术,并联合SCTG,治疗上颌单牙位大范围的软组织缺损,1年随访获得了78.89%的平均根面覆盖率。本术式可用于不同病因导致的前牙区单牙位大面积软组织缺损,临床效果稳定,但仍需进一步的研究来证明其与传统LAF的不同应用。

