双胎妊娠与单胎妊娠妇女孕早期甲状腺功能筛查结果分析
赵桂平 程文国 尹静 谢凌云 成颖 凌玲
2012 年中华医学会内分泌学分会与围产医学分会 制定的《妊娠和产后甲状腺疾病诊治指南》中指出,正常水平的甲状腺激素对胎儿脑组织神经元迁移和髓鞘形成至关重要[1]。在胎儿脑发育的第一期,即妊娠第1~20周,胎儿所依赖的甲状腺素主要来自于母体,所以孕早期母体的甲状腺素水平十分重要。近年来,妊娠期甲状腺功能异常逐渐被关注,已成为国内外内分泌学和围生医学研究的热点领域之一。正常妊娠时孕妇体内各系统会发生一系列生理变化,体内雌激素、人绒毛膜促性腺激素(human chorionic gonadotropin,HCG)等分泌量的增加会导致其甲状腺激素水平的改变,对机体的基础代谢功能也有一定的影响,所以妊娠期妇女甲状腺功能的判断标准不能直接参考普通人群的标准。为保证胎儿脑神经智力的正常发育,及早了解母体甲状腺素水平,孕早期对妊娠妇女的甲状腺功能筛查显得尤为重要。
由于辅助生殖技术的发展和促排卵药物的滥用,多胎妊娠(主要为双胎妊娠)越来越多。本文通过对扬州大学医学院附属医院扬州市妇幼保健院2017年10月至2018年10月53例双胎妊娠妇女和同期随机挑选的114例单胎妊娠妇女孕早期甲状腺功能筛查结果进行比较,分析孕妇血清游离甲状腺素(free thyroxine,FT4)、促甲状腺激素(thyroid stimulating hormone,TSH)和甲状腺过氧化物酶抗体(thyroid peroxidase antibody,TPOAb)水平,探讨孕早期双胎妊娠和单胎妊娠妇女甲状腺功能的差异及两组妊娠妇女孕早期甲状腺疾病的分布情况。同时本研究通过对53例双胎妊娠中14例辅助生殖技术和39例自然受孕的妊娠妇女孕早期甲状腺功能筛查结果进行比较,了解单、双胎妊娠妇女孕早期甲状腺功能的差异以及建立各自参考值的必要性,为临床在单、双胎妊娠妇女孕早期甲状腺功能诊断治疗方面提供参考,现报道如下。
1 对象和方法
1.1 对象 选取2017年10月至2018年10月在本院定期产检的双胎妊娠妇女53例(双胎妊娠组)。纳入标准:(1)研究对象均为本地常住人口;(2)超声检查证实妊娠;(3)无甲状腺疾病既往史和家族史;(4)无可触及性甲状腺肿以及其他自身免疫性疾病;(5)检测期1年内未服用含碘药物或抗甲状腺等药物;(6)无其他临床严重疾病现患病史和不良孕产史。选取同期在同一医院定期产检的单胎妊娠妇女114例(单胎妊娠组)。两组妊娠妇女年龄比较差异无统计学意义(P>0.05),但孕次和产次比较差异均有统计学意义(均P<0.05),见表1。根据受孕方式将双胎妊娠组分为辅助生殖技术组14例和自然受孕组39例两组,两组妊娠妇女孕次比较差异无统计学意义(P>0.05),但年龄和产次比较差异均有统计学意义(均P<0.05),见表2。本研究根据末次月经计算孕周,并经超声检查核对,确定本文中分析的甲状腺功能筛查孕妇均为孕早期(1~12周)。本研究经医院医学伦理委员会审批通过。

表1 单胎妊娠组和双胎妊娠组妇女一般资料比较
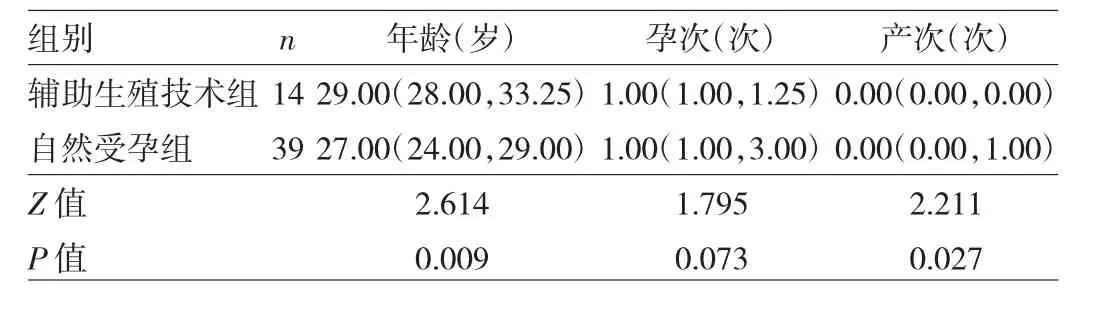
表2 辅助生殖技术组和自然受孕组双胎妊娠妇女一般资料比较
1.2 方法
1.2.1 仪器与试剂 Beckman Coulter UniCel DXI800全自动化学发光分析仪购自美国贝克曼库尔特公司。实验中所使用的试剂购自美国贝克曼库尔特公司(FT4批号:724713,TSH 批号:831432,TPOAb 批号:831551)。实验中所使用的校准品也购自美国贝克曼库尔特公司(FT4批号:831941,TSH 批号:723654,TPOAb 批号:789813)。实验中所使用的质控品购自美国伯乐公司(批号:1754EC)。实验过程严格按照仪器及试剂说明书,每天进行室内质控,数据在控。
1.2.2 甲状腺功能指标检测 采用含分离胶的真空采血管采集妊娠妇女空腹静脉血3~5ml,血液标本采集后静置30min,3 000r/min离心15min。采用化学发光法测定FT4、TSH以及TPOAb,所有标本8h内检测完毕。
1.3 结果判断方法 本组孕妇在进行孕早期甲状腺功能筛查时,尚未确定本院妊娠期特异参考范围,所以参考国内2012年发布的《妊娠和产后甲状腺疾病的诊治指南》[1]和2017年发布的《成人甲状腺功能减退症诊治指南》[2]以及国外2017年美国甲状腺学会(American Thyroid Association,ATA)发布的《妊娠期和产后甲状腺疾病的诊断和治疗指南》[3]。孕早期TSH参考值范围:0.1~4.0μIU/ml,FT4参考值范围:11.49~18.84pmol/L。
甲状腺疾病具体诊断标准如下:(1)妊娠期临床甲状腺功能减退(甲减):血清TSH>妊娠期参考值上限,血清FT4<妊娠期参考值下限,如果血清TSH>10μIU/ml,无论FT4是否降低,按照临床甲减处理;(2)妊娠期亚临床甲减:血清TSH>妊娠期参考值上限,血清FT4在参考值范围之内;(3)妊娠期低甲状腺素血症:血清TSH在参考值范围之内,且血清FT4<妊娠期参考值下限;(4)妊娠期临床甲状腺功能亢进(甲亢):血清TSH<妊娠期参考值下限,且血清FT4>妊娠期参考值上限;(5)妊娠期亚临床甲亢:血清TSH<妊娠期参考值下限,且血清FT4在参考值范围之内。
1.4 统计学处理 采用SPSS 17.0统计软件。计量资料以 M(P25,P75)表示,组间比较采用 Mann-Whitney U 检验;计数资料组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 单胎妊娠组和双胎妊娠组妇女孕早期甲状腺功能筛查结果比较 双胎妊娠组妇女FT4水平高于单胎妊娠组,TSH水平低于单胎妊娠组,差异均有统计学意义(均P<0.05);但两组妇女TPOAb比较差异无统计学意义(P>0.05),见表 3。
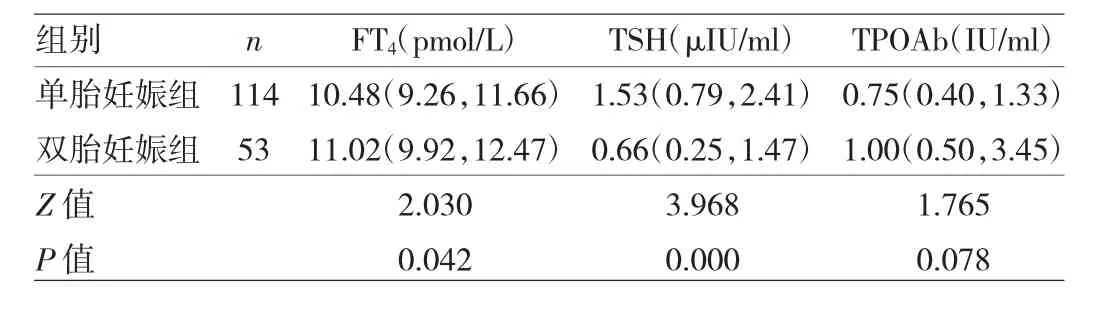
表3 单胎妊娠组和双胎妊娠组妇女孕早期甲状腺功能筛查结果比较
2.2 单胎妊娠组和双胎妊娠组妇女甲状腺疾病分布情况 单胎妊娠组和双胎妊娠组妇女甲状腺功能异常检出率分别为 10.53%(12/114)和 7.55%(4/53),两组比较差异无统计学意义(χ2=0.371,P=0.543)。其中单胎妊娠组妇女临床甲减10例,亚临床甲亢1例,临床甲亢1例;双胎妊娠妇女临床甲减2例,亚临床甲亢1例,临床甲亢1例。
2.3 辅助生殖技术组和自然受孕组双胎妊娠妇女孕早期甲状腺功能筛查结果比较 辅助生殖技术组和自然受孕组两组双胎妊娠妇女孕早期FT4、TSH和TPOAb比较差异均无统计学意义(均P>0.05),见表4。

表4 辅助生殖技术组和自然受孕组双胎妊娠妇女孕早期甲状腺功能筛查结果比较
3 讨论
我国2012年《妊娠和产后甲状腺疾病诊治指南》中阐述,由于妊娠期甲状腺激素代谢改变,导致血清甲状腺指标参考值的变化,所以需要建立妊娠期特异的血清甲状腺指标参考范围[1]。由于地区因素、使用仪器和方法学的不同,指南呼吁建立本院或本地区妊娠期血清甲状腺功能指标参考值,这样可减少妊娠期甲状腺疾病的漏诊及误诊,建立妊娠期甲状腺指标的特殊参考值已成为共识。近年来,随着辅助生殖技术的不断提高,多胚胎移植的应用和胚胎着床率的提高,以及普通育龄妇女为追求双胎而服用促排卵药物,使双胎妊娠的概率越来越高。面对越来越多的双胎妊娠,了解双胎妊娠妇女和单胎妊娠妇女孕早期甲状腺水平有无差异势在必行。本研究中孕早期双胎妊娠妇女血清TSH水平低于单胎妊娠妇女,FT4水平高于单胎妊娠妇女,差异均有统计学意义,与张爽等[4]的研究相一致。可能原因是孕早期双胎妊娠妇女较单胎妊娠妇女产生更多的HCG,HCG短时间内上升更快,使双胎妊娠妊娠妇女体内TSH的分泌受到更强的抑制,从而造成孕早期双胎妊娠妇女体内TSH水平低于单胎妊娠妇女。TSH对FT4的负反馈作用是双胎妊娠妇女体内FT4水平高于单胎妊娠妇女的一方面原因,另一方面的原因可能是由于孕早期双胎妊娠妇女雌激素产生多于单胎妊娠妇女,引起肝脏甲状腺结合球蛋白增加较多,从而导致FT4水平增加。由此可见,我们不光要建立本单位本地区的单胎妊娠妊娠期的甲状腺功能指标的参考值,最好同时建立多胎(主要是双胎)妊娠的甲状腺功能指标参考值,以期更好地指导临床对双胎妊娠的妊娠妇女甲状腺功能的判断。
血清TPOAb是妊娠期甲减的危险因素和重要预测指标,TPOAb阳性者更容易发生甲状腺功能紊乱,基于疾病的潜在危害,对妊娠期妇女开展甲状腺疾病筛查是非常必要的,且筛查应当尽早,甚至于孕前进行[5]。TPOAb不仅直接与妊娠的不良结果相关,而且可以通过损伤母体的甲状腺,减少甲状腺的储备功能,进而影响胎儿的脑发育[6]。本研究中双胎妊娠组TPOAb水平高于单胎妊娠组,虽然两组比较差异无统计学意义,但增高的趋势也可以说明双胎妊娠孕早期更易出现甲状腺抗体升高,流产、早产及其他并发症的风险会更高,双胎妊娠发现TPOAb高于正常参考值,应引起重视,并规范化治疗,以减少或降低母体甲状腺功能异常给母体和胎儿的影响。
孕早期及时发现与治疗甲状腺功能异常可有效改善母婴预后[7]。妊娠期未治疗的临床甲减和亚临床甲减对母体和胎儿均有不良影响,包括妊娠期高血压、流产、早产、产后出血、胎儿发育受损等。血清FT4是体内的生物活性物质,是诊断亚临床甲减的一个重要指标,能真实地反映甲状腺功能状态。2017年ATA指南推荐的TSH 4.0μIU/ml[3]作为孕早期亚临床甲减的诊断切点值灵敏度及特异度高,推荐尚未建立妊娠期特异性甲状腺功能参考值的地区采用该诊断切点诊断孕早期亚临床甲减[8],本研究就采用该切点值。本研究发现单胎妊娠组妇女甲状腺功能异常检出率为10.53%,与沈国平等[5]的甲状腺功能异常总检出率12.88%较为接近。双胎妊娠组妇女甲状腺功能异常检出率为7.55%,明显低于单胎妊娠,可能原因是双胎妊娠的家庭更加重视,积极配合诊疗,接受正规产检高于单胎妊娠组,使得在妊娠过程中有更好的医疗干预。以上甲状腺功能异常的检出率说明孕早期甲状腺疾病的患病情况非常普遍,应尽早进行甲状腺功能筛查。
本研究发现辅助生殖技术组妊娠妇女年龄大于自然受孕组,差异有统计学意义,可能原因是该组妊娠妇女可能合并一些不孕因素,致使其备孕时间以及就医时间长于自然受孕组,从而使得妊娠时年龄偏大。辅助生殖技术组和自然受孕组两组妊娠妇女孕早期FT4、TSH和TPOAb比较差异均无统计学意义。在今后的研究中,我们将增加研究例数,建立本地区或本院单胎妊娠及双胎妊娠妇女甲状腺功能指标参考区间,更加有效地对妊娠妇女进行甲状腺疾病筛查。

