腹腔镜胆囊切除术+胆总管切开取石一期缝合术治疗胆囊结石合并胆总管结石的预后评价
杨会锋 牛志鹏 冯新献 席力森 石好岭
(河南省郑州市第一人民医院普外科 郑州450004)
胆囊结石是因胆囊内结石引起的病症,我国成人患病率为10%,随着年龄增长,该病发生率随之升高[1]。胆总管结石是常见急腹症,极易诱发急性胰腺炎、重症胆管炎。胆囊结石合并胆总管结石发病率约占5%~29%,机体内无法自行排出结石,病情反复发作、迁延难愈,严重者会出现肝硬化、胆道出血等合并症,危及生命安全[2]。外科手术是治疗胆囊结石合并胆总管结石的主要方法,但手术方案较为复杂,传统剖腹手术疗效值得肯定,但创伤大、并发症多,因此,微创技术成为临床的重点研究方向。腹腔镜胆囊切除术(LC)联合胆总管切开取石一期缝合术(LCBDE) 与逆行胆胰管造影胆总管取石术(ERCP)联合LC 均可达到治疗目的,但对具体术式的选择,临床上仍存在争议。本研究分析LC 联合LCBDE 治疗胆囊结石合并胆总管结石的预后效果,并与ERCP 联合LC 的预后效果进行了比较。现报道如下:
1 资料与方法
1.1 一般资料 选取2017 年1 月~2018 年6 月收治的84 例胆囊结石合并胆总管结石患者,按术式的不同分为A 组和B 组,各42 例。A 组男26 例,女16 例;年龄30~72 岁,平均年龄(54.05±6.82)岁;胆总管结石数(2.42±0.48)枚;胆管结石直径(2.60±0.58)cm。B 组男25 例,女17 例;年龄30~70 岁,平均年龄(55.61±6.90)岁;胆总管结石数(2.50±0.45)枚;胆管结石直径(2.62±0.55)cm。两组患者的一般资料相比较,差异无统计学意义,P>0.05,具有可比性。本研究符合我院医学伦理委员会审批标准。
1.2 入组标准 (1)纳入标准:经临床表现、超声、X线、腹部CT 等检查,被确诊为胆囊结石合并胆总管结石;主动积极配合治疗;签署知情同意书。(2)排除标准:心肺功能不全、难以耐受手术;既往有腹部手术史及腹腔严重粘连;凝血异常;全身感染;胆总管结石复发合并肝内胆管结石;中途退出研究。
1.3 手术方法
1.3.1 A 组 采用LC 联合LCBDE 治疗。术前全身麻醉,取仰卧位,建立气腹后,以常规四孔法进入腹部,准确分离胆囊三角,将胆囊动脉、胆囊管夹闭后并进行切断,切除胆囊。在进行穿刺、回抽胆汁时,明确胆总管位置,于胆总管中上端部位,靠近胆总管前壁作一纵行1 cm 切口,插入胆道镜,探查胆内管道、胆外管道,用取石网取出结石。在反复探查无残留结石后,取石网篮顺利通过十二指肠乳头,乳头通畅,用可吸收缝线连续全层缝合胆总管前壁,置入引流管。术后密切监测血尿常规,积极预防并发症,必要时使用蛋白酶抑制剂等治疗。
1.3.2 B 组 采用ERCP 联合LC 治疗。术前全身麻醉,取平卧位,十二指肠镜置入后,取30%泛影葡胺注入后,逆行胰胆管造影,明确胆总管结石的位置、数量、直径及硬度;掌握胆管解剖结构后,于Oddi 括约肌作一10~15 mm 切口,行内镜下网篮取石术,较大直径结石用机械碎石网篮碎石后取石;合并胆囊结石者,待ERCP 术后稳定2~5 d,开展LC术。术后密切监测血尿常规,积极预防并发症,必要时使用蛋白酶抑制剂等治疗。
1.4 观察指标 (1)比较两组手术具体指标(手术时间、术中出血量及住院时间);(2)比较两组结石取净率;(3)比较两组术后30 d 内并发症发生率,包括高淀粉血症、胆漏、胆道出血、切口感染、穿孔;(4)对患者行为期1 年的随访,比较两组术后复发率。
1.5 统计学方法 数据处理采用SPSS23.0 统计学软件,计数资料以%表示,采用χ2检验,计量资料以表示,采用t 检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组结石取净率比较 A 组结石取净率为95.24%(40/42);B 组结石取净率为92.86%(39/42)。两组相比较,无显著差异(χ2=0.000,P=1.000)。
2.2 两组手术具体指标比较 A 组手术时间、术后肛门排气时间及住院时间短于B 组,术中出血量少于B 组(P<0.05)。见表1。
表1 两组手术具体指标比较
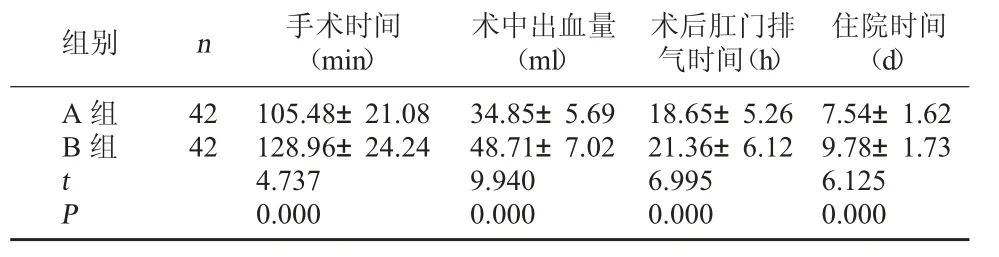
表1 两组手术具体指标比较
组别 n 手术时间(min)住院时间(d)A 组B 组术中出血量(ml)术后肛门排气时间(h)42 42 tP 105.48±21.08 128.96±24.24 4.737 0.000 34.85±5.69 48.71±7.02 9.940 0.000 18.65±5.26 21.36±6.12 6.995 0.000 7.54±1.62 9.78±1.73 6.125 0.000
2.3 两组术后并发症发生情况比较 A 组术后30 d 内并发症发生率7.14%;B 组术后30 d 内并发症发生率16.67%。两组相比较,无显著差异(P>0.05)。见表2。
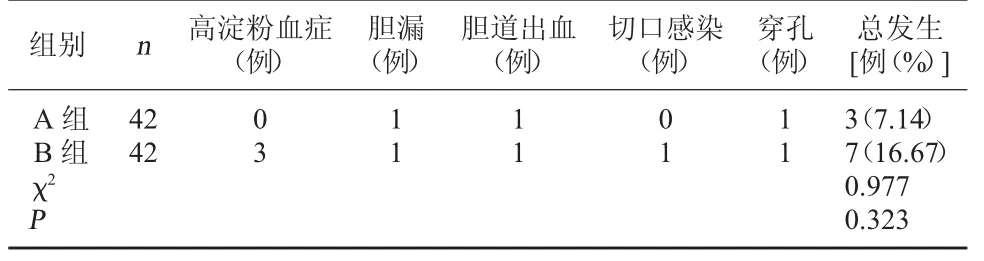
表2 两组术后30 d 内并发症发生情况比较
2.4 两组复发率比较 进行为期1 年的随访,A 组出现1 例胆管结石复发,发生率为2.38%;B 组出现7 例胆管结石复发,发生率为16.67%。两组复发率相比较,差异显著(χ2=4.974,P=0.026)。
3 讨论
胆囊结石与胆管结石是胆石症常见类型,通常胆管结石分为肝外胆管结石与肝内胆管结石两种,一般胆总管结石与胆囊结石互为因果,15%胆囊结石患者继发胆总管结石,具备手术探查指征[3]。传统开腹手术具较高的结石清除率,但长期禁食、携带引流管及住院等,极易引发感染风险。因此,微创技术成为临床的重点研究方向,LC 是胆囊结石合并胆总管结石临床治疗的“金术式”,具有创伤小、并发症少、取石率高、恢复快、费用低等优势。LC+LCBDE及ERCP+LC 是目前治疗胆囊结石合并胆总管结石的两种常用微创技术,有大量资料证实,两种手术均能实现结石清除的目的,但选择何种术式一直存在争议性。
闫凌等[4]探究两种手术方案治疗胆囊结石合并胆总管结石时发现,腔镜联合胆道镜手术后并发症发生率为3.3%,低于开腹手术的20.0%,手术时间、术中出血量、术后胃肠功能恢复时间均短于开腹手术,差异有统计学意义(P<0.05)。李宇等[5]报道,LC+LCBDE 组手术成功率(94.3%)与ERCP+LC 组(98.4%) 相比较,无显著差异(P >0.05);但ERCP+LC 组高淀粉酶血症发生率(16.9%)高于LC+LCBDE 组的(4.1%),差异有统计学意义(P<0.05)。多个研究肯定了LC+LCBDE 与ERCP+LC治疗胆囊结石合并胆总管结石的临床效果,但与ERCP+LC 相比,LC+LCBDE 具有较高的安全性。本研究中两组结石取净率和术后30 d 内并发症发生率相比较,无显著差异(P>0.05)。说明LC+LCBDE与ERCP+LC 治疗胆囊结石合并胆总管结石患者有较高的结石清除率及安全性。但在恢复时间及远期效果方面,A 组手术时间、肛门排气时间及住院时间均短于B 组,术中出血量少于对照组;A 组术后复发率为2.38%,低于B 组的16.67%;均有显著差异(P<0.05)。LC+LCBDE 术后患者恢复快,且长久来看,ERCP+LC 术后患者结石残留及复发率高,需再次手术。分析具体原因,ERCP+LC 操作时,会破坏患者Oddi 括约肌生理功能,术后容易发生急性胰腺炎、逆行感染、穿孔等并发症;两次不同的手术会增加患者的痛苦,延长住院时间及术后恢复时间;术后行LC 手术时,胆囊结石可能会掉入胆总管,造成结石复发[6]。LC+LCBDE 可保留十二指肠乳头括约肌的完整结构及功能,手术为一步法,一次性处理胆囊与胆总管结石,避免胆囊结石掉进胆总管内,降低了术后结石复发率;同时LC+LCBDE 利用胆道镜观察胆管内部结构及功能,能明确细小结石残留及胆管病变,避免胆管疾病遗漏,降低了结石残留率[7]。
综上所述,LC+LCBDE 治疗胆囊结石合并胆总管结石近期效果显著,结石清除率高,且并发症发生率及复发率更低。

