瘢痕子宫再妊娠孕妇自然分娩的危险因素分析
崔娟
(郑州圣玛妇产医院 产科,河南 郑州 450000)
剖宫产属于临床处理高危妊娠及异常分娩等不良情况的重要措施。近年来,随着剖宫产技术不断发展,部分适合自然分娩孕妇也倾向于选择剖宫产,为了减轻阴道分娩疼痛感。剖宫产术后瘢痕子宫会对再妊娠自然分娩造成不同程度影响,严重者可引起子宫破裂,造成不良母婴结局。临床实践发现,瘢痕子宫再次妊娠孕妇分娩时机、分娩方式和妊娠结局密切相关。相关研究表明,瘢痕子宫在自然分娩过程中子宫破裂危险性可提高2.7%,因此,瘢痕子宫再妊娠对于分娩方式选择已成为妇产科较为关心的问题[1]。基于此,本研究选取102例瘢痕子宫再妊娠孕妇进行分析研究,并探讨其自然分娩危险因素及干预措施。
1 资料与方法
1.1 一般资料选取郑州圣玛妇产医院2017年2月至2018年5月收治的102例瘢痕子宫再妊娠孕妇。纳入标准:年龄20~50岁;孕周≥37周;具有剖宫产史;上次剖宫产与本次妊娠间隔≥2 a;患者签署同意书。排除标准:临床资料不全者;宫内多胎者;合并子宫肌瘤者。
1.2 研究方法入院后所有孕妇均进行胎儿超声检查与产科详细检查,且自然分娩前做好抢救等有关准备。鼓励患者自然分娩,所有自然分娩孕妇适当缩短第二产程,为避免子宫破裂,禁止腹压。若在自然分娩过程中,宫颈扩张停滞>2 h、产程>12 h、在宫口全开之下胎头无衔接、先兆子宫破裂、宫缩乏力且胎儿宫内窘迫,出现上述情况者需转为剖宫产。本研究102例瘢痕子宫再妊娠孕妇,成功自然分娩82例(自然分娩组),转为剖宫产20例(剖宫产组)。
1.3 观察指标(1)瘢痕子宫再妊娠孕妇自然分娩单因素分析;(2)瘢痕子宫再妊娠孕妇自然分娩危险因素分析。

2 结果
2.1 瘢痕子宫再妊娠孕妇自然分娩单因素分析经单因素分析,瘢痕子宫再妊娠孕妇自然分娩与年龄、产前体质量指数、孕周、自然分娩史、临产入院等因素有关(均P<0.05)。见表1。
2.2 自然分娩危险因素分析Logistic回归分析证实,产前体质量指数≥30 kg·m-2、年龄、临产未入院、无自然分娩史为自然分娩危险因素(均P<0.05)。见表2。

表1 瘢痕子宫再妊娠孕妇自然分娩单因素分析
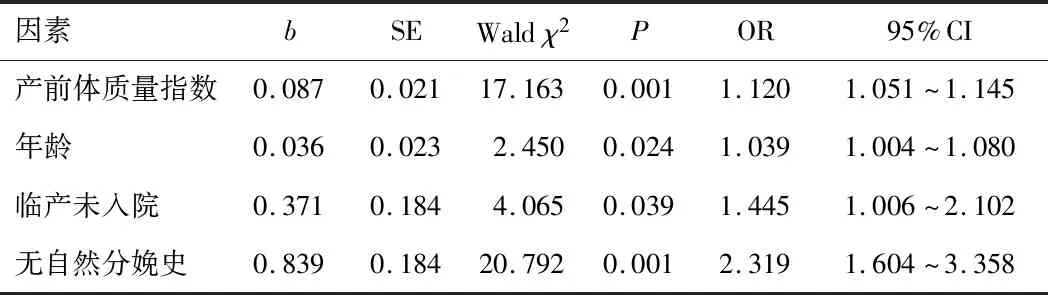
表2 自然分娩危险因素Logistic分析
3 讨论
瘢痕子宫属于妇科常见疾病,多数与剖宫产有关,而剖宫产后再妊娠自然分娩临床指南评估了剖宫产后自然分娩对母婴的影响及相关禁忌证,并对其安全性做了循证,为瘢痕子宫自然分娩开展奠定了基础[2]。
吴素勤等[3]研究指出,具有1次剖宫产史者,若无试产禁忌证,对围生期风险评估后,应给予试产机会,并做好急救准备。本研究结果显示,在102例瘢痕子宫再妊娠孕妇中,成功自然分娩有82例,成功率占80.39%,略低于高世华[4]所研究的阴道试产成功率82.61%,可见瘢痕子宫再妊娠并非自然分娩禁忌证。
相关研究指出,瘢痕子宫再妊娠自然分娩影响因素较多,包括年龄、瘢痕子宫肌层厚度、距上次剖宫产时间等[5]。本研究通过比较自然分娩与转剖宫产孕妇相关资料,并进行Logistic回归分析发现,瘢痕子宫再妊娠自然分娩危险因素主要有产前体质量指数≥30 kg·m-2、年龄>30岁。肥胖可造成孕妇腹肌力量减弱,生产阻力增加,影响自然分娩;年龄超过30岁,尤其是35岁以上孕妇,机体功能有所降低,骨盆可塑性变差,可明显增加试产时间,子宫破裂风险提高,降低成功自然分娩率。本研究结果还显示,临产未入院、无自然分娩史也是瘢痕子宫再妊娠自然分娩的危险因素。临产前未入院,产前无法详细对孕妇情况做详细评估,在一定程度上增加了自然分娩风险;有自然分娩史孕妇,无论是产道或试产经验上都对二次自然分娩具有一定积极意义,而无自然分娩史孕妇受恐惧焦虑情绪及信心不足等影响,无形之中对自然分娩造成一定不良影响。瘢痕子宫再妊娠自然分娩危险因素较多,临床需严格把控禁忌证与适应证,建议孕妇定期到医院产检,注意日常运动与饮食,做好孕期管理工作,以提高自然分娩可能性。在孕妇分娩前,建议临床做好相关抢救准备,并在分娩过程中施行导乐陪伴,在生理与心理上给予双重支持,分娩过程中合理应用缩宫素,提升自然分娩成功率。
综上所述,产前体质量指数≥30 kg·m-2、年龄、临产未入院、无自然分娩史为瘢痕子宫再妊娠孕妇自然分娩危险因素。对于符合上述情况瘢痕子宫再妊娠孕妇应谨慎选择分娩方式。

