钠盐摄入对卡托普利抑制试验和盐水负荷试验一致性的影响
包宁,马文君,娄莹,刘小宁,郝素芳,张慧敏,宋雷,周宪梁,吴海英,蔡军
原发性醛固酮增多症是一组肾上腺自主分泌醛固酮过多所导致的疾病,过多分泌的醛固酮可进一步导致高血压、钠潴留、钾丢失、低钾血症、低肾素活性[1-2]。这种疾病也是最常见的继发性高血压疾病之一,在高血压患者中约占5%~10%,在难治性高血压患者中约占20%[2-6]。与原发性高血压患者相比,这类患者发展为心力衰竭、心肌梗死、左心室肥厚或左心室功能障碍、脑卒中、肾功能不全的风险更高[4,7-8]。因此,原发性醛固酮增多症的准确诊断至关重要。
国内外指南及共识均推荐使用血浆肾素与醛固酮比值(aldosterone/renin ratio,ARR)来作为原发性醛固酮增多症的筛查试验[2]。对于ARR 阳性的患者需进一步行确诊试验以明确诊断。指南推荐的四种确诊试验包括:口服高钠饮食、氟氢可的松抑制试验、盐水负荷试验(saline infusion test,SIT)、卡托普利抑制试验(captopril challenge test,CCT)。然而这些确诊试验均不是诊断原发性醛固酮增多症的“金标准”。例如,有研究表明SIT 结果与其它试验相比一致性较低[9-10]。也有许多研究对这些确诊试验的诊断切点提出疑问[11-18]。很多因素都对原发性醛固酮增多症筛查及确诊试验的结果存在影响,比如患者体位、年龄[17]、血钾水平[19]、盐摄入量等[20-21]。当前指南[2]推荐试验前不限制钠盐摄入,虽然有研究表明钠摄入对CCT 结果影响较小[22],但是目前尚无可靠证据表明过高钠盐摄入会影响醛固酮诊断试验的准确性。特别对于中国人群而言,日常饮食中钠摄入量远高于世界平均水平[23-24]。故本研究旨在探讨不同水平钠盐饮食对原发性醛固酮增多症诊断试验CCT 和SIT 结果一致性的影响。
1 资料与方法
研究对象及分组:本研究回顾了中国医学科学院阜外医院2016 年10 月至2018 年8 月同时行CCT 和SIT 两种确诊试验的患者的临床资料,包括临床基线资料、ARR、CCT 和SIT 结果。本研究根据试验前24 h 尿钠排泄量由低到高三等分将患者分为低钠组(<93 mmol/24 h)、中钠组(93~144 mmol/24 h)、高钠组(>144 mmol/24 h);四等分分为低钠组(<75 mmol/24 h)、中钠组A(75~116 mmol/24 h)、中钠组B(117~164 mmol/24 h)、高钠组(>164 mmol/24 h),通过比较不同组别中CCT 和SIT 结果一致性的差异来探讨不同钠盐摄入对两种不同确诊试验的影响。
原发性醛固酮增多症的筛查及确诊:(1)试验前准备:根据指南推荐,所有患者试验前均需停用除维拉帕米缓释片及盐酸特拉唑嗪以外的降压药物,利尿剂需停用4 周以上,β 受体阻滞剂、血管紧张素转换酶抑制剂、血管紧张素Ⅱ受体拮抗剂和二氢吡啶类钙拮抗剂需停用2 周以上,停药期间必要时可使用静脉乌拉地尔或硝普钠控制血压。试验前需通过口服补钾药物以使血钾尽可能达到正常水平。(2)原发性醛固酮增多症筛查:筛查试验为立位ARR,试验前患者需保持立位至少2 h。ARR 大于2.4为筛查试验可疑阳性,ARR 大于3.7 为筛查试验阳性。(3)CCT:试验前患者需保持坐位/立位至少1 h,然后服用50 mg 卡托普利(如血压无法耐受则口服25 mg),服用卡托普利前和服用后2 h 留取血液标本送检。(4)盐水负荷试验:试验前患者需保持卧位至少1 h,然后4 h 内输注2 L 生理盐水,输注生理盐水前及输注结束后留取血液标本。(5)所有筛查及确诊试验均于当日上午完成,且非同日进行。血浆肾素浓度和醛固酮浓度均通过化学发光法测得。
盐摄入评估:本研究通过确诊试验前所测得的24 h 尿钠排泄量来评估患者的钠盐摄入水平。留取方法为每日早起将尿液全部排出不要,然后将此后全部尿液收集于含防腐剂的容器中至次日早同一时间,将最后一次尿液收集于容器中。将尿液标本摇匀后记录24 h 尿量,并留取部分尿液标本送检。
统计学方法:统计分析采用软件IBM SPSS Statistics 23 完成。使用Kolmogorov-Smirnov 检验来确定变量是否服从正态分布。服从正态分布者用均值±标准差来表示,非正态分布者用中位数来表示,分类变量由频数和(或)百分比表示。连续型变量的比较使用配对t检验,分类变量的比较使用卡方分析,多因素分析使用Logistic 回归法。P<0.05 为差异有统计学意义。
2 结果
2.1 不同组别患者的临床基线资料比较(表1)
2016 年10 月至2018 年8 月间共有326 例患者行CCT 和SIT。其中5 例患者未行24 h 尿钠排泄量测定,5 例患者合并肾功能不全,18 例患者筛查试验阴性(坐/立位ARR 小于2.4)。最终,共有298例患者入选。根据24 h 尿钠排泄量对患者进行三等分时,高钠组中男性比例、吸烟和饮酒者比例更高,体重指数也更大,肌酐水平更高(P均<0.05)。根据24 h 尿钠排泄量对患者进行四等分时结果类似,高钠组中男性比例、吸烟和饮酒者比例更高(P均<0.05);不同的是低钠组中入院血钾水平低于其它三组(P=0.008),中钠组A 中左心室肥厚的患者相对少(P=0.049)。
表1 不同组别患者的临床基线资料比较[例(%),]

表1 不同组别患者的临床基线资料比较[例(%),]
注:a:肾小球滤过率由MDRD 公式计算获得;b:左心室肥厚定义为超声心动图测量下室间隔厚度和(或)左心室后壁厚度≥12 mm。1 mmHg=0.133 kPa
2.2 CCT 和SIT 结果一致性分析(表2、3)
当采用2016 年欧洲内分泌学会相关指南推荐[2]的切点进行分析可见,298 例患者中有44 例(14.8%)为CCT 和SIT 双阳性,109 例(36.6%)为双阴性,145例(48.7%)患者两种确诊试验结果矛盾。其中103 例(34.6%)为CCT 单阳性,42 例(14.1%)为SIT 单阳性。当采用Song 等[12]认为的更合适诊断切点(CCT 试验后血浆醛固酮大于11 ng/dl 为阳性,SIT 试验后血浆醛固酮大于8 ng/dl 为阳性),即非经典切点,进行分析可见,298 例患者中有101 例(33.9%)CCT 和SIT双阳性,89 例(29.9%)双阴性,78 例(26.2%)CCT单阳性,30例(10.1%)SIT单阳性。即有108例(36.2%)患者确诊试验结果存在矛盾,这与指南[2]推荐的切点存在显著差异(48.7% vs 36.2%,P=0.002)。按指南推荐切点据24 h 尿钠排泄量三等分时,高钠组患者比中钠组患者中CCT 单阳性比例更高(49.0% vs 26.7%,P=0.001),CCT和SIT双阴性者比例更低(28.6%vs 44.6%,P=0.019)。当根据24 h尿钠排泄量四等分时,也能得到相似结果。按非经典切点时,三等分时各组间比较无显著差异。但四等分时各组间有显著差异,高钠组中SIT 单阳性患者较中钠组A 比例更高(13.3% vs 4.1%,P=0.045)。
进一步对CCT 和SIT 结果一致性行Kappa 检验,按指南推荐切点时低钠组Kappa 值更高但均没有统计学意义(P均>0.05),按非经典切点时除低钠组外各组Kappa 值有统计学意义,中钠组A、中钠组B 的Kappa 值更高但各组Kappa 值的95%CI 存在重叠,见表3。
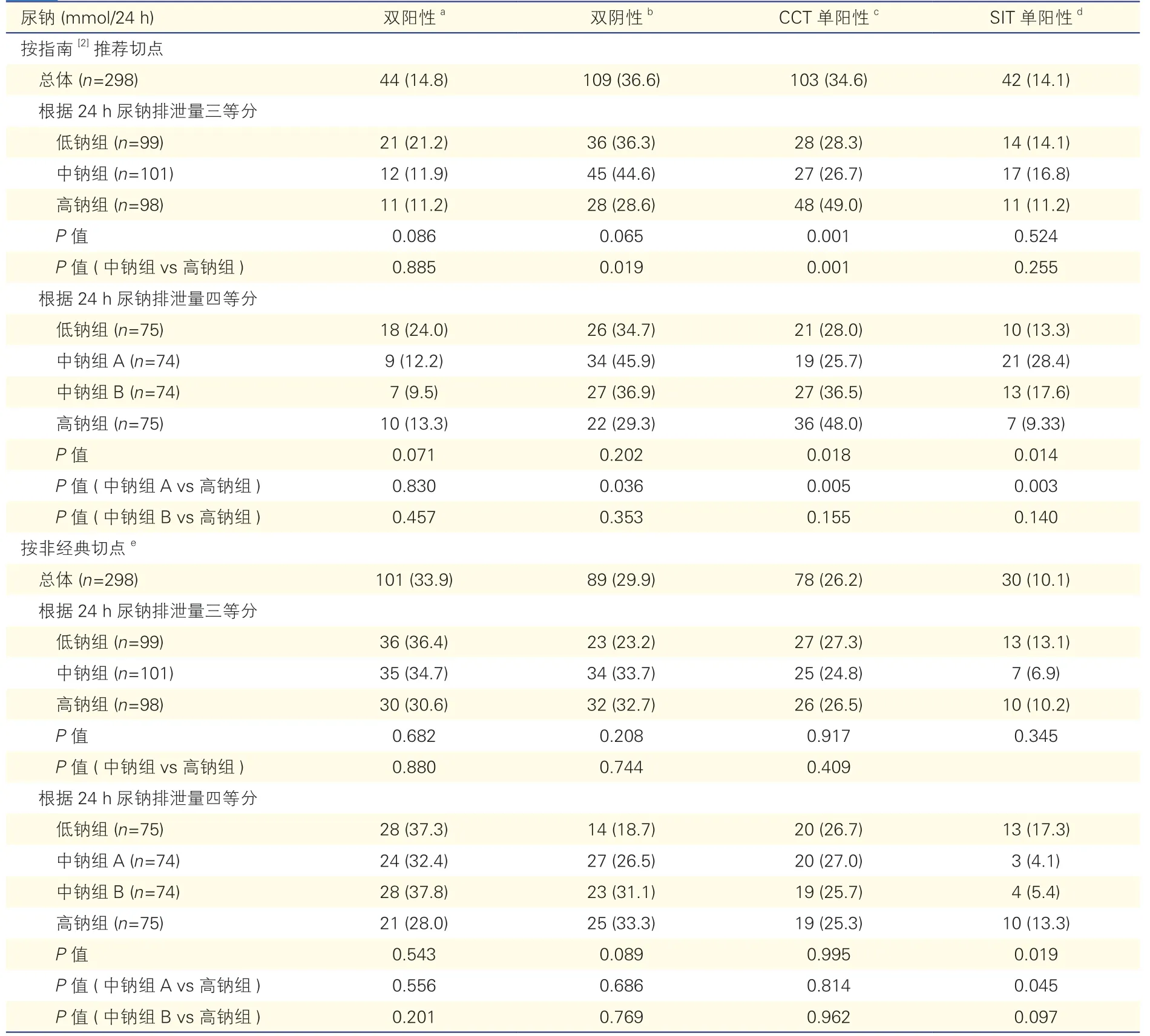
表2 CCT 和SIT 结果一致性的亚组分析[例(%)]
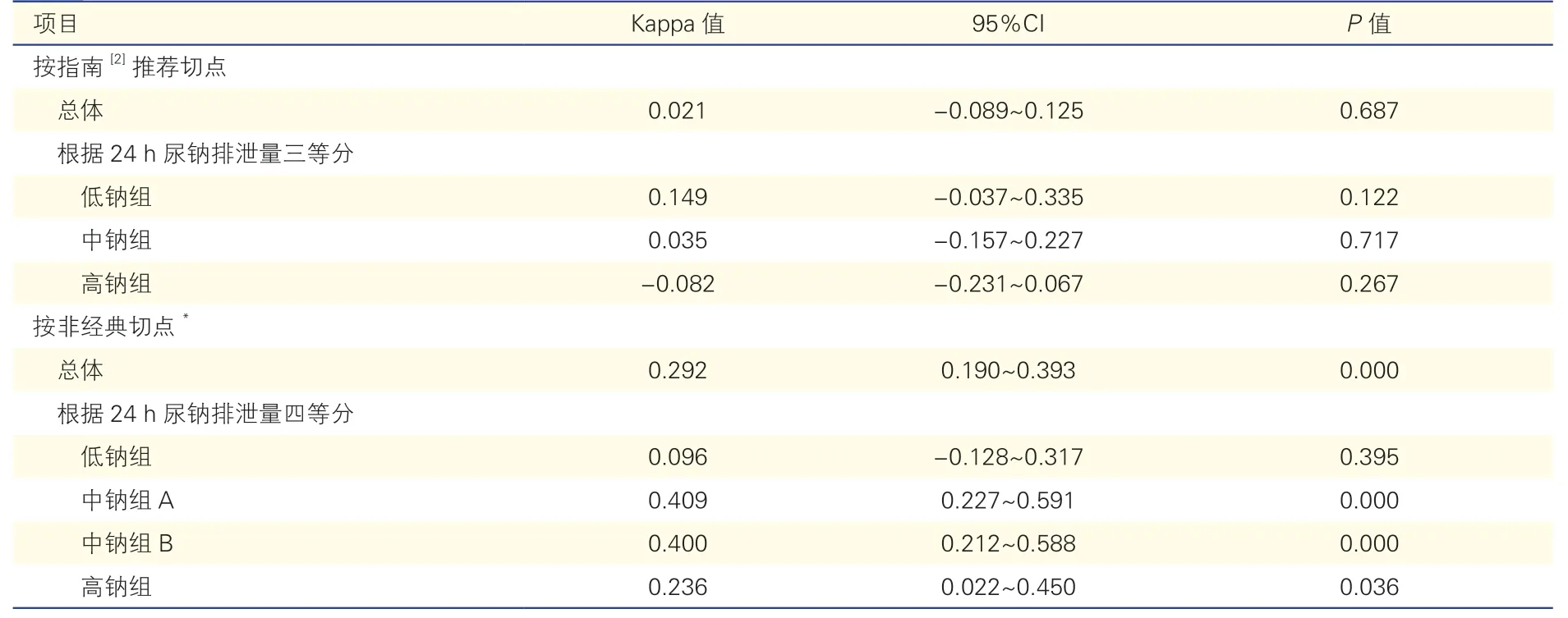
表3 SIT 和CCT 结果一致性的Kappa 分析
2.3 多因素Logistic 回归分析(表4)
对多因素行Logistic 回归分析显示,CCT 单阳性患者的比例与24 h 尿钠排泄量有关(P=0.006),高钠组较中钠组可能性更大(OR=2.202,95%CI:1.179~4.114,P=0.013),而年龄、性别、体重指数、血压等与CCT 单阳性比例无关。
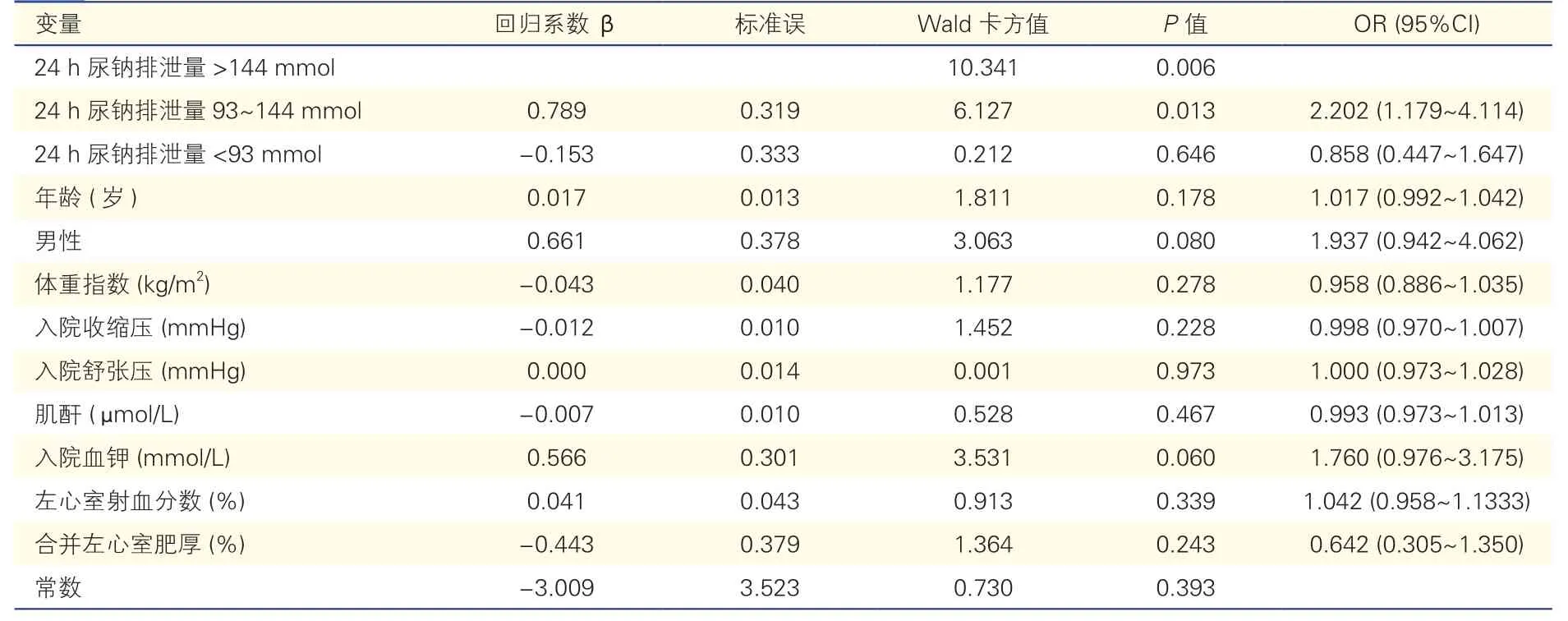
表4 影响卡托普利抑制试验单阳性比例的多因素Logistics 回归分析
3 讨论
本研究发现:(1)高钠摄入患者中CCT 和SIT 结果的一致性弱于中等钠盐摄入的患者;(2)当采用不同的诊断切点时两种试验结果的一致性不同,采用指南[2]所推荐的诊断切点时两种试验结果的一致性受钠盐饮食影响更大。故本研究结果对原发性醛固酮增多症筛查及确诊试验前是否仍应无限制地摄入钠盐提出了疑问。
以往已经有大量研究对指南推荐CCT 和SIT 的诊断切点提出了疑问。正如前所述,Song 等[12]的研究表明CCT 试验后血浆醛固酮大于11 ng/dl 时敏感度为0.90(95% CI:0.84~0.95),特异度为0.90(95% CI:0.83~0.95),而SIT 试验后血浆醛固酮大于8 ng/dl 的敏感度和特异度分别达到了0.90(95%CI:0.78~0.91)和0.92(95%CI:0.85~0.97)。Meng 等[11]也得出了类似结论,认为CCT 的诊断切点应为试验后血浆醛固酮大于11.2 ng/dl。Kim 等[17]则认为CCT试验后血浆醛固酮大于19 ng/dl 可明确诊断,而低于13 ng/dl 则可排除诊断。陈适、王立雪等则认为最佳的诊断切点为试验后测ARR[13-15]。本研究结论也同样支持采用非指南推荐的切点时,两种诊断试验的一致性更好。
本研究探讨了日常饮食盐摄入情况不同时对原发性醛固酮增多症确诊试验的影响。在高钠饮食患者中,CCT 单阳性率更高而SIT 单阳性率相对低,两种诊断试验的一致性与日常钠盐摄入有关。考虑到不同国家地区之间日常钠盐摄入量存在较大差异,如国人日常平均摄入钠盐(9.6±0.3)g/d,而世界范围内不同地区日常钠盐摄入量为3.95 g/d~12 g/d不等[18,23-27]。即便是中国范围内,不同地区日常盐摄入量差异也很大,例如中国南方日常钠盐摄入量较中国北方少50%[28]。结合本研究的结论,有理由怀疑原发性醛固酮增多症诊断试验前非标准化的日常钠盐摄入情况是否会对原发性醛固酮增多症诊断准确性存在影响,特别是对于中国北方地区等高钠盐饮食地区而言。
以往也有研究探讨了盐摄入对原发性醛固酮增多症诊断试验的影响,低盐饮食会影响诊断试验的准确性,在本研究的低钠组也得到相同的结论。然而与本研究不同的是,对于过高的钠盐摄入是否会影响诊断试验的准确性,以往的研究均未得出过阳性结果[29-31]。
本研究是一项真实世界的回顾性研究,连续纳入了单一中心近两年间所有符合条件的患者。因此一定程度上可以反应原发性醛固酮增多症诊断的现实情况。298 例患者中,有145 例(48.7%)患者CCT和SIT 结果不同。
原发性醛固酮增多症的诊断并不存在“金标准”,其诊断应建立在完整的临床表现、实验室检查、肾上腺取血、组织病理学及治疗反应的基础之上。根据指南所述,立位ARR 阳性加确诊试验即可诊断为原发性醛固酮增多症,指南中提到诊断原发性醛固酮增多症必要时可以行两种或以上的确诊试验,在这种情况下两种确诊试验的不一致性可能会给原发性醛固酮增多症的确诊带来疑问。在临床工作中应尽可能地采用标准化条件,尽可能地减少能影响确诊试验结果的影响因素,例如高盐饮食。
本研究存在一定的局限性:第一,未开展氟氢可的松抑制试验,而在一些已经发表的临床研究中,氟氢可的松抑制试验被认为是相对更准确的确诊试验[32-35];第二,并不能说明CCT 和SIT哪种试验所受高钠盐饮食影响更大;第三,本研究采用24 h 尿钠排泄量来间接反映患者盐摄入情况,这是目前临床研究中相对公认的评估钠盐摄入方法[36];第四,在基线分析时发现高钠组中男性、肥胖、吸烟者比例高,这可能与高钠饮食本身所代表了一种更不健康的生活方式有关,这种现象在其它研究中也有相似结果[34-35];第五,患者短时间内行两种原发性醛固酮增多症确诊试验,二者之间相互影响的情况需进一步研究探讨;最后,高盐饮食对两种确诊试验一致性的影响是否会增加原发性醛固酮增多症漏诊、误诊的可能尚需要进一步的研究。
总之,采用不同诊断切点时,CCT 和SIT 的一致性不同,高钠盐摄入会影响两种试验结果的一致性,试验前对患者进行标准化的中等量的钠盐摄入有一定必要性。

