Cox 迷宫Ⅳ手术治疗心脏疾病合并心房颤动的近期疗效分析
孙广龙,曹向戎,仲昭澎,梁林,穆军升,伯平
心房颤动是导致脑卒中的重要原因之一,严重危害人类的健康。心脏瓣膜病尤其是二尖瓣病变,往往继发心房颤动、左心房血栓形成,栓子脱落可导致栓塞并发症,有研究报道在二尖瓣手术中有40%~60%的患者可以合并心房颤动[1-3]。对于心房颤动的外科治疗,人们从来没有停止过对其探索,从最初的“电隔离”发展到目前的窦律重建手术,历经30 余年,期间随着对心房颤动机制研究的不断深入,手术方式也经历了不断改进和完善,最终Cox迷宫Ⅲ手术由于其卓越的疗效成为目前外科治疗心房颤动的标准术式[4]。而此手术由于操作复杂、术后并发症多等原因,并未得到大范围推广。Cox 迷宫Ⅳ手术是在Cox 迷宫Ⅲ术式的基础上,利用新的能量源代替传统的“切和缝”,在心房上形成特定的消融线,从而达到消除心房颤动、窦性心律重建的目的,由于操作简便,并能达到与Cox 迷宫Ⅲ手术同样的效果,被广泛接受。本治疗小组自2017 年6 月开始应用此项技术在心脏手术同期治疗心房颤动,取得了良好的效果,现报道如下。
1 资料与方法
1.1 一般资料
2017 年6 月至2018 年9 月本治疗小组共26 例患者实施心内直视手术同期行Cox 迷宫Ⅳ手术,其中男8 例,女18 例,年龄43~79(58.5±8.3)岁。包括阵发性心房颤动1 例,持续及长程持续心房颤动25 例;瓣膜病25 例,先天性房间隔缺损1 例;房间隔缺损修补+三尖瓣成型1 例,单纯主动脉瓣置换1 例,主动脉瓣置换+窦部成型1 例,单纯二尖瓣置换2 例,二尖瓣置换+三尖瓣成型13 例,双瓣置换1 例,双瓣置换+三尖瓣成型5 例,二尖瓣成型+三尖瓣成型1 例;机械瓣置换11 例,生物瓣置换13 例,2 例未使用瓣膜;合并左心房血栓9 例。同期手术类型及例数详见表1。
1.2 手术方法
患者平卧位,正中开胸,肝素化后建立体外循环,转机并行循环,暂不降温,阻断上下腔静脉,垂直于右侧房室沟作右心房斜切口,切口上端距离房室沟1.5 cm,下端切断界嵴,注意避开窦房结区,以免造成传导系统损伤。应用美敦力双极射频钳及单极笔完成右心房消融线路,右心房消融线路详见图1。降温,阻断升主动脉并灌注停跳液诱导心脏停跳,沿房间沟纵行切开左心房,如有左心房血栓则先行血栓清除,完成左心房的消融线路,左心房消融线路详见图2。右心房切口及右心耳左侧消融线由于双极消融钳无法达到三尖瓣环处,此处的消融加用单极射频笔进行“补充消融”以期此处射频线达到三尖瓣环处,而左心房峡部的消融亦不能达到二尖瓣环处,故此处应用单极射频笔进行“补充消融”使消融线达到二尖瓣环处。同时,将心脏向上翻起,在心外膜应用单极笔将二尖瓣峡部消融线延伸并充分消融冠状静脉窦。对左心耳的处理采取切除缝合、缝扎、结扎、内侧缝合等方式。完成迷宫手术的所有消融线路后,再进行瓣膜成型、置换或心内修复手术。关胸前缝置心表起搏导线。
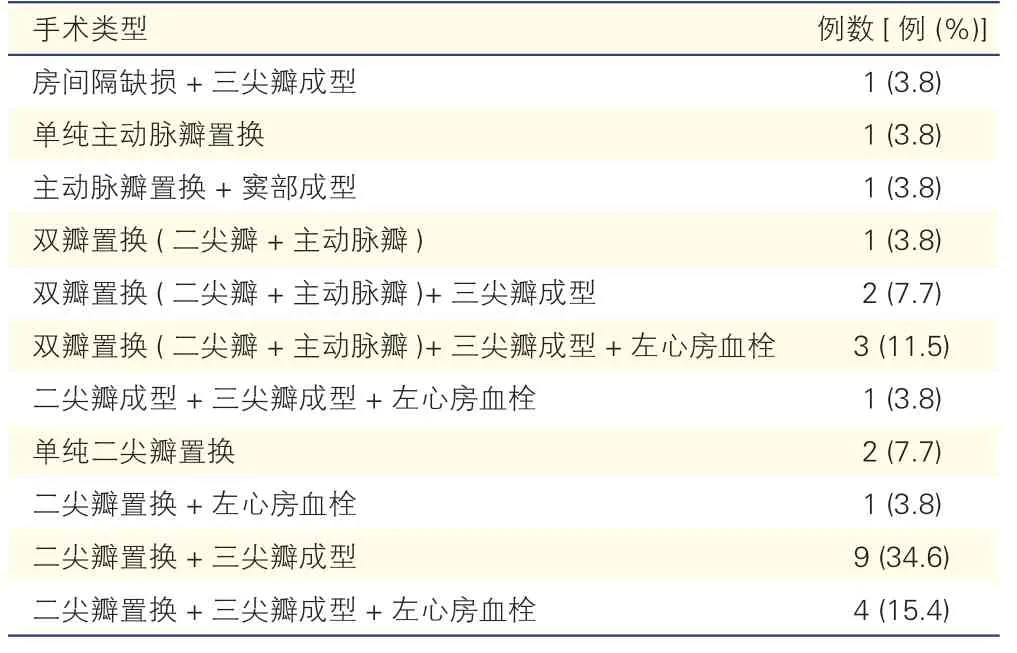
表1 26 例患者同期行心脏手术类型及例数
1.3 术后处理
术后返回重症监护病房(ICU)继续呼吸机辅助通气,待全麻清醒,血流动力学稳定后拔除气管插管,如果术后出现快速的房性心律失常,则静脉给予胺碘酮纠正,如果出现心率过慢,则加用临时起搏器。术后常规口服华法林,调整凝血酶原时间(PT)及国际标准化比值(INR)至目标值,出院前复查超声心动图及心电图,如果心房颤动复发,且应用抗心律失常药物无法转复时,可在严密监测下行同步直流电复律。
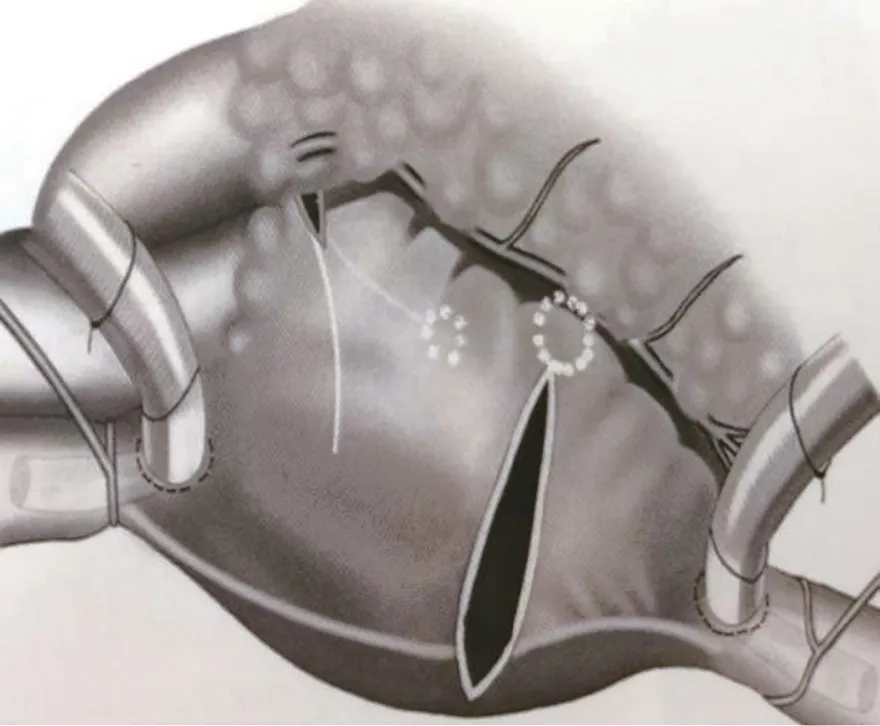
图1 右心房消融线路
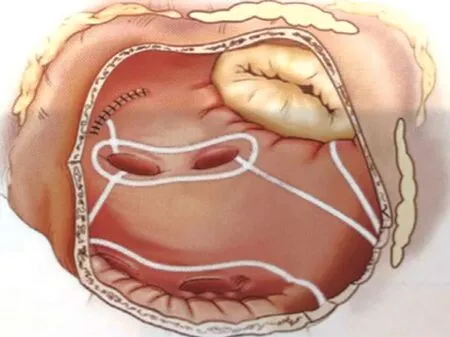
图2 左心房消融线路
1.4 随访
以术后3 个月作为术后随访的首次时间节点,1例院内死亡,不纳入随访研究,其余25 例患者全部纳入随访。以24 小时动态心电图作为随访的评价手段,定义24 小时内出现超过30 s 的心房颤动、心房扑动或房性心动过速即刻确认为心房颤动复发。
1.5 统计学方法
2 结果
26 例患者手术结果:26 例患者心脏手术同期顺利完成Cox 迷宫Ⅳ手术。院内死亡1 例,死因为术后大面积脑梗塞并发多器官功能衰竭。1 例术后发作哮喘,经治疗后好转;1 例术前反复发生心力衰竭,术后反复胸腔积液,经治疗后积液逐渐减少并痊愈出院;1 例术后发生三尖瓣重度反流。全组体外循环时间(174.4±39.5)min,升主动脉阻断时间(122.7±33.3)min,ICU 住院时间(1.7±1.4)d,术后住院时间(8.5±1.5)d。术后入ICU 即刻心电图全部显示无心房颤动发作。1 例术后2 天心房颤动复发,给予胺碘酮静脉滴注同时行同步直流电复律,恢复窦性心律。出院时心房颤动复发4 例(16.0%,4/25),给予胺碘酮口服治疗。出院时总体心房颤动有效转复率为84.0%(21/25)。
26 例患者术前及术后超声心动图检测指标变化(表2):26 例患者术后的左心房内径、左心室舒张末期内径及左心室射血分数较术前均有下降(P均<0.01)。
随访结果:25 例患者术后随访3 个月,有4 例(16.0%)患者心房颤动复发,21 例(84.0%)患者维持窦性心律。术后3 个月总体心房颤动转复率为84.0%(21/25)。
表2 26 例患者术前及术后超声心动图检测指标变化()
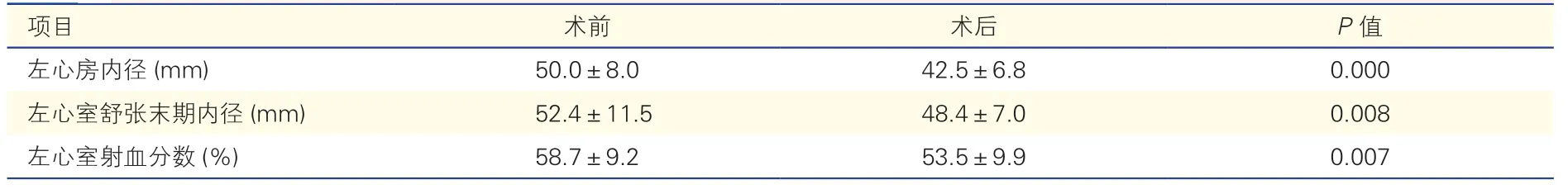
表2 26 例患者术前及术后超声心动图检测指标变化()
3 讨论
针对心房颤动的外科治疗开始于上世纪80 年代初期,早期的外科治疗以控制快速及不规则的心室率为目的,产生了心房隔离手术[5],2 年后Scheinman 等[6]发明了希氏束消融术,是用导管技术对希氏束进行消融,从而造成心房与心室之间的电隔离,术后植入永久起搏器。Edgerton 等[5]报道Guiraudon 于1985 年开发了“走廊”技术,在窦房结至房室结之间隔离出一个狭长的传导通路,并与心房其他部位电隔离,从而保留了房室之间的电传导,有效的降低了起搏器的植入,但这些手术的一个共同点就是,虽然有效的控制了心室快速及不规则跳动,但心房颤动仍持续存在,术后血栓栓塞的发生率仍很高。Cox 基于前人的基础之上,创造了以“切和缝”为主要手段的迷宫手术[7],利用创伤形成的瘢痕导致电隔离,从而消除心房颤动,经过不断的改进,最终Cox 迷宫Ⅲ手术成为外科治疗心房颤动的金标准。有研究表明[8],经过治疗的持续心房颤动,5 年随访心房颤动的转复率达到了96.6%~99.0%。由于此项技术所做的心房切口复杂,手术技术要求高,延长了体外循环时间,增加了围术期并发症及死亡率,随着各种新能源技术在外科治疗心房颤动中的应用,利用这些能源产生透壁的消融线路从而替代“切和缝”的技术,这便是Cox 迷宫Ⅳ手术。据报道,该手术具有与Cox 迷宫Ⅲ手术相同心房颤动转复效果[9],尤其是在进行心内直视手术时同期进行该手术治疗心房颤动效果较好,心房颤动转复率在42%~91%[10-11]。Gaynor 等[12]的一项研究纳入了276 例实施迷宫手术的患者,表明各类迷宫手术的效果相当。
本研究采用双极射频消融钳分别进行右心房及左心房的消融,而对于双极钳不能达到的部位,则利用单极射频笔进行补充消融,出院时心房颤动复发4 例,总体心房颤动有效转复率为84.0%,术后3 个月随访结果,总体心房颤动转复率为84.0%,与姜兆磊等[13]报道还有一定差距。考虑原因为本中心开展Cox 迷宫Ⅳ手术时间不长,对于术中标准化线路的消融不到位,特别是对于某些患者二尖瓣峡部消融的范围及透壁性掌握不够;另一原因是早期经验不足,担心长时间转机所带来的不良反应,消融时间及次数不足,透壁性差,从而导致了心房颤动的复发,而随着病例数及经验的增加,手术操作熟练程度明显增加,不但节省了手术时间,并且消融线路及透壁性更加完善,从而使术后心房颤动的复发率降低。从术后超声心动图检测结果来看,左心房及左心室内径较术前明显减小,究其原因,可能是随着窦性心律重建,血流动力学得到改善,心肌的解剖及电生理重构过程得到抑制,从而使房室内径逐步归于正常,这种“逆重构”现象[14]近年来受到很多学者的重视,在Jeevanantham 等[15]的一项荟萃分析中也证实了这一点。而近期内,左心室射血分数较术前有所下降,则可能的原因是消融能量本身对心肌所造成的损伤,而受损心肌在术后短期内未能完全恢复所致。同时有文献表明[16],射频消融的原理为将电能转换成为热能,对心脏造成连续、透壁的凝固性坏死,从而打断异常的电传导通路,不可避免的会造成不同程度的心肌损伤。本研究26 例心脏手术同期行Cox 迷宫Ⅳ手术,应用双极射频钳消融,加以单极射频笔进行漏点补充消融,术后3 个月心房颤动消除率达84.0%,取得了良好的手术效果。相信随着经验的不断增加,射频的成功率会随之提高,使更多的患者获益。关于随访的时间应该在心脏手术后消隐期之后的时间点进行,这个时间大约是术后3 个月,在此期间,出现心房颤动、心房扑动或房性心动过速并不能定义为治疗失败,因为这个时间内,由于心脏水肿,心房的瘢痕修复等原因引起的心律失常有自行恢复的可能[17]。
国外多项研究显示[18-21],在进行心脏手术同时对于合并有心房颤动病史的患者同期行Cox 迷宫Ⅳ手术,长期的随访结果显示了与无心房颤动病史心脏手术患者相同的远期生存率,而有心房颤动病史却未同期行迷宫手术的患者,术后1 年和5 年的生存率明显低于同期迷宫手术组和无心房颤动组,本研究随访时间短,例数较少,需要在以后的工作中去研究和证实。
本研究具有一定局限性,本组病例数偏少,并缺乏远期随访的结果,同时,本组所选患者左心房内径为(50.0±8.0)mm,而迷宫手术在左心房内径大于60 mm 的患者中的应用缺乏经验。已有报道表明[22],虽然术后的心房颤动转复率在大左心房患者中远远低于小左心房者,但有一定疗效,仍值得推荐在心脏手术同期实施。随着研究的进一步发展,以及随访时间的延长,期待关于心房颤动外科治疗中更多的问题被发现、解决。

