宫腔镜电凝辅助宫颈冷刀锥切术在宫颈上皮内瘤样病变诊断中的价值研究
朱辛茹 李 宁
(河南省直第三人民医院妇产科 郑州 450006)
宫颈上皮内瘤样病变(CIN)是宫颈癌的癌前病变,也是妇女的常见疾病之一。近年来,随着宫颈癌筛查技术的推广普及,CIN与宫颈癌的发病率呈逐年上升趋势,但目前提出该病是可以治愈的疾病之一,尤其是针对癌前病变患者,及早发现并予以治疗能够提高其治愈率及生存率[1]。传统的冷刀锥切术是诊治CIN的经典手术,虽然具有一定临床效果,但该手术具有止血困难、手术时间长、初学者不易掌握止血方法等缺点,而宫腔镜下电凝辅助冷刀锥切术则是对传统冷刀锥切术的改进,其是在原手术方法基础上对创面出血部位进行电凝以达到迅速止血的方法。既往对于此技术运用于癌前病变的文献报道极为少见,因此本研究回顾性分析我院2016年1月~2017年1月收治的120例CIN患者的临床资料,旨在探讨比较宫腔镜电凝辅助宫颈冷刀锥切术与宫颈冷刀锥切术治疗CIN的疗效及对并发症的影响,详细报告如下。
1 一般资料与方法
1.1 一般资料
选取我院2016年1月~2017年1月收治的120例CN患者为研究对象。纳入标准:符合《妇产科学》中相关诊断标准;于本院行宫颈冷刀锥切术治疗及宫颈病理活检;符合手术指征;病例资料完整。排除标准:术后随访时间不足1年;术后再行子宫切除术患者;重复性锥切;术后病理结果提示微浸润性宫颈癌;腺细胞异常;病理诊断复查具有争议者;宫颈活检与宫颈冷刀锥切术相隔时间超过3个月。
依据是否采用宫腔镜电凝辅助将以上研究对象分为宫腔镜组和锥切术组。宫腔镜组70例,年龄35~58岁,平均年龄(42.13±8.44)岁;细胞学检查:高度鳞状上皮内瘤变32例,低度鳞状上皮内瘤变20例,未明确诊断意义的不典型鳞状细胞17例,炎症1例;阴道镜下活检:微小浸润癌8例,原位癌11例,CINI期8例,CINII期20例,CINIII期22例,炎症1例。锥切术组50例,年龄36~58岁,平均年龄(40.22±8.58)岁;细胞学检查:高度鳞状上皮内瘤变25例,低度鳞状上皮内瘤变14例,未明确诊断意义的不典型鳞状细胞10例,炎症1例;阴道镜下活检:微小浸润癌4例,原位癌7例,CINI期4例,CINII期16例,CINIII期18例,炎症1例。经统计学分析两组在年龄、病理检查结果等一般临床资料方面无统计学意义(P>0.05),具有可比性。
1.2 方法
锥切术组予以传统的宫颈冷刀锥切术,行全身静脉麻醉,术前插尿管,放窥阴器,采用4%的碘酊涂抹于宫颈外口,注射稀释垂体后叶素(6U垂体后叶素+0.9%生理盐水10ml)于宫颈3点和9点处,在碘着色区与不着色区交界0.5cm处冷刀锥切宫颈组织,锥底2.5~3.0cm,锥高2~3cm,12点处缝线做标记,采用宫颈成型缝合止血,取标本送至病理活检。
宫腔镜组采用Olympus 8mm持续灌流电切镜(电凝功率为30W),采用5%的葡萄糖或甘露醇做灌流液,置宫腔镜后观察切缘及锥顶有无残留、切面的出血情况,滚球电极电凝创面出血部位,直至血止。检查无活动性出血后,放置两块止血纱布。术后保留尿管3d,避免下床排尿增加出血量。
1.3 观察指标
(1)比较两组的术中出血量、手术时间、住院时间等围手术期指标;(2)比较两组的术后病理符合及切缘病变残留情况;(3)术后3个月、6个月及9个月各随访一次,采用门诊随访的形式,患者均行妇科检查、液基薄层细胞检测(TCT)及HPV病毒检查,观察比较两组术后高危HPV转阴情况;(4)比较两组术后并发症的发生情况。
1.4 统计学方法
本研究所有数据采用统计学软件分析处理,数据采用双人独立不交流录入EXCEL表格。计数资料以例(%)表示,组间采用无序分类χ2检验;计量资料以均数和标准差表示,符合正态分布且方差齐,组间采用独立样本t检验分析,检验标准α=0.05,均为双侧检验。以P<0.05表示差异具有显著性。
2 结果
2.1 两组围手术期指标比较
宫腔镜组的术中出血量、手术时间及住院时间均显著短于锥切术组(P<0.05),见表1。


组别n术中出血量(ml)手术时间(min)住院时间(d)宫腔镜组7018.75±8.9815.22±4.353.12±1.15锥切术组5032.54±13.6226.41±8.995.62±1.34t6.6839.04710.955P0.0000.0000.000
2.2 两组术后病理符合及切缘病变残留情况比较
宫腔镜组的术后病理符合率显著高于锥切术组(P<0.05),切缘病变残留率显著低于锥切术组(P<0.05),见表2。
表2 两组术后病理符合及切缘病变残留情况比较[n(%)]
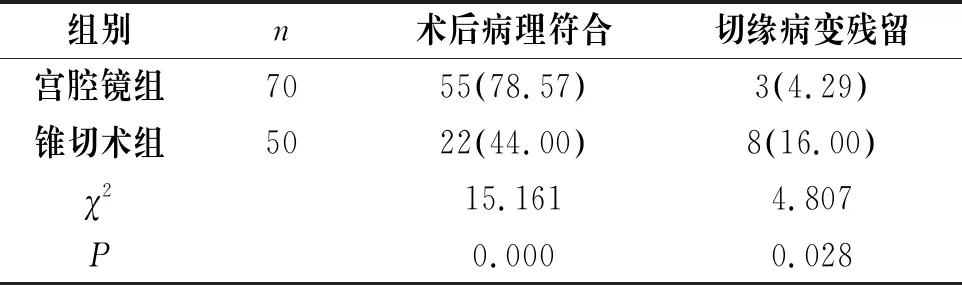
组别n术后病理符合切缘病变残留宫腔镜组7055(78.57)3(4.29)锥切术组5022(44.00)8(16.00)χ215.1614.807P0.0000.028
2.3 两组术后高危HPV转阴情况比较
宫腔镜组与锥切术组术后3个月及术后6个月的高危HPV转阴率比较无显著差异(P>0.05),宫腔镜组术后9个月的HPV转阴率显著高于锥切术组(P<0.05),见表3。
表3 两组术后高危HPV转阴情况比较[n(%)]
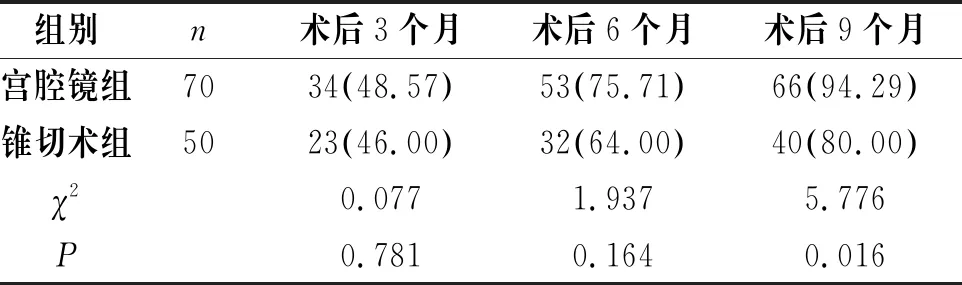
组别n术后3个月术后6个月术后9个月宫腔镜组7034(48.57)53(75.71)66(94.29)锥切术组5023(46.00)32(64.00)40(80.00)χ20.0771.9375.776P0.7810.1640.016
2.4 两组并发情况比较
宫腔镜组的并发症发生率(4.29%)显著低于锥切术组(16.00%)(P<0.05),见表4。
表4 两组并发情况比较

组别n宫颈创面脱痂出血术后感染宫颈粘连或狭窄总发生率(%)宫腔镜组702104.29锥切术组5042216.00χ24.807P0.028
3 讨论
据相关研究统计,全球女性癌症中宫颈癌是仅次于乳腺癌与结直肠癌的第三大恶性肿瘤,且位于女性癌症致死病因第4位。CIN则是与宫颈浸润癌密切相关的一组癌前病变,其进展为癌症虽一般需要5~10年的时间,但约25%的患者可在5年内进展为宫颈浸润癌,患者的生命安全受到一定威胁,因此早期诊断并治疗宫颈癌病变能够有效降低宫颈癌的患病率,改善患者预后,提高生存周期,具有积极肯定的临床意义。
宫颈锥切术是目前临床诊疗CIN的最普遍方法,其中冷刀锥切术与环形电切术则是最常用的两种技术,本研究所采取的宫颈冷刀锥切术能够切除足够深度及宽度的病变范围,其病理切片连续,可为CIN及早期浸润癌的诊断提供可靠准确的活体组织,并保证诊断准确性。但行该术式患者仍有5%~25%的患者出现持续病变或复发,治疗后的CIN患者依然具有较高的宫颈癌发生风险,且该术式由于止血不完善、创面结痂脱落等因素,易发生术中术后出血。宫腔镜电凝出血部位则是目前宫颈锥切术的一个较好的辅助手段,传统的宫颈冷刀锥切术无法到达宫颈管内部深入观察,因此不能及时发现及切除干净宫颈管的病灶,但在宫腔镜辅助下则是在持续直视下清除病变部位,并通过电热能及碳化作用关闭宫颈内血管,烧坏病变组织,利用电凝的方法熨烫无法切除干净的组织,进而破坏病毒作用的靶组织,降低宫颈上皮内病变发展为癌变的可能性。于文等[2]研究指出,宫腔镜电凝辅助宫颈冷刀锥切术在诊治宫颈上皮内瘤样病变中具有临床价值,能够提高宫颈上皮内瘤样病变诊断的准确性。
本研究结果显示,宫腔镜组的术中出血量、手术时间及住院时间均显著短于锥切术组,说明在宫腔镜辅助下的宫颈冷刀锥切术可使创面在灌洗液的冲洗下,容易找到出血点,并及时电凝止血,在一定程度上缩短手术时间,减少出血量,利于患者术后康复,缩短住院时间。董华娟等[3]研究表明,予以宫腔镜辅助宫颈冷刀锥切术的管擦汗组的手术时间、术中出血量及术后出血率明显低于对照组,与本研究结果相一致;术后切缘的残留问题与治疗方案及复发等密切相关,本研究结果则表明,宫腔镜组的切缘病变残留率显著低于锥切术组,提示宫腔镜电凝辅助下宫颈冷刀锥切术能够在持续直视下清除病变部位,烧坏病变组织,具有较高的清除率;术后HPV转阴问题同样是临床较为关注的重要指标,HPV持续感染或不消退是CIN进展及复发的重要因素[4],本研究结果发现术后9个月时宫腔镜组的HPV转阴率显著高于锥切术组,说明宫腔镜起到重要作用,不仅能够及时有效止血,还可电凝破坏基底层组织,使得HPV失去靶器官而转阴;而在并发症方面,宫腔镜组的发生率显著低于锥切术组,猜测原因是在宫腔镜的持续直视下宫颈锥切术止血更加及时有效,锥切深度更准确,降低宫颈粘连及感染的发生,与金红岩等[5]宫腔镜下宫颈锥切术具有较少并发症的研究结论基本相符。
综上所述,宫腔镜电凝辅助宫颈冷刀锥切术治疗宫颈上皮内瘤样病变能够缩短手术时间,减少出血量,提高术后HPV转阴率,降低并发症的发生,具有积极肯定的临床意义。