经腹彩超联合高频超声对胆囊息肉样病变的诊断价值
潘璐
(河南省商丘市第一人民医院超声科 商丘476100)
胆囊息肉样病变是临床常见胆囊疾病,分为良性息肉、恶性息肉,其中良性息肉包括肿瘤性病变及非肿瘤性病变,而肿瘤性病变可进展为胆囊恶性肿瘤。由于生活节奏加快、饮食习惯变化,胆囊息肉样病变近年来发病率呈上升趋势,部分患者合并胆石症、胆囊炎,表现为上腹饱胀、上腹疼痛等症状[1]。胆囊息肉样病变早期临床无明显特异性表现,患者不易重视,若延误治疗时机而恶变可威胁患者生命健康,早期发现并及时控制对降低恶变几率有重要作用[2]。现阶段胆囊息肉样病变临床诊断以影像学检查为主,如何提高影像学检查诊断准确度是临床重点研究课题。超声检查可显示病灶微血管循环、血流信号状况,增强病变周围组织灰阶信号。其中经腹彩色多普勒超声(TACDS)是临床常用方式,但特异性较低;高频超声(HFUS)可完整显示胆囊状况,降低漏诊率,观察病变侵袭范围,放大局部病灶,提供更多临床信息[3]。本研究探讨TACDS联合HFUS对胆囊息肉样病变的诊断价值。现报道如下:
1 资料与方法
1.1 一般资料 选取我院2017年10月~2019年4月接诊的胆囊息肉样病变患者107例为研究对象,其中男 49例,女 58例;年龄25~73岁,平均(49.07±11.85)岁。多数患者无明显症状,少数患者伴有不同程度剑突下疼痛、上腹痛,均行胆囊切除术,术后行病理学诊断。
1.2 检查方法 检查前1 d禁止食用高脂肪食物,禁用影响胆囊收缩药物,术前8 h禁食,空腹检查。仪器选择超声诊断仪(深圳迈瑞生物医疗电子股份有限公司,型号Mindray DC-8)。常规超声探头频率为 3.0~4.5 MHz,HFUS 探头频率为频率 7~10 MHz。HFUS检查取仰卧位、左侧卧位、坐位、站位、胸膝位,探头置于剑突下、肋缘下及右肋间,行多切面扫描,对疑似病变部位重点放大观察,分析、记录病变大小、位置、内部回声、形态、内部血流信号、边界等情况。TACDS采样容积:1 mm×1 mm×1 mm,声速与血流夹角<60°,测量阻力指数。
1.3 观察指标 (1)以手术病理诊断结果为金标准,评估TACDS联合HFUS诊断效能,包括准确度、灵敏度、特异度、漏诊率、误诊率。(2)超声图像特征,包括病灶形态、回声表现、血流信号、病变直径。(3)病灶血流状况。
1.4 统计学分析 通过SPSS22.0统计学软件处理数据。计量资料以(±s)表示,采用t检验;计数资料以%表示,采用χ2检验;等级资料采用Ridit检验。检验水准取α=0.05。P<0.05为差异有统计学意义。
2 结果
2.1 良恶性检出情况分析 经手术病理诊断证实,107例胆囊息肉样病变患者恶性61例,良性46例;TACDS检出恶性54例,良性53例;HFUS检出恶性51例,良性56例;联合诊断检出恶性63例,恶性44例。见表1。

表1 良恶性检出情况(例)
2.2 诊断效能分析 TACDS联合HFUS诊断准确度、灵敏度高于两者单独检测,漏诊率低于两者单独检测(P<0.05)。见表2。

表2 诊断效能分析(%)
2.3 病灶超声图像特征分析 恶性病变病灶形态以乳头状为主,基底较宽,回声表现以稍高回声为主,内部有血流信号,病变直径较大(P<0.05)。见表3。
表3 超声图像特征分析(±s)

表3 超声图像特征分析(±s)
病变类型 n 病灶形态[例(%)]乳头状 基底较宽回声表现[例(%)]强回声 高回声 稍高回声 等回声有血流信号[例(%)] 病变直径(cm)恶性病变良性病变χ2/u P 61 46 32(52.46) 48(78.69)39(84.78) 11(23.91)12.273 0.001 0(0.00)5(10.87)18(29.51) 42(68.85)37(80.43) 3(6.52)5.378<0.001 1(1.64)1(2.17)43(70.49)7(15.22)70.841<0.001 2.47±0.71 1.26±0.51 9.803<0.001
2.4 病灶血流状况分析 107例患者中,检测到有血流信号18例,占比16.82%(18/107),其中8例信号呈点状,未检测到频谱。见图1。6例信号呈树枝状或条状,阻力指数为0.47~0.68,平均为0.54。见图2。4例胆囊腔内伴有多发结石,对频谱检测造成影响。见图3。
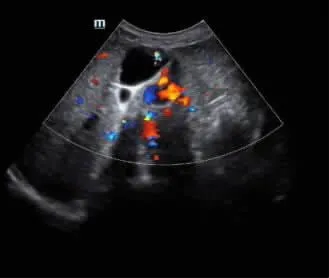
图1 血流信号呈点状分布
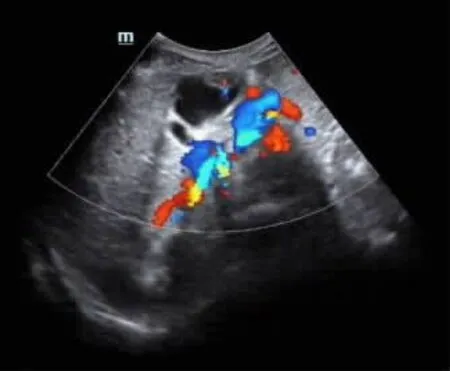
图2 血流信号呈树枝状或条状分布

图3 胆囊腔内伴有多发结石频谱
3 讨论
良性胆囊息肉样病变主要指胆囊腺瘤、炎性息肉、胆固醇性息肉,且胆固醇性息肉多见。胆囊息肉样病变致病因素较多,其中胆固醇息肉与长期慢性炎症刺激、代谢障碍有关,长期慢性炎症刺激、代谢障碍造成慢性胆囊炎、胆汁淤积,影响胆囊收缩功能,导致胆囊黏膜内胆固醇沉积,形成息肉[4]。炎性息肉与胆囊炎症密切相关,胆囊炎症反复发作会不断损伤、修复胆囊黏膜,胆囊呈现修复性改变,可见毛细血管、纤维细胞增生。临床诊断、鉴别胆囊息肉样病变以CT、超声检查等影像学检查为主,超声检查方便快捷,无辐射,是临床诊断良性胆囊息肉样病变的首选[5]。
相关研究指出,胆囊息肉样病变直径<1.0 cm一般多为胆固醇性息肉;直径1.0~1.3 cm一般为良性腺瘤,不能排除癌变可能;直径>1.3 cm应考虑癌变可能[6]。本研究结果显示,46例良性病变直径(1.26±0.51)cm,61例恶性病变直径为(2.47±0.71)cm,与上述结果一致。良性胆囊息肉样病变(主要指炎性息肉、胆固醇性息肉)超声声像特点在于病灶直径小,形态以乳头状、桑椹状或团状为主,回声表现主要为高回声,且病灶内无血流信号;恶性病变直径大,基底宽,稍高回声较多,有血流信号。
本研究中TACDS诊断有4例恶性病变患者误诊为良性胆囊息肉样病变,均无临床症状,经腹部超声检查显示为多发,疑似无声影堆积泥沙样结石,直径均<0.8 cm,高回声、稍高回声居多,边界清晰,形态不规则,部分病灶嵌入胆囊壁,无法随体位改变而移动,与良性胆囊息肉样病变特征相符。术中所见上述误诊病例为胆色素结石,形态不规则,毛刺状,质软,误诊原因为胆色素结石密度低,无声影,结石嵌入胆囊壁。提示TACDS对良性胆囊息肉样病变相似疾病难以做出准确判断,特异性低。而HFUS可清晰显示血流信号、血管微循环,弥补TACDS诊断不足之处,有助于降低误诊率。同时HFUS可消除近场效应,显示胆囊底部,有助于清晰呈现胆囊息肉样病变蒂粗细、基底宽窄、长短等情况,观察病灶活动范围大小,放大局部病灶,提高病灶径线测量准确度,有助于观察浸润程度,显示增厚胆囊壁内部结构[7]。因此,本研究在TACDS诊断基础上联合HFUS,提高胆囊息肉样病变诊断符合率。结果显示,TACDS联合HFUS诊断准确度、灵敏度高于两者单独检测,漏诊率低于两者单独检测(P<0.05)。表明TACDS联合HFUS诊断胆囊息肉样病变,有助于提高诊断准确度、灵敏度,降低漏诊率。另外本研究还发现,HFUS局限性在于对位置较深的胆囊息肉样病变显示能力较差。本研究有2例胆囊颈部附近胆囊息肉样病变患者,HFUS检查图像较模糊,清晰度不如TACDS检查图像清晰,同时对比两者扫描图像才得以确诊。
综上所述,TACDS联合HFUS应用于胆囊息肉样病变诊断,可提高诊断准确度、灵敏度,降低漏诊率。

