不同手术方式治疗外周假性动脉瘤的疗效观察
张旭升
(河南省郑州市巩义市人民医院介入科 巩义451200)
外周假性动脉瘤是因动脉破裂出血,于周围形成血肿,血管腔与血肿腔相连接,高压动脉血不断冲击血肿腔,而产生瘤样扩张,形成假性动脉瘤[1]。外周假性动脉瘤属于机化纤维组织及血肿,一旦形成伴随着反复出血或感染,危及患者生命安全。外科手术是治疗外周假性动脉瘤的首选术式,传统外科手术可完整切除瘤体,术中准确重建血管,具有显著效果,但开放手术创伤大、手术时间长、术后并发症多,影响术后恢复效果[2]。血管腔内介入术是新型微创技术,其治疗效果已有研究予以证实。但对传统外科手术与血管腔内介入术治疗外周假性动脉瘤的效果缺乏大规模的对比研究。本研究探讨开放手术与血管腔内介入术治疗外周假性动脉瘤的效果。现报道如下:
1 资料与方法
1.1 一般资料 选取我院2013年1月~2018年3月收治的60例外周假性动脉瘤患者为研究对象,按手术方式不同分为对照组和观察组,各30例。对照组,男 25例,女 5例;年龄 18~58岁,平均(38.11±5.10)岁;瘤体直径(5.48±0.75)cm;股动脉 12例,髂动脉13例,锁骨下动脉5例;致伤原因:锐器刺伤5例,钝性伤4例,医源性损伤21例。观察组男22例,女 8例;年龄 18~55岁,平均(38.05±5.12)岁;瘤体直径(5.51±0.72)cm;股动脉 10例,髂动脉 15例,锁骨下动脉5例;致伤原因:锐器刺伤4例,钝性伤3例,医源性损伤23例。两组基线资料比较无显著性差异(P>0.05),具有可比性。本研究经医院医学伦理委员会批准。
1.2 纳入与排除标准 纳入标准:(1)疼痛,体查扪及搏动性包块,闻及血管杂音,结合多普勒超声、数字减影血管造影等检查确诊为外周假性动脉瘤;(2)病历资料完整;(3)患者对研究知情,签署知情同意书。排除标准:(1)凝血异常、全身感染或局部感染;(2)精神异常、认知障碍;(3)介入术中转开放手术。
1.3 手术方法
1.3.1 对照组 采用开放手术。患者全麻,锁骨下动脉瘤者做胸骨正中劈开联合颈部切口2例,直接血管破口修补1例,人工血管移植重建2例;髂动脉者经腹膜外入路,血管端端吻合术10例,行髂总动脉或腹主动脉-髂外动脉人工血管移植术3例;股动脉者作纵行切口,切除假性动脉瘤,联合股动脉重建,端端吻合术7例,人工血管移植2例,自体大静脉移植术2例,自体静脉补片修补术1例。
1.3.2 观察组 采用血管腔内介入术。患者局麻,股动脉切开入路25例,肱动脉切开入路5例。血管造影确定病灶范围,测量动脉直径及破口面积,全身肝素化,用导管及泥鳅导丝穿过损伤段,或穿过狭窄闭塞段,置入超硬导丝及动脉鞘,精确释放由美国BARD公司生产的Fluency支架重建血管,若出现造影剂外逸,导入相同规格球囊扩张,封堵破口处1~2 min。两组术后行抗凝、抗血小板聚集等处理:口服阿司匹林(国药准字J20171021)100 mg,1次/d;氯吡格雷(国药准字H20000542)75 mg,1次/d。
1.4 观察指标 (1)术后随访12个月,对比两组血管通畅情况;(2)比较两组术后3个月内并发症(如穿刺点血肿、支架内血栓、肺部感染、切口感染、深静脉血栓形成)发生情况;(3)比较两组手术及术后恢复情况。
1.5 统计学方法 采用SPSS23.0统计学软件处理数据。计量资料以(±s)表示,采用t检验;计数资料用%表示,采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组手术及术后恢复情况比较 观察组术中出血量少于对照组,手术时间、ICU时间及住院时间短于对照组(P<0.05)。见表1。
表1 两组手术及术后恢复情况比较(±s)
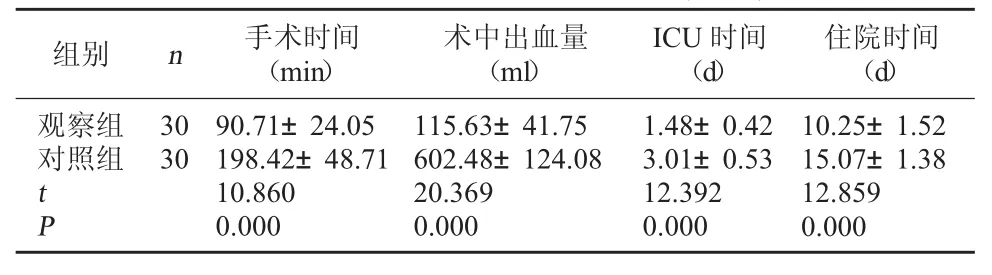
表1 两组手术及术后恢复情况比较(±s)
住院时间(d)观察组对照组组别 n 手术时间(min)术中出血量(ml)ICU时间(d)30 30 tP 90.71±24.05 198.42±48.71 10.860 0.000 115.63±41.75 602.48±124.08 20.369 0.000 1.48±0.42 3.01±0.53 12.392 0.000 10.25±1.52 15.07±1.38 12.859 0.000
2.2 两组术后并发症发生情况比较 观察组术后出现1例穿刺点血肿,1例支架内血栓,并发症发生率为6.67%;对照组出现4例肺部感染,3例切口感染,2例深静脉血栓形成,并发症发生率30.00%。观察组并发症发生率显著低于对照组(χ2=5.455,P=0.020)。
2.3 两组术后血管通畅情况比较 两组术后随访12个月,观察组血管通畅率93.33%(28/30)与对照组的90.00%(27/30)比较无显著性差异(χ2=0.218,P=0.640)。两组随访期间未出现支架断裂、屈曲等情况。
3 讨论
外周假性动脉瘤多因感染、外伤等所致,起病急、进展快,因血流动力学影响,瘤体体积不断增加,甚至发生再次破裂出血风险。同时不断增加的瘤体会持续性压迫周围神经、血管,瘤腔内血栓脱落会栓塞远端动脉,危及患者生命安全[3]。
开放手术是既往治疗外周假性动脉瘤的主要方式,手术医师在直视下切除假性动脉瘤,进行破口缝合,但开放性手术术后并发症多、出血量大,更为安全、有效的术式成为临床重点研究方向。介入手术治疗外周假性动脉瘤是临床研究的热点,介入操作行腔内覆膜支架置入,术后无内漏,远端动脉搏动正常,具较高安全性及有效性,这也经许多学者的大量研究证实[4]。廖旭兴等[5]对颈内动脉海绵窦段假性动脉瘤与瘘患者采用Willis覆膜支架介入治疗,患者术后病变完全消失,载瘤动脉通畅,术后复查未见复发。宋雁冰等[6]对颅内复杂动脉瘤患者行Willis覆膜支架介入治疗,支架完全置入载瘤动脉内,并发症发生率仅为5.9%,获得了良好的短期效果。
本研究中,观察组术中出血量少于对照组,手术时间、ICU时间及住院时间短于对照组(P<0.05);观察组并发症发生率6.67%低于对照组的30.00%(P<0.05)。说明外周假性动脉瘤患者进行血管腔内介入治疗,与开放手术相比,手术时间短、并发症少,近期效果显著。因锁骨下动脉位置深,术中暴露较为困难,围术期并发症多。采用血管腔内介入手术,从远离病灶区的血管内进入操作,术中无需对组织结构解剖,具有安全、有效、微创性优势。远期效果方面,观察组血管通畅率93.33%与对照组的90.00%比较无显著性差异,表明血管腔内介入治疗外周假性动脉瘤患者远期效果与开放性手术相同。血管通畅率受服药依从性影响,因此需做好对患者术后的健康教育,提高患者术后用药依从性,以提高血管通畅率。
治疗外周假性动脉瘤时,对于瘤体破裂大出血、并发严重感染、合并失血性休克、伤口多等患者,不宜采用血管腔内介入术治疗,建议开展开放手术,清除瘤体。在行血管腔内介入术时,在腔内修复之前,需进行影像学检查及躯体检查,严格遵守手术适应证。目前我国缺乏对血管腔内介入术治疗外周假性动脉瘤的效果的多中心大样本研究,血管腔内介入术治疗外周假性动脉瘤载瘤动脉长期通畅性仍未明确,跨活动关节可能发生支架断裂等情况,仍需重点关注。本研究中,两组随访期间未出现支架断裂、屈曲等情况,可能是因样本量少、随访时间短等原因,未能发现相应的不良反应。因此仍需开展大样本、多中心的研究,而且患者术后需继续口服抗凝药物或抗血小板聚集药物,以提高治疗效果。综上所述,血管腔内介入术治疗外周假性动脉瘤效果理想,具微创性、并发症少等优势,但远期效果尚未肯定,仍需进一步研究。

