DWI、DCE-MRI对局部进展期直肠癌新辅助放化疗疗效的预测价值
郭素引,康立清,刘凤海
(沧州市中心医院,河北沧州 061000)
术前新辅助放化疗(nCRT)结合全直肠系膜切除术(TME)是目前局部进展期直肠癌(LARC)的规范疗法。术前nCRT对敏感患者可使肿瘤体积缩小、临床降期甚至达到病理完全缓解,减少复发及转移,还可增加直肠癌TME的手术机会和提高保肛成功率[1];但对不敏感患者,可能延误手术时机,增加远处转移风险。因此,如何术前预测直肠癌nCRT疗效至关重要,磁共振弥散加权成像(DWI)和动态增强磁共振成像(DCE-MRI)技术为此提供了有效工具[2]。本研究选择拟行nCRT治疗并拟于nCRT后4~6周行TME的LARC患者,进行nCRT前后不同时点的MRI检查,评价DWI和DCE-MRI技术预测LARC术前nCRT可否降低T分期的价值。
1 资料与方法
1.1 临床资料 收集沧州市中心医院2015年1月~2017年7月拟于nCRT后4~6周行TME治疗的LARC患者资料。纳入标准:结肠镜病理证实为原发性中下段直肠腺癌;MRI分期为局部进展期(T3或T4期,任何N分期)直肠癌;既往未接受过任何抗肿瘤治疗。最终入组患者30例,其中男17例、女13例,年龄33~80岁、中位年龄65岁。本研究经本院医学伦理委员会同意,所有患者签署知情同意书。
1.2 MR检查方法 所有患者分别于nCRT前1周内(nCRT前)、nCRT后1周(nCRT后)、TME术前1周内(TME前)行盆腔MRI检查。采用美国GE 750W 3.0T MR扫描仪和8通道相控阵腹部线圈扫描。主要成像参数中的轴位DWI(b值为1 000 s/mm2):TR/TE=4 345 ms/最小值,FOV 400 mm×400 mm,层厚5 mm,层间距1.0 mm;DCE-MRI采用轴位容积超快速多期动态增强扫描序列:翻转角15°,TR=2.9 ms,TE=1.2 ms,层厚5.0 mm,层间距0 mm,FOV 380 mm×380 mm。对比剂采用Gd-DTPA,经高压注射器以3 mL/s的流速经肘静脉注射,剂量0.1 mmol/kg,单期扫描时间为5 s,第4期开始注入对比剂,在自由呼吸状态下60期不间断扫描,对比剂注射完毕采用20 mL生理盐水以同样的速率冲管。
1.3 图像分析与数据检测 将扫描图像采用专用软件进行后处理。①DWI表观扩散系数(ADC)值测量:使用Functool软件处理,在b值1 000 s/mm2DWI图像上勾画感兴趣区(ROI)。计算nCRT后ADC值增长率[(nCRT后ADC值-nCRT前ADC值)/nCRT前ADC值]。②DCE-MRI参数测量:使用Gen IQ软件,经工作站进行运动校正,选择动脉输入函数(AIF)基于模型。③肿瘤ROI选择:在DWI、Ktrans伪彩图上选取病灶实质部分最大、强化最明显的区域,避开肠腔、伪影、坏死和血管。在某些残留肿瘤无法确定边界的情况下,ROI则置于nCRT前MRI图像所示的相应肿瘤床区域。重复测量3次,取平均值。
1.4 疗效评价 依据美国癌症联合会(AJCC)TNM分期标准[3],将术后肿瘤病理T分期与nCRT前T分期比较,T分期降低者定义为T-降期组,T分期不变或升高者定义为T-未降期组。由于术前无法获得病理分期,本研究nCRT前T分期以MRI的T分期为准。
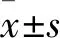
2 结果
30例患者中,T-降期组和T-未降期组分别为19、11例。
2.1 两组不同时点ADC值比较 nCRT前、nCRT后、TME前,T-降期组和T-未降期组ADC值均逐渐升高(P均<0.05),见表1。两组肿瘤不同时点ADC值两两比较差异均无统计学意义,见表1。T-降期组nCRT后肿瘤ADC值的增长率(18.95%)高于T-未降期组(9.55%),差异有统计学意义(Z=-2.819,P=0.005)。
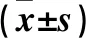
表1 T-降期组和T-未降期组不同时点ADC、Ktrans值比较
注:与本组nCRT前相比,△P<0.05;与本组nCRT后相比,▲P<0.05;与T-未降期组同时点相比,*P<0.05。
2.2 两组不同时点Ktrans值比较 nCRT前、nCRT后、TME前,T-未降期组肿瘤Ktrans值呈先升高后降低趋势(P均<0.05),见表1。nCRT前,T-降期组肿瘤Ktrans值高于T-未降期组(t=-2.454,P=0.020);两组nCRT后及TME前肿瘤Ktrans值比较差异均无统计学意义(P均>0.05),见表1。nCRT后两组间肿瘤Ktrans值增长率分别为14.53%、17.18%,两组比较差异无统计学意义(Z=-0.796,P=0.426)。
2.3 ADC值、Ktrans值在LARC患者nCRT疗效早期评价中的作用 以LARC患者nCRT后肿瘤ADC值增长率15.1%为临界值,预测nCRT可降低T分期的敏感性、特异性分别为73.7%,81.8%,ROC曲线下面积为0.813(95%CI:0.662~0.965)。以LARC患者nCRT前肿瘤Ktrans值1.17/min为临界值,预测nCRT可降低T分期的敏感性、特异性分别为73.7%,72.7%,ROC曲线下面积为0.775(95%CI:0.583~0.968)。nCRT后肿瘤ADC值增长率和nCRT前肿瘤Ktrans值预测nCRT可降低T分期的诊断效能比较,差异无统计学意义(Z=-1.000,P=0.317)。两者联合敏感性为93.1%。
3 讨论
LARC患者术前nCRT可使15%~30%患者达到完全病理缓解,接近50%患者可达到部分缓解,其他无效[4]。病理学分期对判断患者预后非常重要,但只能在手术后进行评估,无法在新辅助治疗过程中进行预测,从而导致临床过度治疗或治疗不足。因此,术前无创性评价nCRT疗效对于直肠癌的精准、个性化治疗具有重要意义。本研究对DWI和DCE-MRI预测LARC患者nCRT后疗效的价值进行了探讨。
DWI是利用磁共振检查对运动监测敏感的基本特性,对活体水分子运动进行测定,其ADC值可以定量反映组织中水分子扩散运动的情况,ADC值越大代表水分子弥散运动越自由。影响ADC值变化的因素较多,包括细胞间质的改变、细胞密度与排列、细胞核质比例等[5,6]。本研究结果显示,nCRT前T-降期组肿瘤ADC值低于T-未降期组,认为治疗前的ADC值高与肿瘤坏死有关,而肿瘤坏死组织多则为乏血供肿瘤,放化疗敏感性也差,这与既往研究[7]近似。但与Dzik-Jurasz等[8]研究结果不同的是,本研究差异未达到统计学意义,可能与两者样本量、入组标准的差异等有关。所以,LARC放化疗前肿瘤初始ADC值与肿瘤放化疗疗效间的关系还需今后进一步研究明确。本研究还发现,T-降期组nCRT后的ADC值增长率明显高于T-未降期组,因此笔者用ADC值增长率作为诊断是否降期的指标,结果显示nCRT后ADC值增长率为15.1%时对预测nCRT可降低T分期具有一定诊断价值,这一结果与孙应实等[3]研究结果类似。这种ADC值变化程度的不同原因可能为,T-降期组肿瘤细胞在新辅助治疗后发生坏死、凋亡多于T-未降期组,细胞外间隙增大,因此水分子活动更加自由。有学者认为治疗后第1周,肿瘤血管通透性增加,细胞外水分子增多是ADC值增高的主要原因。而治疗1周后,随着细胞毒性水肿、肿瘤组织内纤维化的出现,细胞外水分子减少,细胞内水分子弥散受限,所以ADC值反而下降,因此治疗第1周可以作为有效的监测时间点[3,9]。本研究显示,在新辅助治疗前后ADC值的变化可对肿瘤的降期做出预测。
DCE-MRI检查是通过反映肿瘤血管结构的异常来评估肿瘤nCRT疗效。肿瘤血管生成是恶性肿瘤发生、增殖、侵袭乃至转移的基础,与肿瘤的分期具有很强相关性。肿瘤新生血管不具备正常的动脉、毛细血管及静脉,从形态、功能上都不同于正常血管。主要表现为紊乱、广泛吻合的血管网、血管池,血管壁内皮不完整和小静脉扩张等,这些形态学改变导致肿瘤血管通透性和血流灌注的增加。DCE-MRI可在活体、无创地评价肿瘤血管通透性及血流灌注的异常,从而指导肿瘤的分期,因此成为直肠癌nCRT疗效研究的热点。DCE-MRI成像各参数中,最有意义的是Ktrans值,它代表单位时间内单位体积组织中血液进入血管外、细胞外间隙的对比剂量,单位是/min。一般恶性程度越高的直肠癌,血管通透能力越强,Ktrans值也就越高。本研究发现,nCRT前T-降期组Ktrans值显著高于T-未降期组,提示化疗药物更容易进入通透性高的血管,并且通透性高的血管具有更好的氧合能力和放射敏感性,与既往研究[10~14]结果相似。但DeVries等[15]的研究结果与此相反,其研究结果显示有效组Ktrans值较无效组低。这种差异可能与入组直肠癌患者的差异(患者处于临床T3分期)及疗效评价标准(其研究定义术后病理未侵犯直肠系膜者为nCRT有效)不同有关。本研究以nCRT前Ktrans值1.17/min为临界值,发现其对预测nCRT可降低T分期具有一定诊断价值,这与童彤等[14]研究显示结果相似,其依据术后病理结果将患者分为病理完全缓解(pCR)组和非pCR组,以新辅助放化疗前Ktrans值0.66/min鉴别pCR组和非pCR组,预测疗效为pCR的敏感性和特异性分别为75.0%、96.2%,ROC曲线下面积为0.837。本研究与其结果差异可能与参数后处理方法、分组标准、研究人群范围不同有关,且nCRT敏感性可能还受其他因素影响。Lim等[10]对直肠癌nCRT后2周时Ktrans值的变化进行研究,发现T-降期组与T-未降期组治疗后Ktrans值均较治疗前增加,但均无统计学差异,建议采用更早时间点进行研究(nCRT后1周)。但本研究结果显示,nCRT后1周两组Ktrans值的差异亦无统计学意义。
总之,DWI、DCE-MRI可以从不同角度反映直肠癌病理改变的差异及nCRT前后的变化,本研究发现nCRT后ADC值增长率和nCRT前Ktrans值对预测直肠癌nCRT疗效具有中等诊断价值。两者联合可提高诊断T分期降低的敏感性。但本研究仍有局限性:样本量较少,用ROC曲线获得阈值来预测T分期降低与否的代表性不够,有待于今后扩大样本量进一步研究;肿瘤的非均质性特点及MRI功能成像参数测量兴趣区选择的人为因素干扰,使研究所得阈值的可重复性受到限制;MRI分期存在过度分期或分期不足的可能性,可能导致选择偏倚。

