全膝关节置换术治疗膝关节僵硬的疗效分析
肖世卓,郑秋,李宇,曾亚兰,王立志,杨洪彬
(西南医科大学附属医院骨与关节外科,四川 泸州 646000)
临床上常把膝关节活动度小于50°定义为膝关节僵硬。人工全膝关节置换术(total knee arthroplasty,TKA)是治疗终末期膝关节炎公认的最佳治疗方法,特别是对僵硬膝的治疗得到广泛认同[1-3]。Shi等[4]认为术前膝关节活动度对关节置换术后膝关节活动范围有显著影响,尤其对于膝关节僵硬而言,使关节置换手术技巧及术后康复难度增加。为了进一步比较和分析膝关节僵硬患者术后临床疗效,本文回顾性分析了2012年5月至2017年4月在本院行人工TKA治疗的19例(23膝)僵硬膝关节的随访结果,现报告如下。
1 资料与方法
1.1 一般资料 本组共19例(23膝)终末期膝关节炎患者,其中男7例,女12例;年龄48~79岁,平均(63.63±7.75)岁。
4例患者双侧均为僵硬膝,在随访时间内分2次行双膝TKA治疗,间隔时间6~12个月。高血压患者11例,糖尿病患者9例,4例患者同时合并两种疾病,3例无糖尿病、高血压病史。以上所有病例均为同一手术医师主刀完成。
1.2 手术方法 所有手术均为同组医师合作完成,均使用骨水泥固定假体。所有患者均上止血带,麻醉后平卧位。尽量屈膝,取膝前正中切口,稍偏内侧,从髌骨上分延长到胫骨结节。逐层切开皮肤、皮下组织、深筋膜。膝关节僵硬患者的深筋膜增厚黏连,张力增强。用手指感受筋膜张力,沿切口切开分离直到感觉放松,有时可适当延长手术切口。沿股四头肌肌腱内侧、髌骨内侧支持带及髌韧带内侧切开,达胫骨结节处,暴露关节腔。将髌腱适当剥离,用巾钳夹持固定髌骨,向外侧翻转髌骨,剔除髌骨骨赘并打磨髌骨,电刀去神经化处理。清理髌上囊及股骨两侧增生滑膜,剔除股骨内外髁骨赘,松解周围挛缩组织。保持髌骨外翻,外旋胫骨并屈膝>90°,使胫骨向前半脱位。在屈膝过程中根据屈膝阻力部分切除髌骨外侧支持带或适当剥离胫骨近端骨膜,有2例患者采用常规方法仍不能使胫骨半脱位,我们采用了股四头肌斜切方法成功脱位。切除部分髌下脂肪垫及内侧半月板。用髓外定位法胫骨截骨,髓内定位法股骨截骨。适当松解内外侧副韧带和后方关节囊组织,用试模测试内、外侧张力平衡是否一致,伸膝及屈膝间隙是否一致,远端及后侧面是否稳定,测量左下肢力线并完全纠正后运用“四合一”模具进一步完成股骨截骨。清理股骨内外髁、胫骨平台、后方关节囊骨赘和游离体。放入试模再次测量后安装骨水泥假体。冲洗、消毒、止血,所有手术均安置负压引流管,关节腔周围注射“鸡尾酒”,缝合手术切口,术毕。
1.3 术后处理 术后留置引流管1~2 d,常规应用抗生素24 h预防感染。术后第1天开始股四头肌、股二头肌等长收缩及主动屈伸膝关节训练,1周内主动屈膝<90°的患者采用持续被动运动(continuous passive motion,CPM)机协助锻炼。无论膝关节能否完全伸直,均使用冷敷袋压迫膝关节1周。患者屈膝>90°、伤口恢复可、无其他并发症的患者,一般术后1~2周出院回家继续自主康复训练。
1.4 观察指标 采用美国膝关节协会评分(the American knee society score,AKS)系统和关节活动度(range of motion,ROM)分别对术前、术后半年及术后2年的膝关节功能进行评价。由临床医师结合临床查体及X线片测量膝ROM及稳定性。在医师指导下让患者按AKS评分表对膝关节疼痛及运动功能进行评分。

2 结 果
所有膝关节在术后半年及术后2年各随访1次,19例(23膝)关节僵硬患者均获随访。有2例(2膝)术后2年随访时膝关节再次僵硬,关节ROM分别为35°与45°(术前为15°、25°),但患者AKS膝关节疼痛评分均为45分。其余病例未发现严重并发症。患者膝关节ROM术后半年较术前平均提升61.87°,术后2年较术前平均提升53.83°,差异有统计学意义(P<0.05)。术后半年至术后2年平均关节活动范围减小约8.04°,差异有统计学意义(P<0.05)。AKS评分术后半年平均提高了41.26分,差异有统计学意义(P<0.05);术后2年平均提高37.39分,差异有统计学意义(P<0.05);术后半年与术后2年相比差异无统计学意义(P>0.05,见表1)。
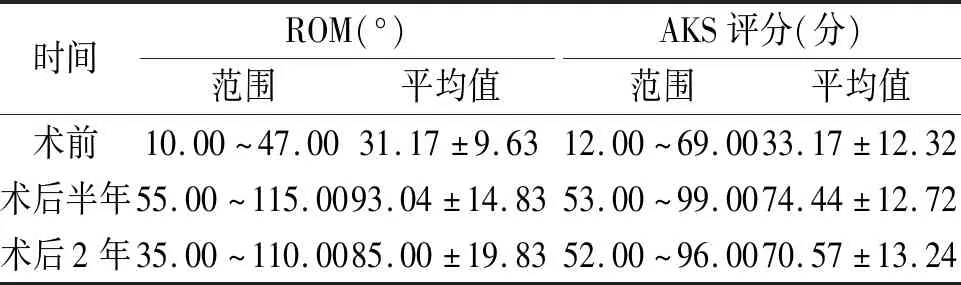
表1 僵硬膝关节置换术后临床疗效比较
典型病例为一60岁女性患者,因双膝疼痛伴活动受限20余年入院,入院时双膝关节明显畸形;右膝ROM约40°,AKS约42分;左膝ROM约45°,AKS约47分;双膝压髌试验、磨髌试验阳性。行右侧全膝关节置换术治疗,术后予止痛、冷敷、CPM机等处理。术后2周时右膝ROM约100°,提升约60°;AKS评分约82分,提升约40分。拟半年后再行左侧全膝关节置换术治疗。手术前后影像学资料见图1~3。
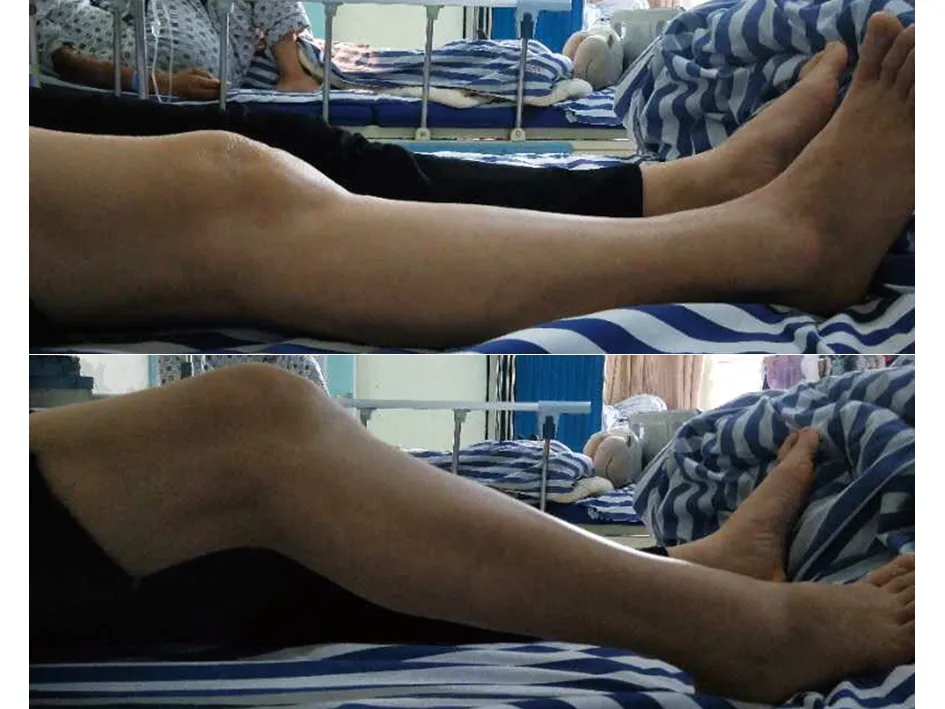
a 术前
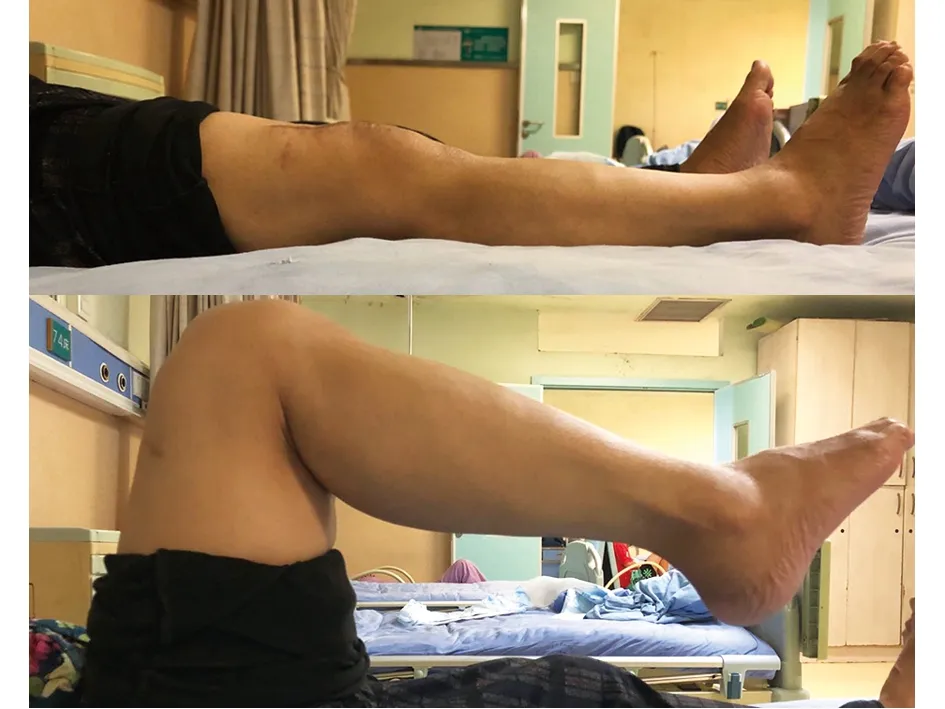
b 术后图1 手术前后关节活动度对比大体照
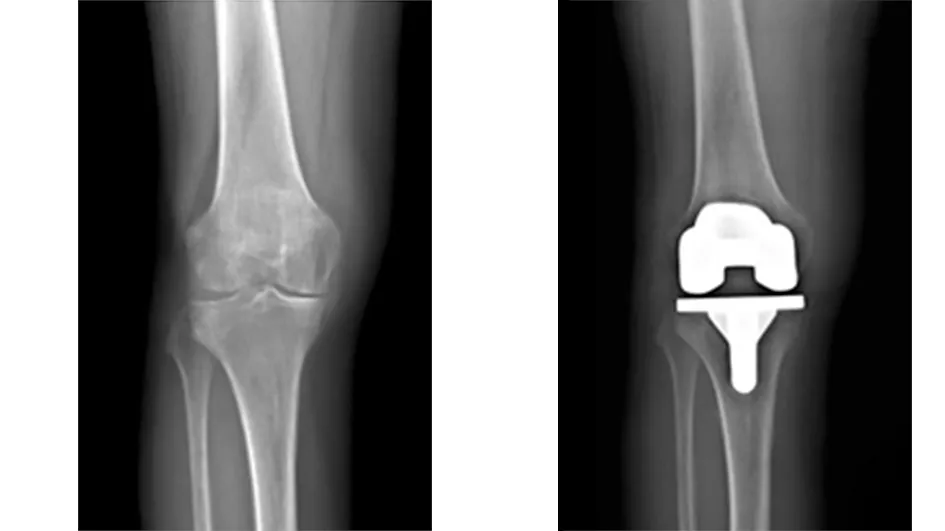
图2 术前X线片示关节周围骨赘形成、关节间隙明显变窄 图3 术后2年X线片示假体形态位置可,无松动、下沉
3 讨 论
根据关节受限程度膝关节僵硬可以表现为伸直型、屈曲型、伸屈型三种不同关节僵硬状态。伸直型膝关节僵硬通常是由于股四头肌挛缩、低位髌骨或关节周围组织黏连引起。屈曲型膝关节僵硬是由于膝关节后方软组织结构挛缩、胫骨平台前方巨大骨赘阻挡、关节附近组织黏连引起[5]。膝关节僵硬多数需手术治疗,手术治疗主要包括TKA、关节镜下松解术和针刀松解术[6]。何金国等[7]采用针刀封闭松解术治疗30例黏连性膝关节僵硬患者,术后关节活动范围均有45°以上增长。采用针刀松解关节周围黏连组织,具有创伤小、疼痛轻、并发症少、费用低等优势。由于针刀松解术切口小,主要靠术者临床经验及手术技巧对黏连部位进行准确定位和松解,对手术医师技术要求高。其主要适用于关节周围软组织挛缩黏连所致的膝关节僵硬,不能治疗关节炎等骨性结构所致膝关节僵硬。秦国斌[8]报告在关节镜辅助下对116例膝关节僵硬患者进行关节腔松解,取得确切临床疗效。关节镜手术创伤较小、并发症较少,但费用较高,且只能处理关节内挛缩黏连组织,有其局限性。TKA不仅能同时处理关节内、外组织挛缩黏连,也能对骨性结构引起的膝关节僵硬进行处理。
在常规关节置换手术中,为处理胫骨平台,充分暴露膝关节,要求髌骨外翻或者向外横向移位,然后屈膝>90°,使胫骨向前半脱位。如果股四头肌、髌腱等伸膝装置挛缩,术前膝关节ROM<60°,在显露膝关节时很有可能使髌腱因张力过高而撕脱、撕裂[9],因此,充分暴露膝关节是膝关节僵硬行TKA治疗的关键。通常我们可以通过向近端延长股四头肌切口、离断释放髌旁支持带、外旋胫骨并剥离胫骨近端内侧骨膜等常规方法来增强暴露。如果常规方法仍不能满意暴露,如膝关节强直、TKA术后翻修及少部分关节僵硬病例,就必须考虑采用股四头肌斜切、V-Y股四头肌成形、股四头肌翻转、胫骨结节截骨术、股骨剥离术等方法扩展暴露[5]。由于僵硬膝的股四头肌多有病理性的挛缩黏连或废用性萎缩,使用股四头肌斜切、V-Y股四头肌成形术、股四头肌翻转等股四头肌成形术容易损伤伸膝装置,引起肌力下降、伸膝滞后。李强等[10]认为V-Y成形术与胫骨结节截骨术对伸膝装置损伤较大,同时需要术后早期制动,术后关节容易再次僵硬。报道还指出,股四头肌斜切术只部分离断股直肌,创伤较小,可以常规早期屈伸膝关节训练。股四头肌斜切术后股四头肌力量、康复过程与常规内侧髌旁入路基本相同,被大多数学者采用[11]。Zhamilov等[12]在比较股四头肌斜切与V-Y股四头肌成形术治疗僵硬膝关节的临床疗效的研究报告中指出,股四头肌斜切组术后第1天即开始关节活动度与负重训练,而V-Y组术后4周才开始。有报道分析V-Y股四头肌成形术保留了外侧膝状动脉,当进行内侧关节切开术时,该动脉为髌骨提供主要的血液供应[8]。胫骨结节截骨术通常在膝关节强直或全膝关节置换术后翻修的病例中较常使用,Eid等[13]在类风湿性关节炎膝关节僵硬病例初次全膝关节置换中采用胫骨结节截骨术取得满意疗效。胫骨结节截骨术可致胫骨骨折、截骨不愈合、神经血管并发症、深部感染、胫骨结节松动脱落等严重并发症,并可导致严重的发病率[14]。术前借助MRI可以评估患者股四头肌萎缩程度及关节周围软组织黏连部位及程度,这有助于在术前初步评定是否需要在常规方法上扩展暴露。本研究中我们首先选择尽量向股直肌远端延长内侧髌旁入路来扩大暴露,积极避免使用V-Y股四头肌成形术、胫骨结节截骨术等技术,以减少术后伸膝滞后等并发症。在屈膝困难时除了充分松解伸膝装置外,还需结合术前膝关节X线片及MRI彻底检查膝关节后方是否有较大游离体及骨赘形成,并同外侧胫骨平台、股骨外侧髁骨赘一同清除。首次屈膝增加髌韧带张力时,在髌骨近端缘施加持续向远端的推力,可有效减少胫骨结节撕脱骨折的风险。完全松解伸膝装置后仍不能屈膝满意暴露的膝关节,可在股直肌肌腱处从远端内侧斜行约45°至近端外侧离断股直肌肌腱行进一步松解。在断端两侧各留置1根不可吸收缝合线,并作标记及定位,以便最后缝合。我们认为,根据术中外翻髌骨后膝关节屈曲程度及髌韧带张力,若常规方法增加暴露不够,优先选择股四头肌斜切技术,若股四头肌斜切技术失败,可再转用V-Y股四头肌成形术、胫骨结节截骨术等。
尽快恢复膝关节最大屈膝是TKA术后恢复的主要目标之一。CPM被广泛应用于TKA术后早期康复治疗中,有利于恢复膝关节屈曲活动[15]。而Pope等[16]研究报告指出,CPM不仅在改善膝关节功能和活动范围方面没有显著优势,反而增加了膝关节术后疼痛和失血。Boese等[17]认为CPM在TKA术后关节失血、肿胀、疼痛等方面没有任何益处。而康凯等[18]认为当膝关节活动度远<90°时,CPM对其有促进作用;当关节活动度接近或超过90°时,单纯的持续被动性训练不能进一步提升ROM。尽管CPM对TKA患者术后的康复疗效存在争论,但对于僵硬膝患者,我们的观点是如果患者术后1周时膝关节ROM仍<90°,在基于主动弯屈膝关节训练的同时可使用CPM机协助。在我们随访的19例23膝中,有9例9膝术后1周ROM仍<80°,在使用CPM机协助训练后ROM均达到90°以上。此外,控制术后疼痛是减轻患者心理焦虑及配合膝关节功能主动恢复训练的关键。除药物治疗外,冷敷袋或连续冷流装置被认为能有效减轻术后疼痛、关节肿胀,促进膝关节ROM的恢复[19-20]。本组中有2例偏远地区患者,即使出院时给予了详细的功能恢复训练指导和及时门诊随访等宣教,患者因术后疼痛和缺乏外在督促,出院早期即基本放弃关节活动度恢复训练,又未能及时随访接受治疗及指导,加之僵硬膝关节术前关节活动范围小,术后半年随访时2例患者ROM较术后均有不同程度的缩小,关节稳定性可,X线片未见假体位置及形态异常,挽救性的康复治疗效果欠佳,术后2年随访时膝关节均再次僵硬。
值得注意的是,本组患者AKS评分在术后半年与术后2年随访时差异并无统计学意义,而膝关节ROM术后半年与术后2年随访结果比较差异有统计学意义,这提示膝关节僵硬患者术后早期得到的运动功能在后期部分退化了。一方面,AKS评分系统包括膝评分和功能评分两部分,能更精确的评价膝关节的整体功能与形态[21-22]。另一方面,膝关节ROM的丢失可能与年龄增长、疾病进展等正常生理病理过程及长期不恰当的运动方式和生活习惯有关。由于病例有限,僵硬膝患者术后更远期是否随时间延长有关节活动度的丢失还需要更多的临床数据来支持。
综上所述,TKA对伴有膝关节僵硬的关节炎有显著疗效,无论是对膝关节功能的改善还是对患者生活质量的提高都有巨大帮助。成熟的手术技巧与术后康复管理是僵硬膝TKA疗效中的重要保障。

