BACs-on-Beads技术在快速诊断常见染色体异常中的应用
杨树法,李嘉琪,刘欣,司艳梅*
(1.首都医科大学附属北京妇产医院产前诊断中心,北京 100026;2.首都医科大学基础医学院医学遗传学与发育生物学系,北京 100069)
染色体异常是出生缺陷的常见病因,预防染色体异常胎儿出生是产前诊断的重要内容。21-三体、18-三体、13-三体以及性染色体数目异常是常见的染色体数目异常,占产前诊断中染色体异常的50%以上[1]。除染色体数目异常外,染色体微缺失和微重复也是导致出生缺陷的重要原因。染色体核型分析长久以来作为染色体异常诊断的金标准,但其出具报告时间长、耗费人工以及存在不能检出微缺失和微重复等缺点。为了克服这些缺点,近年来诞生了多种基于分子生物学的检测方法,如免疫荧光原位杂交技术(FISH)、多重荧光聚合酶链反应技术(QF-PCR)等技术[2]。细菌人工染色体标记-微球鉴别分离技术(BACs-on-Beads,BoBs)能够快速诊断上述常见染色体数目异常以及9种常见微缺失综合征(Wolf-Hirschhorn综合征、Cri du Chat综合征、Williams-Beuren综合征、Langer-Giedion综合征、Prader-Willi/Angelman综合征、Miller-Dieker综合征、Smith-Magenis综合征、DiGeorge综合征Ⅰ型、DiGeorge综合征Ⅱ型)[3-6]。本研究联合BoBs和传统染色体核型分析对羊水标本进行检测,探讨BoBs在快速诊断常见染色体异常中的应用。
资料与方法
一、研究对象
以2016年6月到2019年3月间在我院产前诊断中心进行产前诊断的孕妇为研究对象。入选标准:(1)具备产前诊断的指征;(2)同时接受染色体核型分析和BoBs检测。排除标准:(1)染色体核型分析和BoBs检测二者仅进行其一或同时检测失败;(2)羊水标本为血性标本。
所有入选对象均签署知情同意书,同意进行羊水穿刺、染色体核型分析以及BoBs检测。研究中共收集856例患者标本,羊水穿刺指征包括唐氏筛查高风险(498/856,58.18%)、无创检查高风险(198/856,23.13%)、高龄(117/856,13.67%)、B超检查异常(18/856,2.10%)以及其他(25/856,2.92%)。
二、方法
1.染色体核型分析:B超引导下抽取30 ml羊水,分别存放于3支15 ml离心管中,两支用于染色体核型分析。将羊水离心后的沉淀细胞接种到全羊水培养基(BIOAMF-2,Biological Industries,以色列)中,培养6~7 d后换液。培养瓶中克隆数量(直径大于0.5 cm)在10个以上时,在秋水仙素作用下利用消化法制备染色体核型,经G带染色体后,计数25个核型并分析5个染色体核型结构,按照人类细胞基因组学国际命名体制(ISCN2016)进行命名。
2.BoBs检测:将10 ml羊水离心取沉淀细胞,利用QIAamp DNA Blood Mini Kit(Qiagen,美国)试剂盒提取羊水细胞基因组DNA,按照Prenatal BACs-on-BeadsTM(Perkin Elmer,美国)试剂说明书进行样本检测。结合到微球上的荧光强度利用Liminex 200(Luminex,美国)进行检测,数据分析利用BoBsoft分析软件完成。BoBs的检测内容如表1所示。
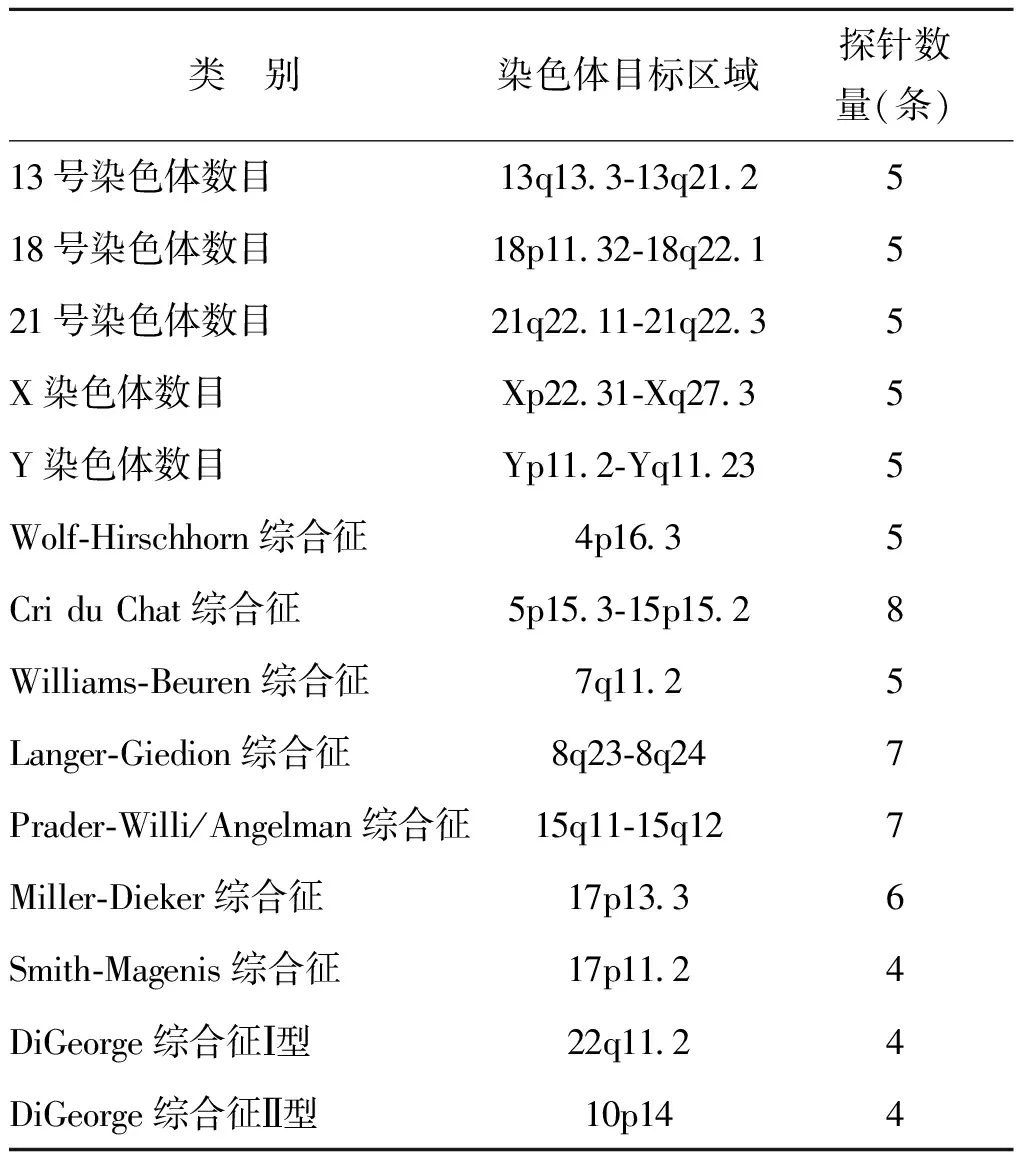
表1 BoBs检测范围
3.结果分析:依据产前诊断指征将孕妇进行分类,将染色体核型分析的阳性结果和BoBs阳性结果均作为阳性结果,计算得到不同指征孕妇的阳性率。按照染色体异常种类(21-三体、18-三体、13-三体、47,XXY、47,XXX、45,X、47,XYY、嵌合体、平衡易位以及微缺失/微重复)对两种检测方法检测得到的阳性结果进行分类,计算每种染色体异常符合率。符合率=两种检测结果一致的病例数/每种染色体异常的病例数。
结 果
本研究共收集856例同时进行了染色体核型分析和BoBs检测的孕妇资料。孕妇平均年龄为(35.23±4.36)岁。
一、不同指征孕妇阳性结果统计
将不同指征的孕妇资料进行分类统计,统计每种指征的阳性数量和阳性比例。856例孕妇共检出155例染色体异常病例,总体异常率为18.11%。其中,无创高风险阳性比例最高(78.71%,122/198),其它阳性率从高到低依次为B超异常(11.11%,2/18)、其它(8.11%,2/25)、高龄(5.98%,7/117)以及唐氏筛查高风险(14.19%,22/498)(表2)。
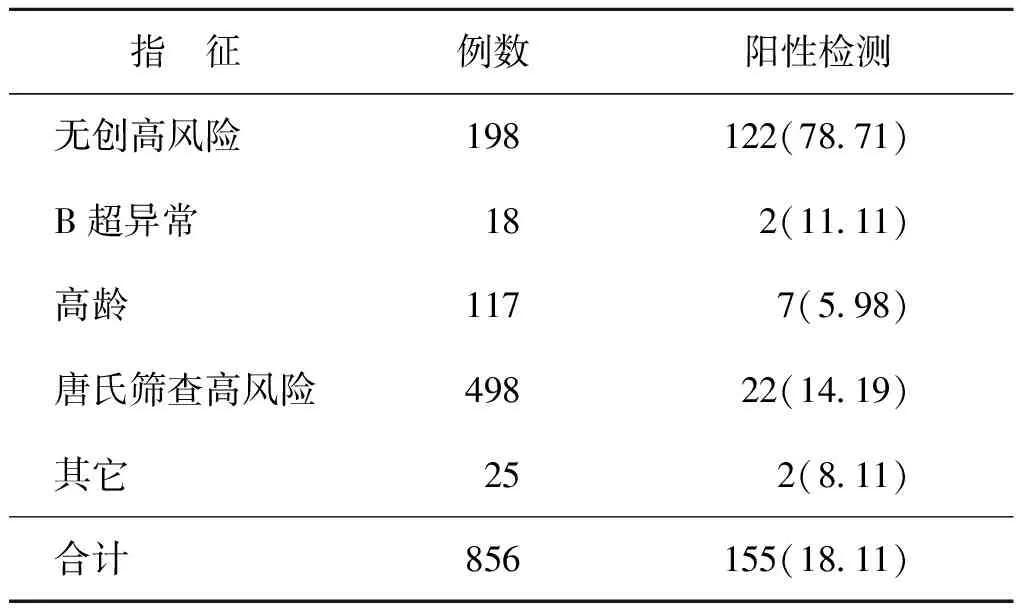
表2 不同指征孕妇阳性结果统计[n(%)]
二、两种检测方法结果比较
本研究共检出155例染色体异常,两种方法同时检出141例染色体异常,包括136例染色体数目异常和5例嵌合体。BoBs检出染色体异常146例,其中单独检出异常5例,为染色体微缺失和微重复;染色体核型分析检出染色体异常150例,单独检出9例,包括4例嵌合体和5例平衡易位。在染色体数目异常检出方面,BoBs和染色体核型分析的一致率为100%,对嵌合体检测的符合率为55.56%,对平衡易位和微缺失/微重复检测的符合率为0%(表3)。
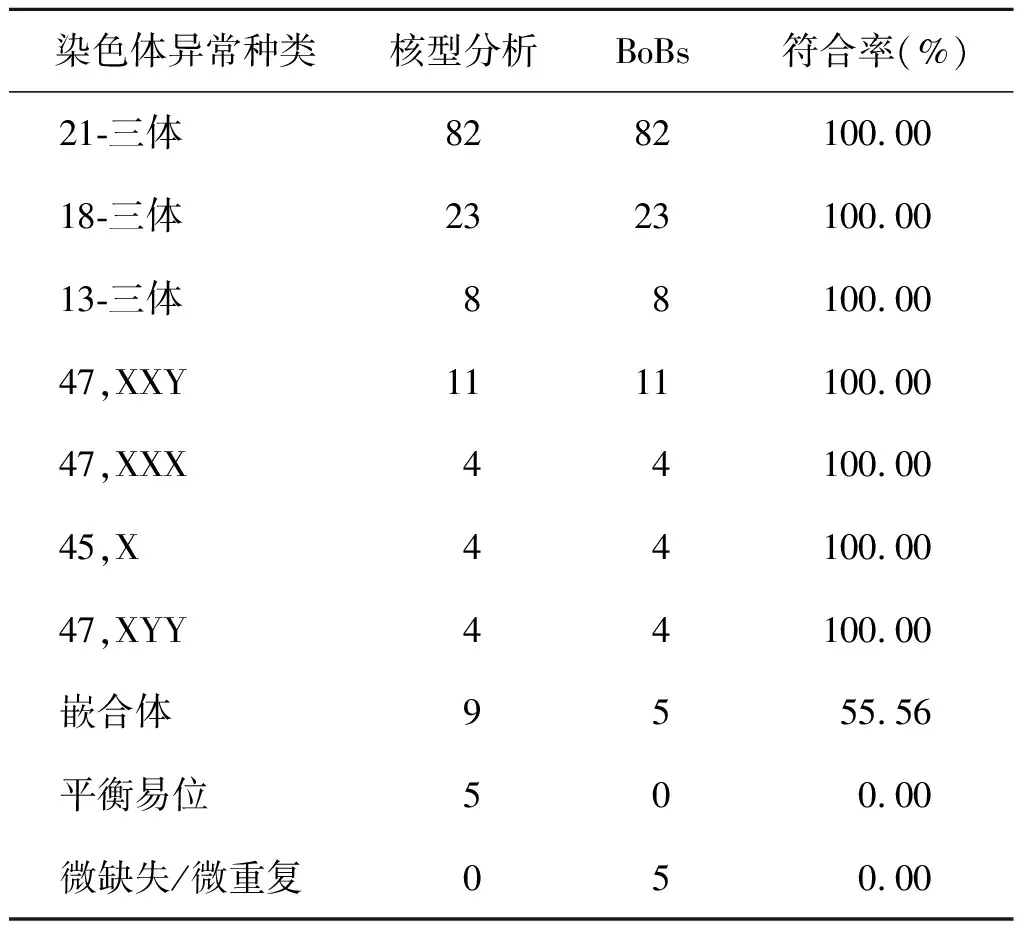
表3 BoBs和染色体核型分析结果比较
讨 论
检出致病性染色体异常是产前诊断的主要内容,不同的诊断方法优缺点各异。染色体核型分析是产前诊断的金标准,将BoBs与染色体核型分析进行比较可以使孕妇充分了解每种诊断方法的优缺点,在孕妇知情同意的基础上,帮助孕妇选择合理的产前诊断方法。染色体核型分析在羊水取材过早或过晚(<15周或>24周)时,由于可生长的羊水脱落细胞数量减少,容易导致失败;而BoBs失败主要出现在过早(<15周)时,由于羊水脱落细胞数量少,可提取的DNA浓度低导致。我们的研究结果表明,在常见染色体(21号、18号、13号、X以及Y染色体)数目异常的纯合体检出方面,染色体核型分析和BoBs两者检测的符合率为100%。在嵌合体检出方面,两者的符合率为55.56%,BoBs检出效能低于染色体核型分析。BoBs技术通过特定位点探针杂交的方式测定拷贝数目的变异,不能检出染色体平衡易位等结构性变化,在染色体结构异常检出方面两者的符合率为0%,BoBs仅能检出其检出范围内(见表1)的染色体微缺失和微重复,而染色体核型分析能够检出大片段的染色体结构异常,不能检出染色体微缺失和微重复。
一、染色体数目异常的检出
染色体核型分析利用G显带方法,显微镜下确定染色体数量。与染色体核型分析计数染色体数目原理不同,BoBs通过待测染色体(21号、18号、13号以及性染色体)上特定位点探针杂交信号的强弱来确定染色体数目异常。其实质上利用待测染色体特定位点的拷贝数代表了整条染色体的拷贝数。多数情况下,这几个位点的拷贝数与染色体的拷贝数相同,少数情况下也会出现两者不一致的情况,利用这几个位点代表整个染色体是存在风险的。以最常见的21-三体为例,BoBs在21号染色体的探针位置位于21q22.11-21q22.3,这是确定的唐氏综合征的关键区域(Down syndrome critical region)[7],但是一些研究表明,关键区域以外的21号染色体出现重复时,三体也会出现唐氏综合征症状[8],这些胎儿在用BoBs检测时将获得阴性结果,出生后表现出21-三体的症状。
二、嵌合体检出
染色体核型分析是检出染色体异常的金标准,也是国内产前诊断的主要方法。该方法需要培养、制片以及阅片等检测过程,由于分析过程以单个中期染色体核型为单位,保留了每个细胞的染色体信息,从而保证了其对嵌合体的检出。而BoBs检测通过将细胞裂解提取DNA,失去了每个细胞染色体信息,通过分析整体标本的信号强度,然后根据参考值范围判定结果,这决定了嵌合体比例在一定范围内能够检出,而超出该范围则会判定为纯合,部分病例会处于灰度区间内。嵌合体断定是BoBs在临床应用上的主要缺点,Grati等[9]研究表明产前BoBs能检出嵌合比例在30%以上的嵌合体,也就是说低比例嵌合体将被判定为染色体正常纯合或染色体异常纯合。国内多项研究也证实BoBs在嵌合体检出方面与染色体核型结果不完全一致[10-12]。Cheng等[13]对BoBs和QF-PCR的研究表明,BoBs检出嵌合体的敏感度为44.4%,QF-PCR为33.3%,BoBs检出效能优于QF-PCR(28.6% vs. 0%);Choy等[14]的研究结果与之类似。
本研究中染色体核型分析检出的9例嵌合体中有5例被BoBs检出,两者的符合率为55.56%;被两种方法同时检出的5例为真性嵌合体。另外的4例嵌合体未被BoBs检出的原因可能是:(1)嵌合体比例小于30%;(2)培养过程中出现的假性嵌合体。虽然染色体核型分析过程中将嵌合体比例定义为3%以上,以排除培养和制片过程中可能出现的假性嵌合体,但是也不能完全避免假性嵌合体。
三、染色体微缺失/微重复的检出
BoBs能够检出染色体核型分析不能检出的部分微缺失/微重复(见表1),微缺失/微重复又称为亚染色体拷贝数变异(sub-chromosomal copy number variations,CNVs),可以从无症状(或轻中度症状)父母遗传得到,也可以为新发生(de novo)。微缺失的发生率低于微重复,在胎儿的总体发生率为1.0%到1.7%之间,多数病例在孕期缺少B超可见的形态学改变[15],是产前诊断中筛查的盲区,目前也缺少临床路径进行诊断。微缺失/微重复检出方法包括基因组芯片、FISH、QF-PCR以及MLPA(Multiplex ligation-dependent probe amplification)等[16],不同的方法优缺点各异,对不同方法的适当选择是检出微缺失/微重复的关键。BoBs技术能够检出常见的微缺失/微重复,为产前阶段诊断微缺失/微重复综合征提供了很好的途径。
与传统的染色体核型分析相比,BoBs检测技术具有快速检测常见染色体数目异常及部分染色体微缺失/微重复、节省人工以及便于大批量操作的优点。但BoBs利用染色体上的几个位点代表整条染色体,存在漏诊的风险;对嵌合体检出能力较弱,并不具备对染色体整体结构评价的能力,必要时需通过FISH和核型分析的方法加以确认。仅根据BoBs检测结果对胎儿进行进一步处理,存在较大的风险,而其与染色体核型分析联合应用可以快速诊断某些染色畸形并且避免医疗纠纷。

