ST 段抬高型心肌梗死患者急诊血运重建后胸腔积液发生情况及原因分析
薛奇 邵红 王利宏
ST 段抬高型心肌梗死(ST-segment elevation acute myocardial infarction,STEMI)后胸腔积液的发生并不罕见,发生率3%~5%[1-2]。但事实上临床观察到胸腔积液发生率远远高于文献的报道,而胸腔积液的发生会导致胸闷、呼吸困难等症状,严重影响患者的生活质量。胸水发生的相关危险因素目前仍不是很明确,国内外的文献报道较少。本研究观察STEMI 患者急诊血运重建后后胸腔积液发生情况并分析相关危险因素,为STEMI 的诊治提供一些参考,现将研究结果报道如下。
1 对象和方法
1.1 对象 选择浙江省人民医院2017 年1 月至12月行急诊经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)的STEMI 患者113 例。男82 例,女31 例,年龄25~86(62.3±13.7)岁,STEMI诊断标准参考《2017ESC 指南:ST 段抬高型心肌梗死的管理指南》[3]。诊断标准:有心肌损伤的证据(定义为心肌肌钙蛋白水平升高,至少一次超过99%参考上限值),临床症状与心肌缺血性相符,并且心电图至少两个相邻导联ST 段抬高。排除冠状动脉造影证实为非急性心肌梗死患者,如心肌炎、应激性心肌病、急性心包炎、早复极综合征、Brugada 综合征等以及因病情或其他原因未行胸部CT 检查无法获知有无胸腔积液的患者。依据胸部CT 结果将STEMI患者分为胸腔积液组50 例和无胸腔积液组63 例。胸腔积液组男37 例,女13 例,年龄33~86(66.9±12.5)岁;无胸腔积液组男45 例,女18 例,年龄25~86(58.6±13.5)岁。两组患者性别、年龄比较,差异无统计学意义(P>0.05)。两组患者均签署知情同意书。
1.2 方法
1.2.1 急诊冠状动脉造影方法和血管病变的评估采用美国GE 公司生产的IGS520 型血管造影机,采用Judkins 法行选择性多体位左、右冠状动脉造影。两组患者采用经股动脉或桡动脉行冠状动脉造影。左冠状动脉造影至少采用5 个体位,即右前头位、左足位、蜘蛛位、左肩位、正头位;右冠状动脉造影至少采用2 个体位,即左前斜位、右前斜位。
1.2.2 血肌酐、尿素氮、血清白蛋白和脑钠肽(BNP)的检测 两组患者入院后第1 天完善血肌酐、尿素氮、血清白蛋白和BNP 检测。血肌酐采用苦味酸法测定,尿素氮采用脲酶欧联法测定,血清白蛋白采用溴甲酚氯法测定,BNP 采用酶联免疫法检测。
1.2.3 超声心动图检查 患者入院后3~5d 行超声心动图检查。静息状态下采用PhilipsEPIQ7C 彩色超声诊断仪(超声探头S5-1),采集标准心尖4 腔、2腔和3 腔切面图像。以心电图R 波为标准, 连续记录3 个心动周期。胸骨旁长轴切面测量左心室舒张末 期 内 径(left ventricular end diastolic diameter,LVEDd)、左心房前后径。采用simpson 法测量左心室射血分数(left ventricular ejection fraction,LVEF)。
1.2.4 胸腔积液情况判定 入院后3~5d 进行胸部CT 检查,判定胸腔积液情况。具体表现为:平行胸壁的弧形或新月形水样密度影;边界光滑整齐;多位于低垂部位;大量积液时,肺组织可受压膨胀不全。CT值介于12~40HU。
1.3 统计学处理 采用SPSS22.0 统计软件,符合正态分布的计量资料以表示,比较采用t检验;计数资料以百分率表示,比较采用χ2检验;采用二元logistics 单因素回归分析对胸腔积液发生的危险因素进行统计分析,再将差异有统计学意义的变量纳入logistics 回归模型进行多因素分析。P<0.05 为差异有统计学意义。
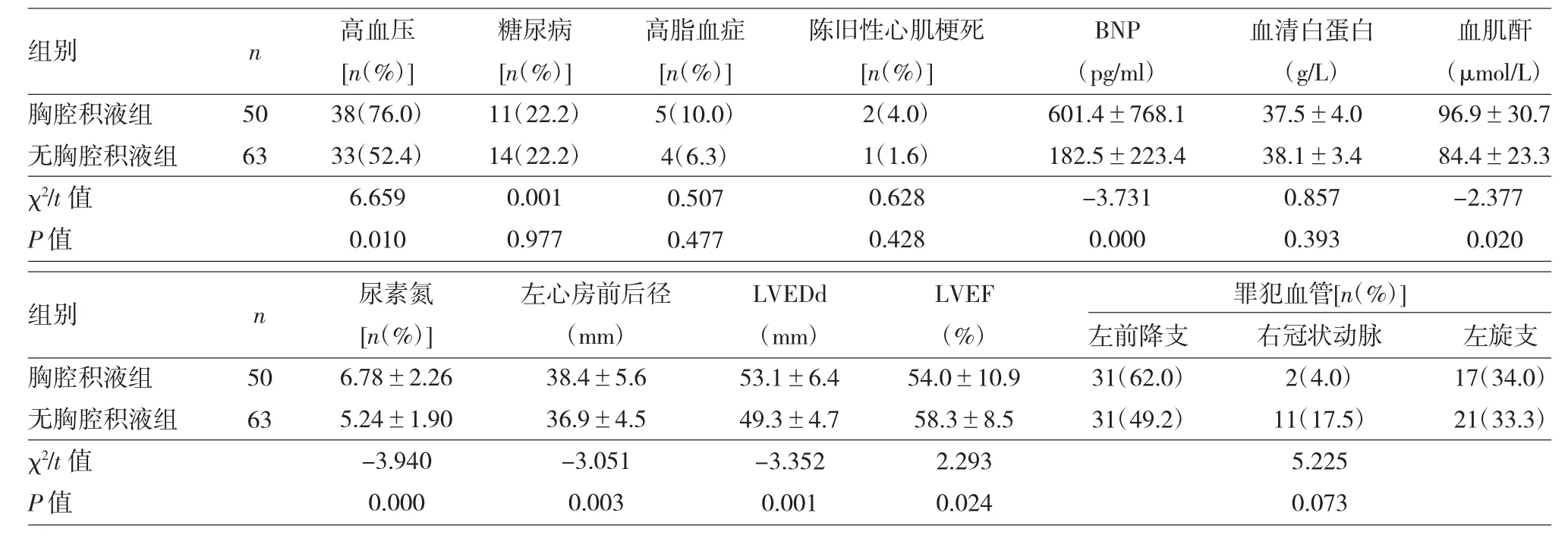
表1 两组患者一般资料比较
2 结果
2.1 两组患者一般资料比较 见表1。
由表1 可见,两组患者中高血压比例、BNP、血肌酐、尿素氮、左心房前后径、LVEDd、LVEF 比较差异均有统计学意义(P<0.05 或0.01),糖尿病、高脂血症、陈旧性心肌梗死、罪犯血管比例两组比较差异均无统计学意义(均P>0.05)。
2.2 STEMI 患者血运重建后胸水发生的单因素logistic 回归分析 见表2。
由表2 可见,分别以胸水发生与否为因变量,以相关因素为自变量进行单因素logistic 回归分析。结果表明,单因素分析中OR值>1 且差异有统计学意义的因素有年龄、罪犯血管为前降支、BNP、血肌酐、尿素氮、LVEDd、左心房前后径。OR值<1 且差异有统计学意义的因素为高血压和LVEF。
2.3 STEMI 患者血运重建后胸水发生的多因素logistics 回归分析 见表3。
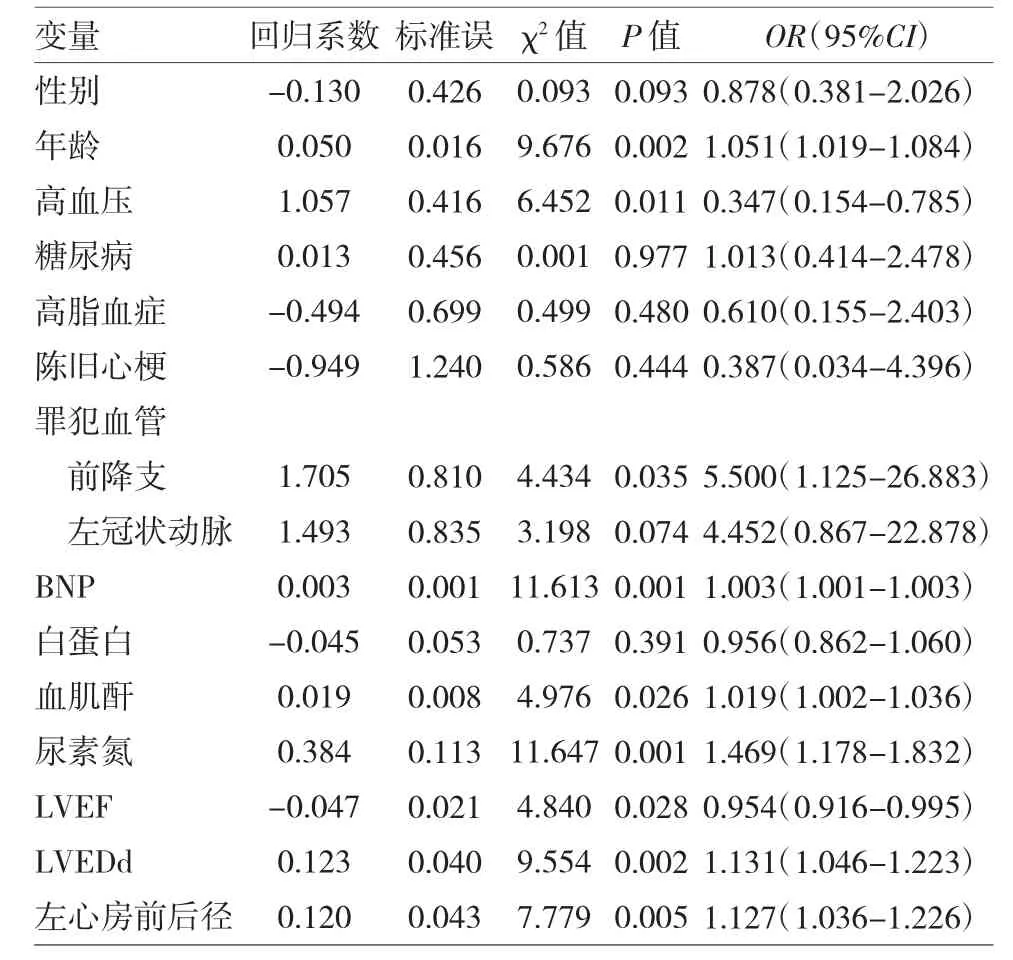
表2 STEMI 患者血运重建后胸水发生的单因素logistics 回归分析
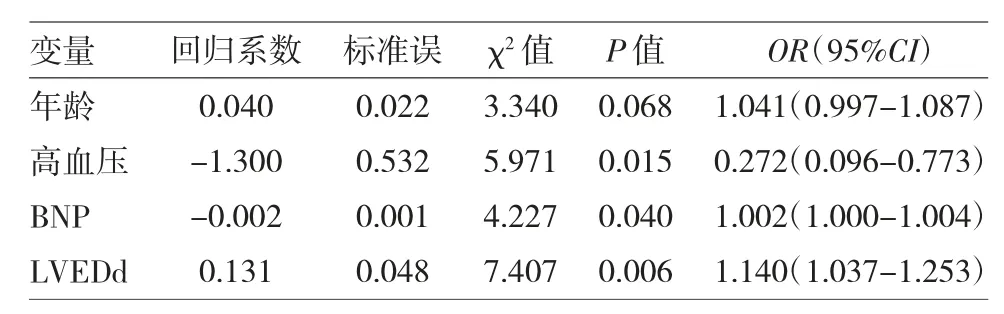
表3 STEMI 患者血运重建后胸水发生的多因素logistics 回归分析
由表3 可见,分别以胸腔积液发生与否为因变量,以年龄、罪犯血管、肌酐、尿素氮、BNP、LVEDd、左心房前后径、LVEF 及高血压病史为自变量进行多因素非条件logistic 回归分析。结果表明,胸水发生的相关因素有年龄、高血压、BNP 和LVEDd(P<0.05 或0.01)。
3 讨论
STEMI 患者血运重建后胸腔积液的发生率为44.2%,本研究观察到胸腔积液的发生率远远高于文献的报道。可见,急性心肌梗死后发生胸腔积液并不少见。一般认为,心肌梗死后胸腔积液发生的主要病因为心力衰竭和Dressler 综合征[4-7]。少量的胸腔积液可无明显胸闷气急等临床表现,因此临床上容易忽视。合并胸水可能提示预后不良[8]。而一旦胸腔积液进行性增多,会造成患者呼吸困难等症状,严重时甚至危及生命。另外还会延长患者住院时间、增加住院费用等。
目前胸水发生的相关危险因素不是很明确,此方面的文献报道较少。许多研究表明,心功能不全是胸腔积液形成的主要病因之一[9-10]。本研究通过多因素logistics 分析发现STEMI 患者的BNP 水平、LVEDd 是胸水发生的独立危险因素。BNP 每增加1pg/ml,胸水发生的风险增加0.2%。而LVEDd 每增加1mm,胸水发生风险增加14%。BNP、LVEDd 均为反应心脏功能的指标,也说明了心力衰竭是胸水发生的重要原因。通过多因素分析调整后,年龄与胸腔积液发生的关联虽未达统计学差异,但年龄越大,越倾向于发生胸水。老年人往往基础心脏功能更差,合并基础疾病较多。
本研究另外发现既往高血压病史是心肌梗死后胸水发生的一个保护因子。具体原因尚不清楚。因样本量小,结论仍有待商榷。我们考虑,可能原因是高血压患者左心室舒张功能减退及排血功能受损会继发肺循环压力增高。长期肺循环压力增高促使肺循环系统适应性地建立起抗压的代偿机制,如血管扩张、增生等。急性心肌梗死发生后,高血压患者因为已有的肺循环的抗压代偿机制,胸水的生成反而较无高血压患者减少。结论是否可靠,仍需更多大样本量的研究去证实。
因此,STEMI 患者即使及时血运重建,胸水的发生率也很高。通过本研究发现,年龄、心功能在胸水的发生、发展过程中占主要地位。而高血压可能减少胸水发生的概率。本研究仍存在一些不足之处。患者术前无相关检查,不能排除术前已有胸腔积液的患者,对结果会产生一定影响。另外,本研究样本量较小,且为回顾性研究,结果存在一定的局限性,需要更大规模样本的前瞻性研究进一步证实。

